靶控输注在前列腺电切中的应用
叶阮昊 曾志文 曾平雄 常琦 钟瑜婷 陈伟元
(广东省梅州市人民医院 梅州 514089)
前列腺增生是中老年男性群体较为常见的疾病,随着全球人口老龄化趋势日益加重,该病的发生率也呈日益增长趋势。前列腺增生大多在50 岁以后出现相应的症状,而在60 岁左右症状会更加明显。前列腺电切术是目前临床治疗前列腺增生的金标准,疗效确切,可迅速行电凝止血,保证手术的安全性[1~2]。相关研究报道[3],由于老龄患者机体功能下降严重,且合并诸多心脑血管症状,导致手术耐受及麻醉能力下降,增加手术及麻醉的风险。因此,临床应加强前列腺增生患者的麻醉管理,控制中枢神经及交感神经系统的过度活动,维持生命体征平稳,进而保证麻醉及手术效果。靶控输注(TCI)技术是目前麻醉中常用的麻醉技术,以药代动力学及药效学理论为基础,结合计算机技术研究的静脉给药方式,麻醉医师根据临床要求对目标或靶位的药物浓度进行调整,从而达到控制与维持麻醉深度的目的,以满足临床需求[4~5]。本研究探讨TCI 在前列腺电切中的应用价值。现报道如下:
1 资料与方法
1.1 一般资料 选取2020 年2 月至2023 年2 月在医院行前列腺电切手术的80 例患者,按照随机数字表法分为两组,各40 例。对照组年龄60~80 岁,平均(75.87±4.88)岁;美国麻醉医师协会(ASA)分级:Ⅰ级21 例,Ⅱ级19 例。观察组年龄60~78 岁,平均(75.21±3.68)岁;ASA 分级:Ⅰ级23 例,Ⅱ级17例。两组资料均衡性良好(P>0.05)。本研究已获医院医学伦理委员会批准(伦理字202000103 号)。
1.2 入选标准 (1)纳入标准:均为单纯前列腺增生,且接受前列腺电切术治疗且符合手术适应证;年龄60~80 岁;ASA 分级为Ⅰ~Ⅱ级;知情同意。(2)排除标准:合并凝血功能障碍者;多脏器功能不全者;合并恶性肿瘤者;合并心力衰竭者;严重高血压者。
1.3 治疗方法 对照组采用常规麻醉干预,根据具体情况采取具体措施,入室后常规建立外周静脉通道,监测生命体征,给予丙泊酚乳状注射液(国药准字H20123138)3 μg/kg 静脉推注。观察组采用TCI技术:入室后常规消毒铺巾,插管全麻,给予0.1 μg/kg 的枸橼酸舒芬太尼注射液(国药准字H20054171),给药3 min 后,再给予TCI 浓度为3 μg/kg 的丙泊酚乳状注射液。等效应浓度达预定值后开始手术,术中根据患者的实际情况,可单次追加丙泊酚。麻醉过程中需严密观察血压、心率、脉搏血氧饱和度及并发症等,并记录;同时记录丙泊酚的用药总量、追加次数及意识恢复时间。术后停用丙泊酚,观察苏醒意识,待完全清醒后,回访患者对操作过程有无记忆。
1.4 观察指标 (1)围术期指标。记录苏醒、拔管、下床活动、首次排气及住院时间。(2)镇痛与镇静情况。于术后12 h、24 h、48 h 时采用视觉模拟评分量表(VAS)评估疼痛程度,分值0~10 分,分值低则疼痛轻。同时间段采用Ramsay 镇静评分法评估镇静情况,1 分为不安静,烦躁;2 分为安静合作;3 分为嗜睡,可听从指令;4 分为睡眠状态,但可唤醒;5 分为睡眠状态,反应迟钝,需要较强刺激才有反应;6分为对刺激无反应。(3)血压指标。于麻醉诱导前(T0)、气管插管(T1)、术后2 h(T2)、术后12 h(T3)、术后24 h(T4)对比两组收缩压(SBP)及舒张压(DBP)水平。(4)炎性因子。于上述时间点采集血清,经离心处理后采用酶联免疫吸附法(ELISA)检测C反应蛋白(CRP)水平。(5)苏醒情况。采用Steward苏醒评分进行评估。根据患者的清醒程度,完全清醒记2 分,对刺激有反应记1 分,对刺激无反应记0分。呼吸畅通程度,可按照医生吩咐咳嗽记2 分,无须支持可维持呼吸道畅通记1 分,需要支持则记0分。肢体活动程度,可按照要求完成动作则记2 分,无意识活动则记1 分,无活动则记0 分,总分0~6分,分数越高,代表患者越苏醒。(6)麻醉并发症。统计低血压、谵妄、恶心呕吐等。
1.5 统计学方法 采用SPSS23.0 软件处理数据,计量资料以()表示,采用t检验;计数资料以%表示,采用χ2检验。多时点比较采用重复测量方差分析。P<0.05 为差异有统计学意义。
2 结果
2.1 围术期相关指标 两组下床活动及住院时间对比,差异无统计学意义(P>0.05);观察组苏醒、拔管及麻醉恢复时间均较对照组短(P<0.05)。见表1。
表1 两组围术期相关指标对比()
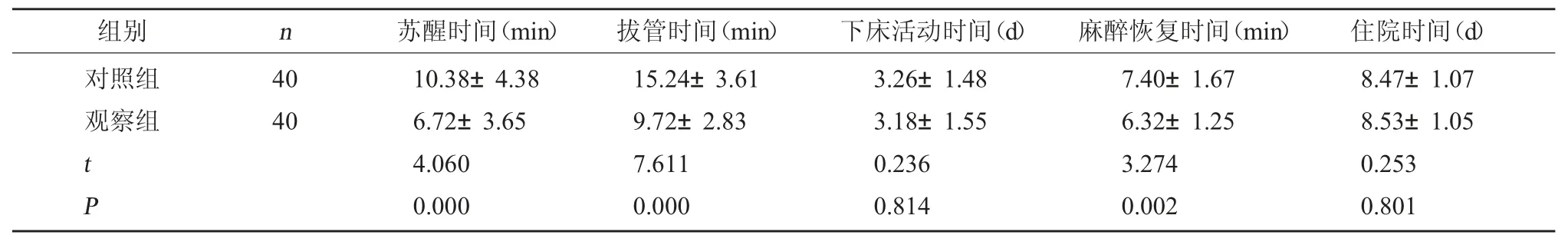
表1 两组围术期相关指标对比()
?
2.2 不同时间点血压水平对比 T1~T4 观察组SBP、DBP 水平均低于对照组(P<0.05)。见表2。
表2 两组不同时间点血压水平对比(mm Hg,)

表2 两组不同时间点血压水平对比(mm Hg,)
注:与对照组T1、T2、T3、T4 时点比较,*P<0.05。
?
2.3 不同时间点CRP 水平对比 T0 时点两组的CRP 水平对比,差异无统计学意义(P>0.05);两组CRP 水平随时间T1~T3 不同时点的推移均逐渐增加,且观察组T1、T2、T3、T4 不同时点的CRP 水平均低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组不同时间点CRP 水平对比(mg/L,)

表3 两组不同时间点CRP 水平对比(mg/L,)
?
2.4 镇痛与镇静评分 术后两组VAS 评分随时间推移均逐渐降低,Ramsay 评分随时间推移均逐渐升高,且观察组术后12 h、24 h、48 h 时VAS 评分均低于对照组,Ramsay 评分高于对照组(P<0.05)。见表4。
表4 两组术后不同时间点VAS、Ramsay 评分对比(分,)
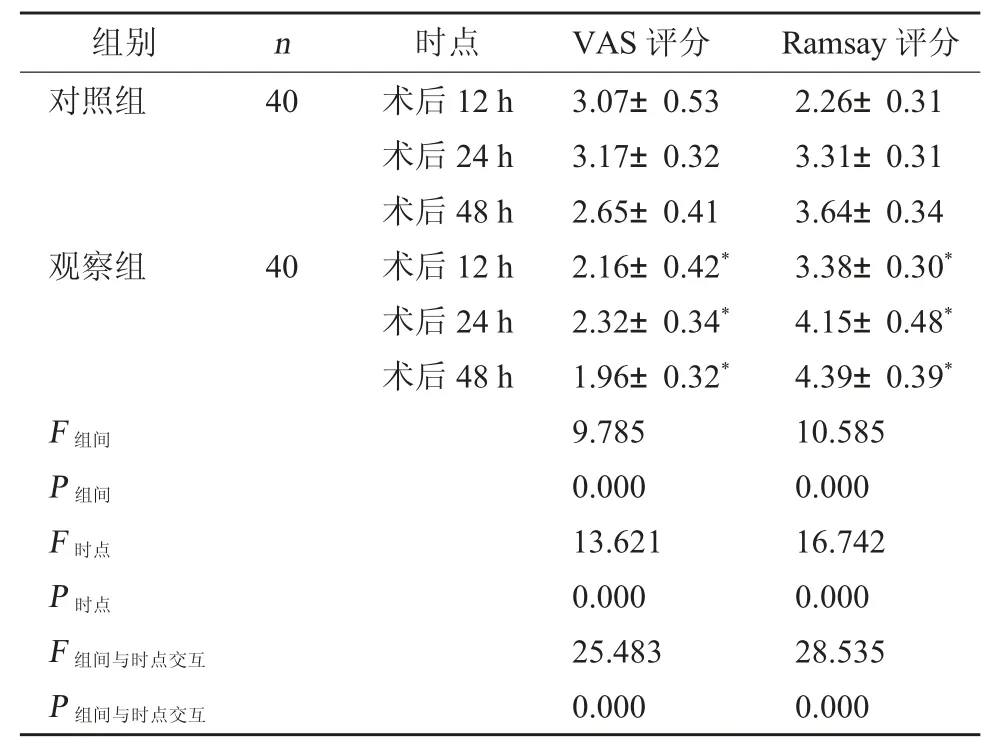
表4 两组术后不同时间点VAS、Ramsay 评分对比(分,)
注:与对照组术后12 h、术后24 h、术后48 h 相比,*P<0.05。
?
2.5 Steward 苏醒评分 两组术后Steward 苏醒评分降低(P<0.05);观察组术后Steward 苏醒评分比对照组高(P<0.05)。见表5。
表5 两组手术前后Steward 苏醒评分对比(分,)
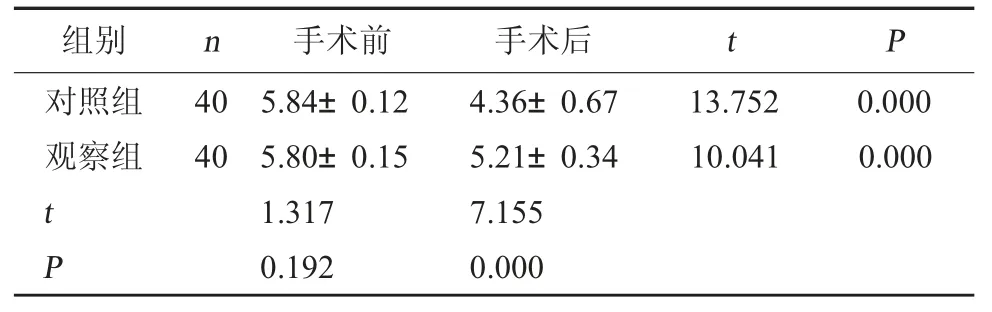
表5 两组手术前后Steward 苏醒评分对比(分,)
?
2.6 麻醉并发症 观察组麻醉并发症发生率比对照组低(P<0.05)。见表6。
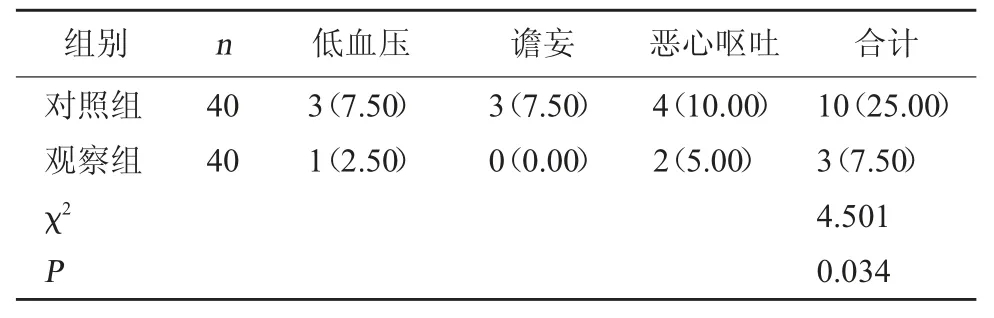
表6 两组麻醉并发症发生情况对比[例(%)]
3 讨论
前列腺电切术是目前前列腺增生最主要的手术治疗方式,采用特殊的手术器械可将尿道内的前列腺增生组织切除,并冲出体外,具有微创、恢复快等优势,被广大医患所接受。近年来,随着临床对麻醉质量的要求越来越高,在重视感受与要求的同时,还需要对麻醉进行调控,从而减少应激反应。有研究表明,受疾病、手术等因素的影响会引起恐惧、紧张、焦虑等不良情绪,易引起机体生理副作用,因此对镇静要求也具有重要意义[6~7]。
目前,我国人口老龄化的趋势日益严峻,前列腺增生的发病率也随之提高,受到患者脏器生理功能的减退、内稳定调节能力下降及对手术刺激的应激反应等影响,会进一步降低耐受能力。再加上部分患者多伴有呼吸、神经及内分泌系统等全身性疾病,因此对麻醉的要求相对较高[8~9]。在术中维持患者生命体征的平稳,合理控制应激反应,是提高麻醉效果、促进术后恢复的重要环节之一。本研究结果显示,观察组苏醒、拔管及麻醉恢复时间均较对照组短,且观察组术后12 h、24 h、48 h 时VAS 评分均低于对照组,Ramsay 评分高于对照组,术后Steward 苏醒评分比对照组高(P<0.05)。这提示对进行前列腺电切手术的者实行TCI 技术,可有效促进术后恢复,提高镇静、镇痛、苏醒效果。分析原因在于,TCI 技术可根据不同患者的年龄、身高、体质量等经计算机自动计算输注速度,通过对药物浓度精准的TCI,可维持麻醉过程的平稳,控制麻醉深度,还可预测麻醉的持续效果及清醒时间,利于术后恢复[10~11]。
相关研究证实[12],CRP 作为急性时C 反应蛋白,在临床创伤、手术、组织坏死等情况的监测中具有良好的灵敏度,应用相对广泛。本研究结果显示,观察组两组CRP 水平随T1~T3 推移均逐渐增加,且观察组T1、T2、T3、T4 时点的CRP 水平均低于对照组(P<0.05)。这说明TCI 技术可降低前列腺电切手术患者的炎性因子表达。其原因可能是丙泊酚具有起效快、平稳、作用时间短等特点,减少应激反应,通过精准输注后的麻醉深度更容易控制,且在微创、短小的手术中可加速患者意识与认知的恢复,减少因麻醉刺激因素造成的炎性因子水平提高[13~14]。此外,本研究结果还发现,观察组麻醉并发症发生率比对照组低(P<0.05)。这表明TCI 安全性较高。其原因可能是TCI 可准确的判断患者生理状态,从而更为精确地调整麻醉的深浅,稳定血流动力学与机体内环境,大大降低术后麻醉并发症的发生风险[15]。
综上所述,对行前列腺电切手术患者实行TCI技术,能有效促进术后恢复,提高镇静、镇痛效果,降低炎性因子表达,且安全性较高,值得临床推广应用。

