高危型HPV 分型联合宫颈分泌物PKM2、Stat3 在宫颈癌筛查中的意义
叶永生 徐燕 孙君华 倪鸣
宫颈癌发病率高居女性生殖系统恶性肿瘤之首,是危害女性生命健康的重要疾病类型,至医疗条件发达今天,外科手术仍是治疗宫颈癌的有效手段,因此早期筛查意义重大[1]。研究[2]表明,高危型人乳头瘤病毒(Human papillomavirus,HPV)感染与宫颈癌发生有关,使得高危型HPV 检测可作为宫颈癌的一项筛查技术,但单纯依赖高危型HPV 检测存在准确度低的不足。丙酮酸激酶M2 型(Pyruvate kinase M2,PKM2)在甲状腺癌、肝癌等恶性肿瘤组织中水平升高,有助于疾病的诊断,但在宫颈癌筛查中价值尚未阐明[3]。信号传导与转录激活因子3(Signal Transducer and Activator of Transcription 3,Stat3)是近年来癌症领域研究的热点靶点之一,体外试验[4]表明,Stat3 抑制剂能降低Stat3 蛋白水平,促进卵巢癌细胞凋亡。本研究探讨高危型HPV分型联合宫颈分泌物PKM2、Stat3 在宫颈癌筛查中的意义,旨在为临床快速、初步筛查宫颈癌提供参考,报告如下。
1 对象和方法
1.1 研究对象
选取2019 年1 月至2021 年1 月406 例在河南省南阳市中心医院接受宫颈癌筛查者作为研究对象。纳入标准:①在本院妇科接受宫颈癌筛查者;②无子宫切除术史;③临床资料完整;④年龄≥18岁;⑤宫颈癌患者均符合《宫颈癌及癌前病变病理诊断规范》[1]诊断标准。排除标准:①妊娠期者;②有盆腔放疗史者;③入组前1 周内有阴道用药史者;④既往有明确宫颈癌或癌前病变史者。全部对象均签署书面知情同意书,本研究内容获河南省南阳市中心医院伦理委员会审批。
1.2 研究方法
收集受检者年龄、体质量指数、家族性妇科肿瘤史、除配偶/男朋友外性关系对象数量、生育史、性生活年限、婚姻状况、文化程度、阴道清洁度、高危型HPV 分型、液基细胞学检测结果、宫颈分泌物PKM2、Stat3 资料,其中高危型HPV 分型包括HPV 16、18、31、33、35、39、45、51、52、56、58、59、66、68,任一分型阳性即为阳性;液基细胞学结果按照2001年国际癌症协会推荐的宫颈/阴道细胞学诊断报告[5],包括未见上皮内病变及癌变、非典型鳞状细胞、鳞状上皮内低度病变、鳞状上皮内高度病变、鳞状细胞癌、非典型腺细胞和腺癌,若结果报告为非典型鳞状细胞及以上,则电话通知受检者来院接受阴道镜下宫颈活检术,结果分为正常、宫颈上皮内瘤变Ⅰ级、宫颈上皮内瘤变Ⅱ级、宫颈上皮内瘤变Ⅲ级、宫颈癌,根据病理结果[6]分为宫颈癌组、非宫颈癌组,对两组上述临床资料进行对比分析。
宫颈刷采集标本,置入无菌玻璃管中,使用广东凯普生物科技有限公司生产HPV 分型基因芯片试剂和实时荧光定量聚合酶链法检测HPV⁃DNA;以同样方式以专用毛刷取标本后置入保存液瓶底,使毛刷充分、全部散开,使用美国BD 公司试剂盒及化学发光法检测PKM2、Stat3 水平。
1.3 统计学方法
采用SPSS 22.0 处理数据,计量资料以()表示,组间比较行独立样本t检验,计数资料用n(%)表示,行χ2检验,等级资料采用Ridit 检验,将经单因素分析P<0.05 的变量纳入Logistic 回归进行多因素分析,采用受试者工作特征曲线(Receiv⁃er operating characteristic,ROC)及ROC 下面积(Area under the curve,AUC)分析高危型HPV 分型联合宫颈分泌物PKM2、Stat3 筛查宫颈癌的价值。P<0.05 为差异有统计学意义。
2 结果
2.1 病理结果
406 例接受宫颈癌筛查者,病理结果正常208例(51.23%),宫颈上皮内瘤变Ⅰ级22 例(5.42%),宫颈上皮内瘤变Ⅱ级21 例(5.17%),宫颈上皮内瘤变Ⅲ级19 例(4.68%),宫颈癌136 例(4.52%)。
2.2 单因素分析
年龄、体质量指数、生育史、性生活年限、婚姻状况、文化程度与宫颈癌的发生无关(P>0.05);家族性妇科肿瘤史、除配偶/男朋友外性关系对象数量、阴道清洁度、高危型HPV 分型情况、PKM2、Stat3 与宫颈癌的发生有关(P<0.05)。见表1。
表1 单因素分析[(),n(%)]Table 1 Univariate analysis[(),n(%)]
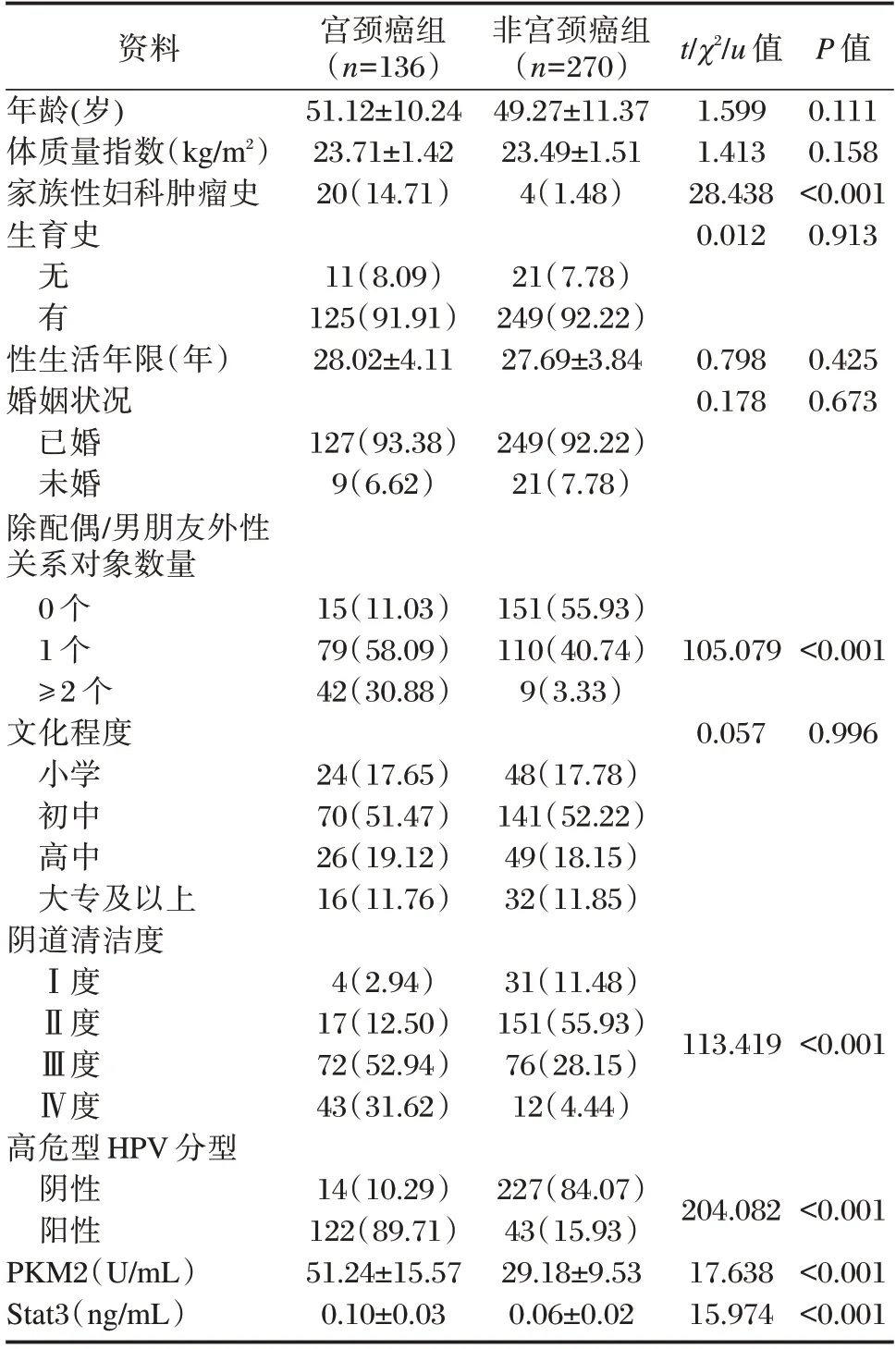
表1 单因素分析[(),n(%)]Table 1 Univariate analysis[(),n(%)]
2.3 多因素Logistic 回归方程分析
以是否发生宫颈癌为因变量(未发生为0,发生为1),单因素分析中P<0.05 的因素(家族性妇科肿瘤史、除配偶/男朋友外性关系对象数量、阴道清洁度、高危型HPV 分型情况、PKM2、Stat3)作为自变量,进行多因素Logistic 回归方程分析,结果显示,将家族性妇科肿瘤史、除配偶/男朋友外性关系对象数量、阴道清洁度控制后,高危型HPV 分型阳性、PKM2≥两组均值、Stat3≥两组均值是宫颈癌发生的相关独立危险因素(P<0.05)。见表2。
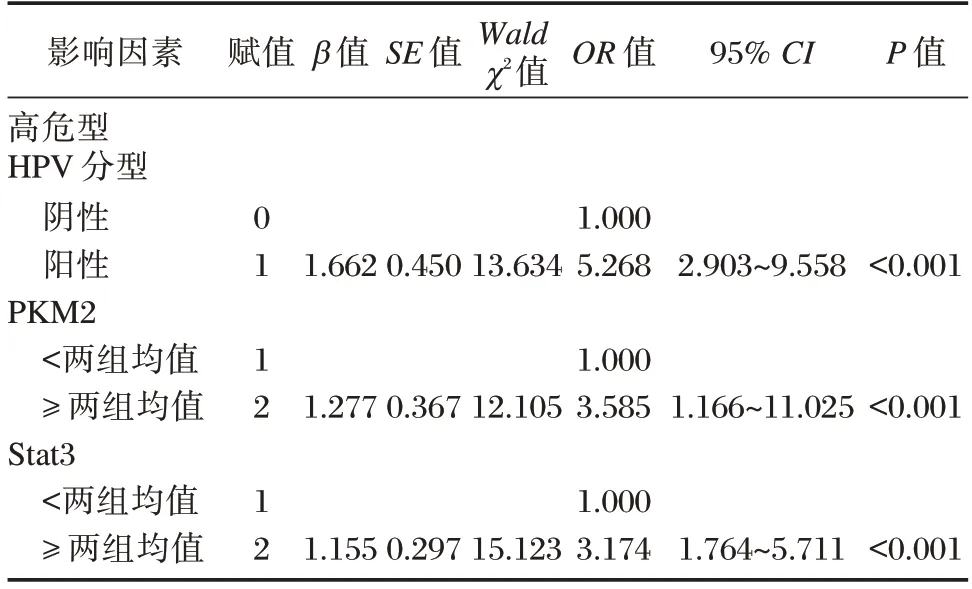
表2 多因素Logistic 回归方程分析Table 2 Analysis of multi⁃factor Logistic regression equation
2.4 高危型HPV 分型联合宫颈分泌物PKM2、Stat3 的筛查价值
以宫颈癌组为阳性样本,以非宫颈癌组为阴性样本,绘制各指标筛查宫颈癌的ROC 曲线,结果显示,高危型HPV 分型、宫颈分泌物PKM2、Stat3阳性筛查宫颈癌的AUC 为0.868、0.929、0.868;采用SPSS 软件的联合应用ROC 理论模式构建各指标联合筛查宫颈癌的ROC 模型,结果显示,高危型HPV 分型联合宫颈分泌物PKM2、Stat3 筛查宫颈癌的AUC 最大,为0.957。见表3、图1。
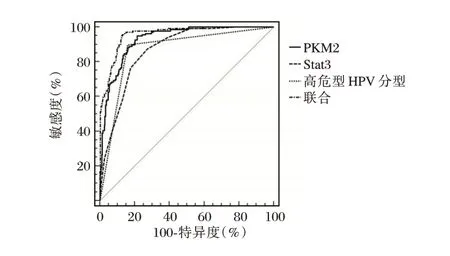
图1 ROC 曲线Figure 1 ROC curve
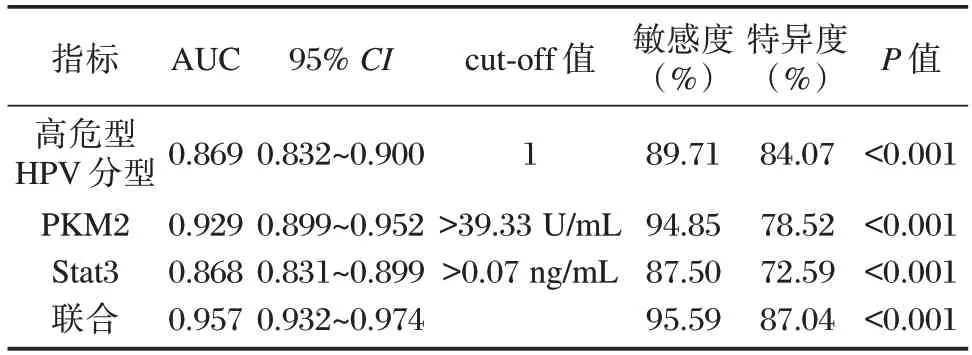
表3 高危型HPV 分型联合宫颈分泌物PKM2、Stat3 的筛查结果Table 3 Screening value of high⁃risk HPV typing combined with cervical secretions PKM2 and Stat3
3 讨论
准确地识别出高危人群,以便进行更好管理是宫颈癌筛查的重要目标。高危HPV 持续感染是宫颈癌的相关危险因素[7]。本研究显示,高危型HPV 阳性是宫颈癌发生的独立危险因素,与既往报道[8]一致。且在此基础上,本研究还进行了ROC 分析,结果显示,高危型HPV 感染筛查宫颈癌的敏感度为89.71%,特异度为84.07%,稍低于王鹏等[9]报道,一方面可能与纳入样本量不同有关,另一方面可能与纳入研究对象年龄分布不同有关,本研究受检者平均年龄接近50 岁,而王鹏等研究平均年龄为45 岁,考虑到偏年轻人群性生活活跃,可能导致了高危型HPV 感染检出率稍高,但研究结果均表明,对高危型HPV 进行检测能为宫颈癌的筛查提供一定的参考信息。
PKM2 定位于细胞质,是细胞糖酵解途径的关键酶,并可进入细胞核,在核内作为蛋白激酶广泛参与转录调控、蛋白修饰等过程[10]。蔡尚霞等[11]报道,宫颈正常者、宫颈炎、宫颈癌患者PKM2 逐渐升高,与宫颈癌发生有关,本研究观点与之相似,将家族性妇科肿瘤史、除配偶/男朋友外性关系对象数量、阴道清洁度控制后,PKM2≥两组均值是宫颈癌发生的相关独立危险因素,佐证了PKM2 具有作为宫颈癌筛查标志物的潜质。PKM2 能高效催化葡萄糖经由糖酵解生成乳酸和能量,大量糖酵解中间产物在细胞中持续累积后作用于核酸、蛋白质等,为快速生长增殖的癌细胞创造有利条件,且PKM2进入细胞核后,能通过组蛋白H1 磷酸化途径、独立于经典半胱氨酸蛋白酶细胞凋亡途径等发挥促进细胞增殖、抑制细胞凋亡作用,所以呈现出促癌因子作用[12]。当PKM2>39.33U/mL 时,筛查宫颈癌的敏感度为94.85%,特异度为78.75%,具有一定临床参考价值。
Stat3基因定位于第17 号染色体(q21.1⁃q21.2),拥有保守的氨基酸末端、DNA 连接区、C⁃末端转录激活结构域等结构,功能丰富,可被多种生长因子、细胞因子等激活,参与细胞内重要信号的传递、靶基因转录等[13]。本研究显示,宫颈癌患者Stat3 高于非宫颈癌者,是宫颈癌发生的独立危险因素,可用于宫颈癌的初步筛查。HPV 感染、宫颈增生等可激活Stat3,将细胞外信号传递至细胞核,转录表达B 淋巴细胞瘤⁃2 等抗凋亡基因、G1/S⁃特异性周期蛋白⁃D1等促增殖基因、血管内皮生长因子等促血管新生因子,使细胞生存周期延长,增殖活性增强,从而发挥促癌因子作用[14]。
由于HPV感染后,机体免疫、宫颈局部微环境等发生复杂变化,并相互作用,不同患者表现出不同预后,因此单独检测高危型HPV 感染难以准确评估宫颈癌发生情况,需联合其他手段综合评估。本研究显示,高危型HPV分型联合宫颈分泌物PKM2、Stat3筛查宫颈癌AUC 高于任一单一指标,故联合检测三者能为临床提供更可靠的参考信息。基于以上分析,临床可从以下方面筛查宫颈癌的高危人群:①高危型HPV 分型阳性;②宫颈分泌物PKM2>39.33 U/mL时;③宫颈分泌物Stat3>0.07 ng/mL时,以准确识别宫颈癌高风险人群,最大程度改善患者预后。
综上,高危型HPV 分型阳性、宫颈分泌物PKM2>39.33 U/mL、Stat3>0.07 ng/mL 是宫颈癌相关独立危险因素,联合检测三者能为临床筛查宫颈癌高风险人群提供一定参考,以改善患者预后。

