翻身床俯卧位联合冲洗式吸痰在重度吸入性损伤机械通气患者中的应用研究
苏蓉,吴彬,刘迎春,李萍,张建芳
(1.南京医科大学附属苏州医院 烧伤整形科,江苏 苏州 215008;2.南京医科大学附属苏州医院 护理部)
重度吸入性损伤(inhalation injury)是导致烧伤患者早期死亡主要原因之一,以预防性气管切开行机械通气(mechanical ventilation,MV)为主要治疗措施[1-3]。研究[4-5]表明吸入性损伤患者呼吸道分泌物较多易形成干痂,伴有脱落的坏死黏膜及吸入的异物,相比常规吸痰,冲洗式吸痰能达到更好的冲洗呼吸道、吸引分泌物效果。但在平卧或半卧位下冲洗式吸痰,不利于体位引流及通气分布,且部分患者呼吸道损伤咳嗽反射较弱,无力呛咳,呼吸机相关性肺炎(ventilator associated pneumonia,VAP)、窒息发生风险较高[6-7]。据成人烧伤俯卧位治疗全国专家共识[8]推荐,建立人工气道处于清醒或者仅轻度镇静状态的吸入性损伤患者,机械通气时利用烧伤翻身床等设施行俯卧位通气(prone position ventilation,PPV),有利于改善氧合、促进痰液引流、降低窒息等并发症风险。目前关于烧伤翻身床俯卧位下行冲洗式吸痰的报道鲜见。鉴此,本研究将翻身床俯卧位联合冲洗式吸痰应用于重度吸入性损伤MV患者取得了良好效果,现报道如下。
1 对象与方法
1.1 研究对象 采用便利抽样法选取2021年3月至2023年3月苏州市某三级甲等医院烧伤整形科收治的重度吸入性损伤患者为研究对象,按入院先后将其分为对照组(2021年3月至2022年6月)和观察组(2022年7月至2023年3月)。纳入标准:符合重度吸入性患者诊断标准[2];首次行气管切开术且使用MV治疗;Richmond躁动-镇静评分为-1~1分;符合烧伤患者俯卧位治疗适应症[8];患者知情同意参与研究。排除标准:符合烧伤翻身床及俯卧位治疗相对禁忌证[8];气管切开术前合并呼吸道畸形、凝血功能障碍者。排除标准:不能耐受冲洗式吸痰或PPV者;不愿配合研究者;研究中发生其他严重疾病者。本研究通过医院伦理委员会审批(K-2021-068-K01)。根据两样本率计算公式N=(Uα+Uβ)22P(1-P)/(P1-P2)2确定样本量,参考相关文献[5],将α值设为0.05(双侧),将β值设为0.2,单组样本含量为30例,考虑10%样本脱落剔除率,最终确定每组样本量为33例。期间中途退出4例,因数据不全剔除6例,共纳入56例患者。观察组26例,其中男20例,女6例;平均年龄(38.65±14.38)岁,烧伤面积(7.85±5.96)%体表总面积(total body surface are, TBSA)。对照组30例,其中男22例,女8例;平均年龄(34.03±10.71)岁,烧伤面积(8.53±5.39)%TBSA。两组患者性别、年龄、烧伤面积等一般资料的差异均无统计学意义(均P>0.05)。
1.2 方法
1.2.1 对照组 采用普通床仰卧位下冲洗式吸痰法,操作方法参考中华护理学会发布的团体标准[9-10]后修订,具体操作流程见图1,实施过程中若患者经皮血氧饱和度(percutaneous arterial oxygen saturation,SpO2)≤85%则暂停操作,撤出吸引管并高浓度给氧,待SpO2回升后可再继续进行操作;若发现患者出现口唇发绀、呼吸困难、憋气及喉痉挛、血流动力学不稳定等则立即报告医生,停止操作,并积极对症处理。每次冲洗式吸痰由两名经培训并考核达标的护理人员实施。
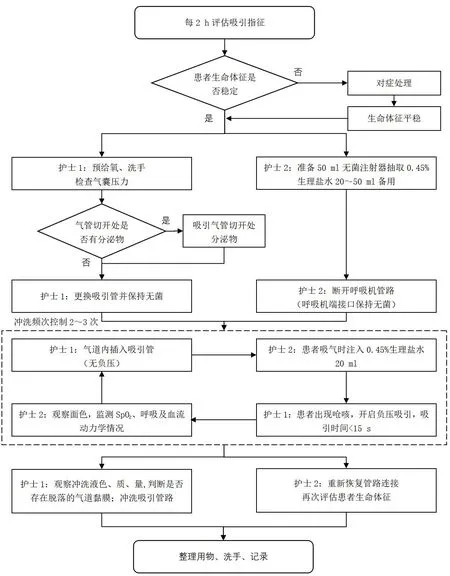
图1 成人吸入性损伤患者冲洗式吸痰流程
1.2.2 观察组
1.2.2.1 干预方案的构建 观察组在对照组干预基础上联合翻身床俯卧位护理。护理方案来源于共识[8]烧伤翻身床行成人烧伤PPV护理内容,主要包括干预时机和实现俯卧位护理。在此基础上团队成员通过文献回顾[5,11-14]、小组讨论结合临床实际,咨询3名烧创伤护理专家、1名烧伤医疗专家意见,应用俯卧位安全核查表、恢复仰卧位安全核查表[15]实施干预,形成最终干预方案。
1.2.2.2 干预团队的组建及分工 干预团队由10名成员组成,2名烧伤科主治医师负责审核方案、评估气管套管拔管和PPV时间、调整治疗方案等;1名护理管理者负责方案质量控制和护士培训考核;6名主管护师负责实施干预方案;1名护理学硕士负责文献检索、数据统计分析。
1.2.2.3 干预方案的实施 患者在气管切开后第2天采取翻身床俯卧位治疗,冲洗式吸痰法同对照组。护理人员严格按照共识[8]推荐烧伤翻身操作流程实施。首次俯卧位时间以患者耐受为宜,控制在30 min内,平卧2 h后,继续俯卧位1 h,实施俯卧位第1天俯卧位时间以患者耐受,生命体征平稳为宜。俯卧位第2天患者耐受后逐步延长俯卧位时间,增加翻身频次,维持每天PPV时间>12 h。并对实施俯卧位前、实施俯卧位后即刻及每间隔2 h、恢复仰卧位后的实施情况进行核查。为保证干预质量,实施干预人员均经过统一培训并考核合格,能够规范进行冲洗式吸痰及翻身床俯卧位护理。
1.3 评价方法
1.3.1 评价工具 (1)吸痰有效率:显效指患者不存在痰鸣音及痰液积聚感,呼吸恢复平稳,SpO2处于正常范围;有效指患者痰鸣音及痰液积聚感虽未完全消失,但症状轻微,同时呼吸不适感较弱;无效指患者痰鸣音及痰液积聚感依旧明显,同时呼吸不适感明显;有效率=(总吸痰次数-无效吸痰次数)/总吸痰次数×100%[5]。(2)氧合指数(oxygenation index,OI):OI=动脉血氧分压/吸入氧浓度。OI根据6次/d血气分析(02:00,06:00,10:00,14:00,18:00,22:00)结果计算出平均值。(3)呼吸道内炭末样沉着消失所用时间:从患者受伤当日计算,至纤维支气管镜下所及范围无炭末样沉着当日截止,以天为单位。(4)气管套管拔除时间:从气管切开之日起,至拔除气管套管当天截止,以天为单位。(5)并发症发生情况:包括VAP、窒息、严重咳嗽、胃内反流、气管导管异位滑脱、呼吸道黏膜损伤、压力性损伤。
1.3.2 终止指标 (1)经医生判定可停止冲洗式吸痰或拔除气管套管;(2)患者死亡;(3)患者并发严重肺部感染、呼吸衰竭、心力衰竭、肾功能不全等致命并发症。
1.3.3 资料收集方法 团队实施干预的护理人员实时评价并记录吸痰效果、呼吸道内炭末样沉着消失所用时间、气管套管拔除时间、并发症发生情况于医院电子信息系统,护理学硕士通过查阅信息系统进行评价指标数据汇总。
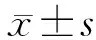
2 结果
2.1 两组患者吸痰效果的比较 观察组患者的吸痰有效率高于对照组,差异有统计学差异(P<0.05),见表1。

表1 两组吸痰效果的比较[次(%)]
2.2 两组OI比较 观察组和对照组的OI在干预后第3天、第6天组间及组内比较,差异均有统计学意义(均P<0.05),见表2。

表2 两组OI比较
2.3 两组患者呼吸道内炭末样沉着消失所用时间及气管套管拔除时间比较 观察组患者呼吸道内炭末样沉着消失所用时间及气管套管拔除时间均短于对照组,差异有统计学意义(均P<0.05),见表3。
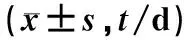
表3 两组呼吸道内炭末样沉着消失所用时间和气管套管拔除时间比较
2.4 两组患者相关并发症发生率的比较 观察组共2例(7.69%)患者发生并发症,其中1例气管导管异位滑脱,1例因严重咳嗽而停止操作;对照组共4例(13.33%)患者发生并发症,其中2例因严重咳嗽而停止操作、1例发生VAP、1例呼吸道黏膜损伤。两组患者并发症发生率的差异无统计学意义(Fisherχ2=0.675,P=0.407)。
3 讨论
3.1 翻身床俯卧位联合冲洗式吸痰有利于改善重度吸入性损伤MV患者的吸痰效果 吸入性损伤早期,呼吸道杯状细胞的分泌物较多,坏死黏膜脱落,极易造成呼吸道梗阻[16]。本研究结果显示,两组吸痰有效率均高于常规吸痰有效率65.22%[5]。分析原因,由于冲洗式吸痰是通过向呼吸道注入一定量生理盐水,引起患者呛咳反应,咳嗽反射通过纤毛运动将呼吸道内的分泌物排出体外,具有湿化、冲洗呼吸道的作用,相比常规吸痰更易将痰液以及脱落的黏膜排出[6],与王爱丽[5]研究结果一致。观察组的吸痰有效率高于对照组吸痰有效率(P<0.05),可能由于仰卧状态不利于体位引流,冲洗液、脱落黏膜易进入呼吸道深处,无法保障冲洗液完全吸尽。俯卧位可利用重力作用促进体位引流,将痰液及冲洗液排出体外,维持呼吸道通畅及有效通气,因此能达到更好的吸痰效果[11]。
3.2 翻身床俯卧位联合冲洗式吸痰有利于提高重度吸入性损伤MV患者OI 重度吸入性损伤患者由于刺激性物质与肺实质相互作用后炎症介质的级联反应,引起缺氧性肺血管收缩丧失和通气/灌注不足,OI降低[2]。本研究发现两组患者干预后OI均有改善,但随着时间延长,俯卧位冲洗式吸痰患者OI改善显著,与张云等[17]将PPV应用于重症肺炎MV患者的研究结果一致。翻身床俯卧位联合冲洗式吸痰在保障患者呼吸道通畅的同时,促进患者背部塌陷肺泡扩张,通过升高腹腔压力,引起体循环充盈压升高,增加肺血管内血容量和机体气体交换能力,利于二氧化碳排出、OI提高[8]。因此,对于可耐受PPV的重度吸入性损伤MV患者,可采用翻身床俯卧位联合冲洗式吸痰进一步促进OI的改善。
3.3 翻身床俯卧位联合冲洗式吸痰可缩短重度吸入性损伤MV患者呼吸道内炭末样沉着消失所用时间及气管套管拔除时间 炭末样沉着是吸入炭末或灰尘颗粒后,无法被呼吸道纤毛清除而沉积形成的病理改变,会刺激呼吸道上皮细胞从而引起炎症反应和组织损伤[2]。MV是重度吸入性损伤常见的治疗手段,目前主要采用仰卧位模式,近年研究发现[17-18],长期仰卧位MV会造成肺部过度扩张、炭末样沉着积累,肺部功能下降。本研究结果显示,与仰卧下冲洗式吸痰法相比,采用翻身床俯卧位联合冲洗式吸痰可加快呼吸道内炭末样沉着物清除,缩短MV时间。多项研究[8,17]证实,PPV在缩短MV时间方面的显著效果,俯卧位状态可增加肺部残气量、避免肺部过度扩张、改善血流灌注和气体交换能力。同时,联合冲洗式吸痰技术,发挥体位引流作用,加速分泌物及炭末样沉着物清除过程,共同作用下改善肺通气功能,从而促进气管套管早期拔除,减少MV时间。
3.4 翻身床俯卧位联合冲洗式吸痰对重度吸入性损伤MV患者并发症的影响 本研究结果显示,观察组与对照组并发症发生率比较,差异无统计学意义(P>0.05),可能与本研究样本数量较少有关。本研究观察组并发症发生率为7.69%,低于王爱丽[5]在仰卧位下冲洗式吸痰的并发症发生率(17.39%)。相较于仰卧位,翻身床俯卧位联合冲洗式吸痰在发挥体位引流、冲洗呼吸道、改善肺部血流灌注的联合作用下,可能有助于降低患者相关并发症发生率,建议在今后研究中扩大样本量进一步验证。
4 小结
综上所述,本研究发现与仰卧位下冲洗式吸痰相比,翻身床俯卧位联合冲洗式吸痰可有效提高重度吸入性损伤MV患者的吸痰有效率,改善OI,同时缩短了呼吸道内炭末样沉着消失以及气管套管拔除所用的时间,具有临床实用性和可行性。由于本研究样本量及研究设计限制,无法实施盲法,后续有待加入盲法、扩大样本量,以提供更为科学的数据支持。

