可视髓芯减压结合PRP混合髂骨植骨治疗早期股骨头缺血性坏死
史册,陈明,朱爱祥
(徐州医科大学附属宿迁医院,南京鼓楼医院集团宿迁医院骨科,江苏 宿迁 223800)
股骨头缺血性坏死(avascular necrosis of the femoral head,ANFH)是一种较为常见的髋关节骨病,好发于30~50岁中青年男性,其病因有多样性且病程进展迅速,多数患者若未接受正规治疗短期内即可发生股骨头塌陷,导致髋关节功能障碍甚至丧失,最终只能行关节置换治疗[1-2]。因此有效干预及减缓股骨头缺血坏死进程,挽救关节功能同时推迟初次关节置换时间,对于改善患者生活质量以及减轻社会负担有重要的意义[3-4]。自2017年2月至2020年6月徐州医科大学附属宿迁医院采用可视髓芯减压联合富血小板血浆(platelet-rich plasma,PRP)混合植骨治疗早期股骨头缺血性坏死(Ficat Ⅰ、Ⅱ期)患者32例(36髋),临床疗效较为满意,现报告如下。
1 资料与方法
1.1 一般资料 纳入标准:(1)院前均有不同程度髋关节疼痛及活动受限症状;(2)术前X线、CT及MRI检查确诊为股骨头缺血性坏死;(3)股骨头缺血性坏死为Ficat Ⅰ、Ⅱ期;(4)术后能够接受不少于12个月的临床随访。排除标准:(1)合并髋臼退行性病变;(2)合并基础疾病无法接受手术;(3)Ficat Ⅲ期及以上;(4)完成随访困难患者。本研究符合《赫尔辛基宣言》的要求,患者均签署知情同意书。
本研究共纳入患者32例(36髋),其中男25例(29髋),女7例(7髋);年龄26~62岁,平均(38.14±6.38)岁;病程6~13个月,平均(8.43±2.16)个月;单侧病变28例,双侧4例;致病原因:酒精性22例,激素性8例,特发性2例;Ficat分期Ⅰ期18例(21髋),Ⅱ期14例(15髋)。
1.2 手术方法
1.2.1 PRP制备及髂骨取骨方法 抽取45 mL外周静脉血与5 mL枸橼酸钠混合后,采用二次离心法制备PRP约5 mL。在制备PRP同时于患髋同侧髂脊做弧形切口显露髂骨外板,采用髋臼锉磨取髂骨骨泥约20 mL,与预制的PRP搅拌均匀备用。
1.2.2 可视髓芯减压方法 患者麻醉满意后取平卧位,患侧髋部消毒后,距大转子顶端约2 cm向远端做长约4 cm纵行切口,逐层切开显露股骨外侧壁,在C型臂透视下沿头颈方向打入导针至坏死病灶区域,再用直径8 mm空心钻头沿导针扩孔直至软骨下约5 mm,退出钻头后插入Joimax经皮内镜,多种刮匙可视清理病灶区域内坏死硬化骨质直至镜下观察创面新鲜出血,持续冲洗后沿植骨漏斗打入PRP髂骨混合物,镜下及透视下确认填充植骨满意后采用髂骨块封闭骨道外口,最后关闭切口。
1.3 术后处理及临床疗效评价 患者术后常规抗炎及抗凝治疗,住院期间1例患者出现切口血肿,予加强换药后愈合。所有患者住院期间无切口感染及下肢深静脉血栓形成,术后卧床休息1个月,床上练习关节屈伸活动,术后1个月扶拐部分负重行走,3个月后逐渐弃拐负重行走。采用Harris评分对患者术前以及术后12个月髋关节功能做出评价,Harris髋关节功能评分分级:≥90分评定为优,80~89分评定为良,70~79分评定为可,<70分评定为差[5]。术后每3个月复查X线了解患髋恢复情况,术后12个月依据患髋X线检查情况再次进行Ficat分期评定。
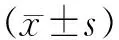
2 结 果
32例患者术后均随访≥12个月。不同分期患者术后12个月髋关节Harris评分与术前相比均明显改善,差异有统计学意义(P<0.05,见表1),手术前后Ficat分期比较见表2。术后12个月Harris髋关节功能评分:优17髋,良13髋,可4髋,差2髋,优良率83%。末次随访时,2例患者因生活影响较大接受人工全髋关节置换术;1例单髋患者术后16个月不慎滑倒出现股骨头塌陷,接受人工全髋关节置换术。
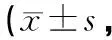
表1 不同分期手术前后Harris评分比较分)
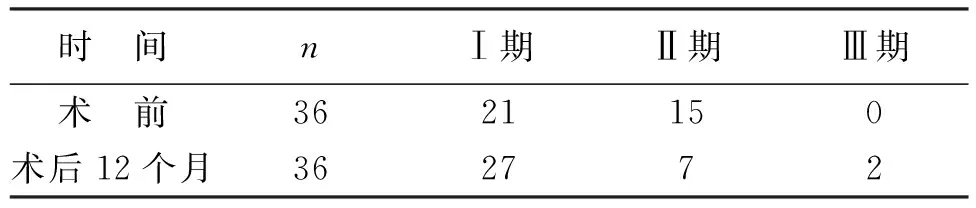
表2 手术前后Ficat分期比较(例)
典型病例为一56岁男性患者,因“右髋部疼痛伴活动受限8个月,加重5 d”入院。查体:右侧腹股沟韧带中点压痛,右髋活动受限明显,右髋“4”字试验阳性,双下肢感觉、肌力正常,生理反射存在,病理征未引出。入院诊断:右侧股骨头坏死(Fica Ⅱ期)。患者入院予完善检查,择期行可视髓芯减压结合PRP混合髂骨植骨治疗。术后予抗炎及抗凝治疗,遵嘱卧床1个月,定期摄片复查。术后12个月复查患髋Harris评分分级较术前显著改善(见图1~10)。
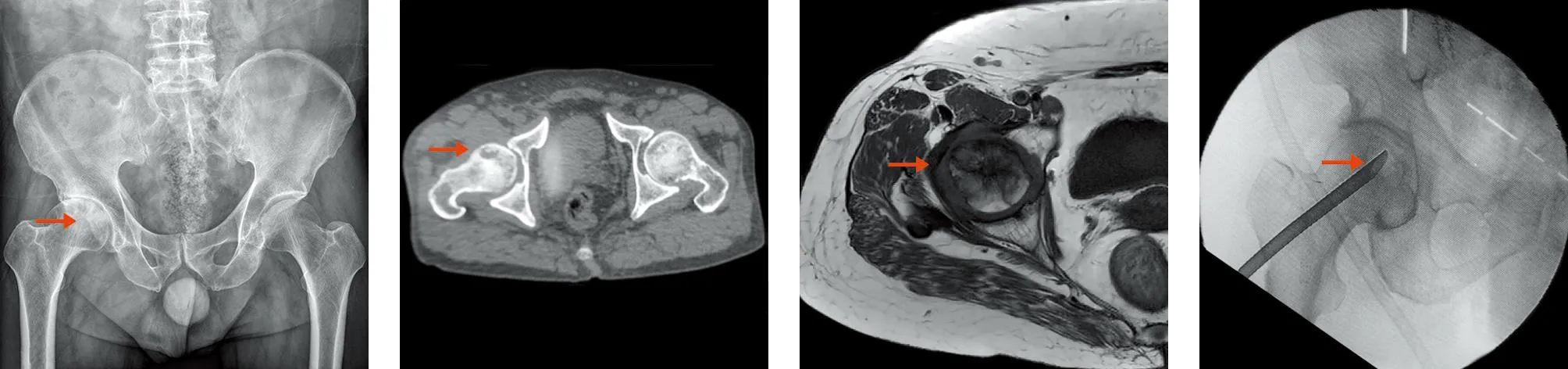
图1 术前X线片示右侧股骨头坏死
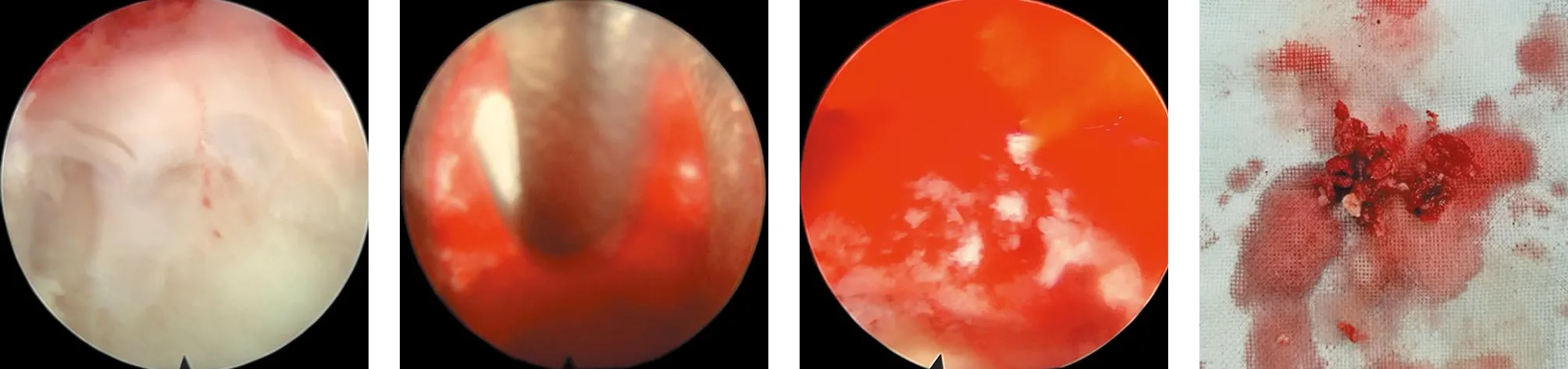
图5 股骨头坏死病灶内可见死骨及部分软骨面塌陷
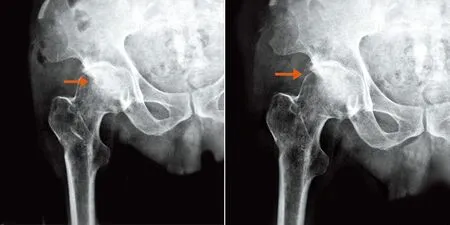
图9 术后2 d X线片示坏死区域植骨充分
3 讨 论
3.1 股骨头坏死发生原因及目前治疗术式缺点 目前临床研究表明多种病因诸如长期酗酒、大剂量应用激素类药物、髋部创伤例如股骨颈骨折等均可导致股骨头血运障碍,加速骨细胞坏死并阻碍其修复再生,导致股骨头内在骨性支撑减弱。当病变进展至负重区软骨下骨塌陷,将失去保髋机会,只能采用髋关节置换挽救关节功能[6]。近年来该病发病率逐年提升且年轻化,因其有较高致残率,显著增加了患者及社会负担。由于大多数患者对该疾病缺乏认识,未能早期接受正规诊疗,导致失去保髋治疗最佳时机。既往研究表明,患者过早接受关节置换其远期并发症及关节翻修风险显著增加[6]。因此早期发现并合理治疗股骨头坏死疾病,有效治愈或减缓该疾病进程,从而避免或推迟髋关节置换,有重要的临床意义[3]。目前针对早期股骨头坏死主要的手术治疗方法有髓芯减压植骨术、游离血管腓骨移植术、髋关节外科脱位打压植骨术等术式,但各术式均存在一定的不足。髓芯减压植骨术具备创伤较小的优点,但术中无法观察病灶清除情况,易致病灶清除不完全[7];游离血管腓骨移植术存在手术技术复杂、术后并发症较多等缺点[8];髋关节外科脱位打压植骨术可直视清理坏死病灶,但存在手术创伤较大,术后恢复时间较长等不足[9]。
3.2 PRP作为修复材料的优点 PRP中富含多种活性蛋白及生长因子,尤其高浓度的血小板衍生因子,在动物试验中证实可抑制股骨头坏死区域炎性反应,同时促进成骨效应及血管再生[10]。Oryan等[11]将其应用于治疗早期股骨头坏死以增进髓芯减压植骨术疗效。Han等[12]对多项PRP治疗股骨头坏死的报告进行研究发现,PRP与植骨材料(自体或异体)混合应用,可增强成骨细胞活性,促进植骨长入。本研究将PRP与髂骨骨泥混合作为植骨填充材料,可最大程度发挥其成骨及成血管活性,是较为理想的修复材料。
3.3 本术式治疗早期股骨头缺血性坏死的优点 (1)可视髓芯减压术在保留传统髓芯减压术微创的优点以外,不同于传统髓芯减压术依靠透视监测病灶清理的深度及范围,其可以在术中直视下清理股骨头内病灶,彻底刮除硬化失活骨质,其次对于病灶中部分塌陷软骨可直视下抬起复位恢复关节面平整,最后通过椎间孔镜内冲洗孔对病灶持续冲洗,进一步确保病灶清理彻底。(2)自体髂骨组织相容性好,髂骨骨泥与PRP混合作为填充材料具备更好的修复活性,较单纯髂骨填充更加利于新生骨长入,在减少移植骨吸收同时降低了感染的风险。(3)本术式借鉴既往治疗早期股骨头缺血性坏死诸多术式的优势,兼具精准化、可视化的长处,同时较近期发表的PRP治疗早期股骨头坏死改良术式具备操作简单、创伤较小、恢复较快的优点[13-14]。
本研究32例(36髋)患者,取得83%的优良率,临床疗效较为满意。术前评估为Ficat Ⅰ期的16例患者,术后12个月1例进展为Ficat Ⅱ期。而20例术前评估为Ficat Ⅱ期的患者,术中3例可见负重区部分软骨塌陷伴有缺损,予镜下复位并植骨填充塌陷,术后12个月6例恢复为Ficat Ⅰ期,2例进展为Ficat Ⅲ期。进展为Ficat Ⅲ期的观察对象均为术中软骨塌陷患者,提示对于早期股骨头缺血性坏死早期诊断及治疗很有必要。
综上所述,我们初步认为可视髓芯减压结合PRP混合髂骨植骨是治疗早期股骨头缺血性坏死较为安全且有效的术式。但是受限于本研究纳入的病例数较少,且随访时间较短,对于该术式疗效尚需进一步深入研究。

