针对性气道护理对重症颅脑损伤患者预后的影响分析
罗杰 邹林 李焕林
摘要:目的 探究针对性气道护理对重症颅脑损伤患者预后的影响。方法 选取2020年1月1日~2023年1月1日我院间收治的104例重症颅脑损伤患者为研究对象,随机分为对照组和观察组,每组各52例。对照组行常规护理,观察组行针对性气道护理,比较两组排痰情况、痰液黏稠度、血气指标、临床护理指标、肺功能及呼吸机相关性肺炎发生率与病死率。结果 护理后,观察组排痰次数显著低于对照组,排痰量显著多于对照组(P<0.05);Ⅱ级、Ⅲ级痰液黏稠度患者数量显著低于对照组,Ⅰ级痰液黏稠度患者数量显著高于对照组(P<0.05);护理后,观察组PaCO2显著低于对照组,SaO2、PaO2显著高于对照组(P<0.05);观察组ICU住院时间、机械通气时间和呼吸困难缓解时间均显著短于对照组(P<0.05);护理后,观察组MVV、FVC均显著高于对照组(P<0.05);观察组相关性肺炎发生率与病死率均显著低于对照组(P<0.05)。结论 针对性气道护理可显著促进重症颅脑损伤患者排痰,改善患者血气指标和肺功能,降低患者呼吸机相关性肺炎发生率,缩短患者住院时间,加快患者康复进程。
关键词:重症颅脑损伤;针对性气道护理;呼吸机相关性肺炎;血气指标;肺功能
重症颅脑损伤为临床危重症之一,患者伤后昏迷>6 h、格拉斯哥昏迷计分3~8 分时,其病死率、致残率均较高,故重症颅脑损伤患者大多需要进入ICU病房接受治疗和护理,以缓解颅脑损伤引发的神经功能损伤[1]。住院期间患者极易出现呼吸道阻塞、舌后坠、呼吸机相关肺炎等现象,影响患者正常呼吸功能的同时加剧肺部感染,进而引发窒息,严重威胁患者生命[2]。本研究旨在探究针对性气道护理对重症颅脑损伤患者预后的影响。
1资料与方法
1.1 一般资料
选取2020年1月1日~2023年1月1日我院收治的104例重症颅脑损伤患者为研究对象,随机分为对照组和观察组,每组各52例。对照组男27例,女25例;年龄29~76岁,平均年龄(50.30±4.22)岁;弥漫性轴索损傷8例,脑干损伤25例,蛛网膜下腔出血9例,颅底骨折10例。观察组男26例,女26例;年龄30~77岁,平均年龄(50.67±4.82)岁;弥漫性轴索损伤7例,脑干损伤26例,蛛网膜下腔出血6例,颅底骨折13例。两组一般资料比较无显著性差异(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组行常规护理
按需吸痰;实施常规气道护理干预,定期更换呼吸机管道,必要时给予人工拍背;动态监测患者生命体征;遵医嘱做好抗感染护理;保证各引流管引流通畅等。
1.2.2 观察组行针对性气道护理
协助患者取侧卧位,根据患者身体耐受性实施机械振动排痰干预,应用机械排痰设备,依据患者年龄选择适宜型号叩击头,并将叩击头放于患者肺底部,轻加压力,一手引导叩击头,叩击频率15~30 cps,按照由外向内的顺序移动叩击头。护理人员一手轻轻握住叩击头手柄,由下到上,避开肩胛骨和脊柱,叩击时间为30 s,以便痰液排出。对感染严重部位,叩击时间为50~60 s,餐前1~2 h或餐后2 h实施,密切关注患者生命体征,并记录排痰量及痰液性质。为保证患者气道通畅,成人负压80~100 mmHg,每次吸痰时间≤15 s。根据患者病情调整湿化液,遵医嘱选用生理盐水2 mL与α-糜蛋白酶4 000 U混合液作为湿化液,湿化时加热呼吸机管路吸气端(维持在37 ℃即可),采用间断湿化法,根据患者病情调整吸痰次数,以降低对气管的刺激,提高患者舒适感。对Ⅰ级排痰黏稠度患者,给予密闭式吸痰,保证T型连接口无菌,呼吸机Y型管、气管插管与负压吸引装置连接吸痰管三通,以此构成密闭吸引系统,吸痰操作连续次数<3次,完成吸痰后使用10%氯化钠注射液冲洗。
1.3 观察指标
(1)比较两组排痰情况:包括排痰次数、排痰量。(2)比较两组痰液黏稠度:Ⅰ级,吸痰后管内壁无痰液滞,痰液稀稠,总体呈米汤或泡沫样;Ⅱ级,吸痰后管内壁有少量痰液滞留,用力咳出后能用水冲洗干净,痰液中度稀稠;Ⅲ级,常呈黄色样且伴有明显痰痂,大量痰液滞留管内壁,痰液外观明显黏稠且不易冲净。(3)比较两组血气指标:包括二氧化碳分压(PaCO2)、氧分压(PaO2)和血氧饱和度(SaO2)。(4)比较两组临床护理指标:ICU住院时间、机械通气时间和呼吸困难缓解时间。(5)比较两组肺功能:最大通气量(MVV)和用力肺活量(FVC)。(6)比较两组呼吸机相关性肺炎发生率与病死率。
1.4 统计学方法
数据处理采用SPSS25.0统计学软件计,计量资料以(±s)表示,采用t检验,计数资料用比率表示,采用χ2检验,P<0.05为差异显著。
2结果
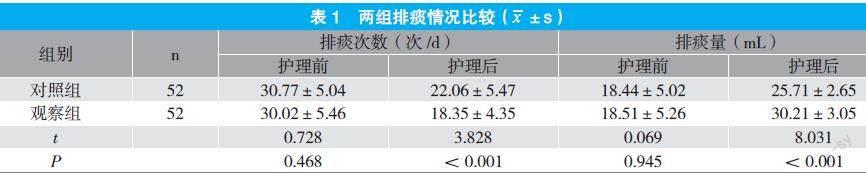
2.1 两组排痰情况比较
护理后,观察组排痰次数显著低于对照组,排痰量显著多于对照组(P<0.05)。见表1。
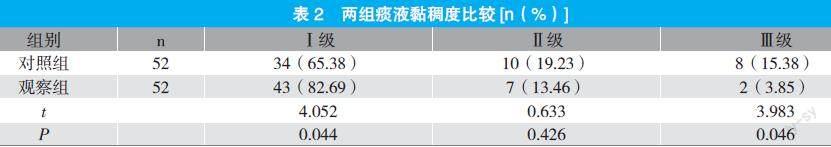
2.2 两组痰液黏稠度比较
观察组Ⅱ级、Ⅲ级痰液黏稠度占比低于对照组,Ⅰ级痰液黏稠度占比高于对照组,两组比较差异具有统计学意义(P<0.05)。见表2。
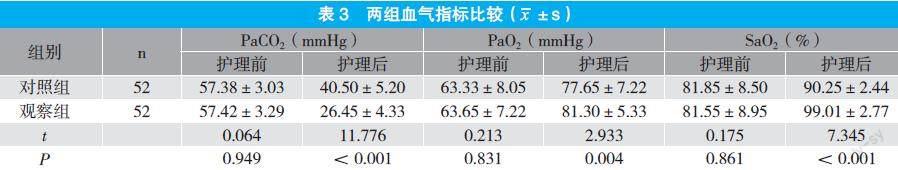
2.3 两组血气指标比较
护理后,观察组PaCO2显著低于对照组,SaO2、PaO2显著高于对照组,两组比较差异具有统计学意义(P<0.05)。见表3。
P 0.949 <0.001 0.831 0.004 0.861 <0.001
2.3 两组临床护理指标比较
观察组ICU住院时间、机械通气时间和呼吸困难缓解时间均短于对照组,两组比较差异具有统计学意义(P<0.05)。见表4。
2.4 两组肺功能比较
护理后,观察组MVV、FVC均显著高于对照组,两组比较差异具有统计学意义(P<0.05)。见表5。
2.5 两组呼吸机相关性肺炎发生率与病死率比较
观察组相关性肺炎发生率与病死率均显著低于对照组(P<0.05)。见表6。
3讨论
重症颅脑损伤主要是由于外力间接作用于头部,致使伤者昏迷6 h以上。重症颅脑损伤患者的主要临床表现为恶心呕吐、意识障碍、去大脑强直、肢体瘫痪、偏盲失语等,临床上多采用纠正休克、紧急抢救、抗感染手术等方法对其进行救治,并于治疗后送入ICU病房重点观察。治疗过程中,需在对此类患者加强基础护理的同时,时刻保持其呼吸道通畅,预防颅内感染,促进患者早日康复。常规护理干预措施具有一定的应用局限性,护理效果一般[2~3]。
本研究结果提示,针对性气道护理应用于重症颅脑损伤患者护理中的效果较常规护理更好。针对性气道护理可通过应用机械排痰设备保证患者气道通畅,并根据患者病情及时调整湿化液,降低對患者的气管刺激,提高患者舒适感。由于患者呼吸道能正常湿化,其口咽部植入菌侵入风险大大降低,纤毛运动功能也会明显减弱,不易形成痰痂[4]。护理人员可根据患者耐受性和实际病情严重程度合理调控吸痰时间、次数,在做好体位管理、管道维护等护理干预的前提下,清除患者呼吸道的分泌物,进而预防梗阻、改善其通气功能。通过持续性加温湿化、排痰干预、气道护理、体位护理等措施,能有效弥补传统护理工作中的不足,提高护理效果[5]。
综上所述,针对性气道护理可显著促进重症颅脑损伤患者排痰,改善患者血气指标和肺功能,降低患者呼吸机相关性肺炎发生率,缩短患者住院时间,加快患者康复进程。
参考文献
[1]宣娟娟,王浩,杨彦楠,等.重型颅脑损伤术后气管切开患者呼吸机相关性肺炎风险的危险因素分析[J].浙江创伤外科,2023,28(2):223-226.
[2]刘柯.重症颅脑损伤术后机械通气患者发生呼吸机相关肺炎的影响因素分析[J].中国民康医学,2022,34(15):15-18.
[3]罗丽秋,梁建爱,辛款强.持续性加温湿化在重症颅脑损伤气管导管非机械通气患者气道护理中的应用[J].齐鲁护理杂志,2022,28(14):74-76.
[4]焦林雪.集束化气道护理在颅脑损伤患者气管切开术后的应用效果[J].中国民康医学,2022,34(10):169-172.
[5]王珂,孙琳,武燕,等.颅脑损伤患者人工气道分泌物吸引护理实践的最佳证据总结[J].护理学杂志,2019,34
(23):82-85.

