FOCUS-PDCA持续质量改进程序在老年脑梗死吞咽障碍患者护理中的应用价值
王 芹,周 倩
(南京医科大学附属宿迁市第一人民医院,江苏 宿迁 223800)
吞咽障碍是老年脑梗死患者常见并发症之一,会影响患者正常饮食,易引起呛咳、吸入性肺炎、窒息、营养不良等并发症,延长住院时间,影响梗死后康复质量,且还会因吞咽障碍影响患者心理状态,降低患者治疗和护理的依从性[1-2]。常规护理管理多以开展吞咽功能康复锻炼为主,以锻炼患者吞咽功能,改善卒中后吞咽障碍,但仍有部分患者达不到理想的干预效果。PDCA循环管理是一种适应惯性运行质量的管理方法,FOCUS-PDCA持续质量改进程序是一种新型的持续质量改进模式,相关研究证实其可有效改进工作效率[3-4]。随着现代医学不断发展,FOCUS-PDCA持续质量改进程序在护理康复中应用越来越广。本研究观察了FOCUS-PDCA模式对老年脑梗死吞咽功能康复效果的影响,现报道如下。
1 资料与方法
1.1纳入标准 ①符合《各类脑血管病疾病诊断要点》[5]中脑梗死的诊断标准,且经头颅CT、MRI影像学检查确诊;②经过积极治疗,处于恢复期,病情稳定,生命体征平稳,意识清晰,神经学症状不再发展;③均合并不同程度吞咽障碍,且洼田饮水试验评级为Ⅲ~Ⅴ级;④均为首次发病;⑤年龄60~79岁;⑥吞咽障碍病程7~36 d;⑦患者或家属均签署知情同意书。
1.2排除标准 ①伴血液系统疾病、免疫系统疾病及严重心肝肾功能障碍者;②严重失语、听力障碍、言语理解功能障碍、认知功能障碍者;③研究期间出现新发梗死灶或继发脑出血者;④伴食管疾病、咽喉局部病变、帕金森等吞咽功能障碍性疾病者;⑤伴深度昏迷、重度痴呆、精神障碍者;⑥合并其他神经系统疾病者;⑦在试验过程中出现严重并发症而退出试验者;⑧临床资料不全或随访资料丢失者。
1.3一般资料 选择2020年5月-2022年4月在宿迁市第一人民医院治疗的84例老年脑梗死吞咽障碍患者作为研究对象。将2020年5月-2021年4月收治的42例患者作为对照组,其中男24例,女18例;年龄63~79(70.3±2.4)岁;病程8~36(14.0±3.5)d;洼田饮水试验评级:Ⅲ级20例,Ⅳ级14例,Ⅴ级8例。将2021年5月-2022年4月收治的42例患者作为观察组,其中男22例,女20例;年龄60~77(69.4±2.8)岁;病程7~35(13.2±2.6)d;洼田饮水试验评级:Ⅲ级19例,Ⅳ级13例,Ⅴ级10例。2组患者各基线资料比较差异均无统计学意义(P均>0.05),具有可比性。本研究经医院伦理委员会审查通过(20230073)。
1.4护理方法
1.4.1对照组 予以常规护理,如常规健康教育指导,使患者认识到康复训练的价值;开展基础摄食吞咽训练,同时叮嘱患者吞咽康复训练中的注意事项,避免造成误吸,并合理处理呛咳及误吸;积极进行摄食训练指导,并做好口腔清洁护理。
1.4.2观察组 予以FOCUS-PDCA持续质量改进程序护理管理,具体操作如下:①发现问题阶段(F)。回顾性调查对照组老年脑梗死吞咽障碍患者的临床资料,整理发生吞咽障碍并发症记录,并分析其原因。确定改进主题为降低患者相关并发症发生率。结合疾病特征、相关数据平台医学文献资料[6-7]、本院实际情况,制定针对性的护理方案。②成立管理小组(O)。成立持续质量改进管理小组,由神经内科主任医师、护士长、责任护士、康复科医师、营养科医师组成管理小组。③明确与该事项有价值的信息(C)。回顾性分析对照组发生吞咽功能相关并发症的原因:仅在入院时进行吞咽功能评估,未动态评估;对吞咽障碍患者康复管理不当。④分析问题原因(U)。采用鱼骨图分析法分析吞咽障碍并发症,根据80/20原则分析并发症发生的主要原因。a. 管理因素:缺乏吞咽障碍动态评估、监管不到位;b. 医务人员因素:对吞咽障碍程度识别能力不足、不熟悉吞咽障碍康复护理方案、健康宣教不完善;c. 患者因素:遵医行为差、脑梗死疾病因素影响、负性情绪影响、对并发症认识不到位;d. 陪护因素:不了解吞咽功能障碍的危害及干预措施。⑤选择改善方法(S)。动态评估吞咽障碍程度、建立吞咽障碍康复管理方案、建立多学科指导及监管模式、对患者及家属进行相关健康宣教、心理支持。⑥拟定计划(P)。2021年5月-2022年4月全面实施FOCUS-PDCA流程,每间隔3个月收集1次患者资料,分析护理结果,提出改进意见。⑦实施改善(D)。a. 建立动态评估管理方案:患者入院后,采用洼田饮水试验、才藤氏吞咽功能量表评估患者吞咽障碍程度,并在入院第1周根据脑梗死病情发展程度,每间隔2 d连续评估3次,筛查吞咽障碍并发症高风险患者;入院1周后经吞咽造影(VFSS)评估吞咽功能,对参与整个吞咽的不同阶段的生理解剖结构进行观察,评估吞咽障碍功能性异常程度;每间隔3个月进行1次吞咽障碍功能评定,评估护理管理效果。b. 吞咽功能训练:以一对一的形式对患者及家属讲解吞咽功能训练内容,包括口、颜面部及咽部肌群功能训练、声带内收训练、舌骨肌训练、基础摄食吞咽训练、发音训练、咳嗽训练及冷刺激训练,先由护理人员操作,再从旁指导患者和家属自行训练,使其完全掌握训练内容。c. 心理疏导:及时与患者进行沟通,动态评估患者心理变化,根据心理应激源实施针对性心理疏导,满足患者正当的心理需求,缓解患者紧张、焦虑、恐惧等负性心理,并向患者介绍成功康复案例,树立战胜疾病的信心。d. 建立多学科团队指导模式及质量监管机制:由康复科医师制定患者康复训练内容;营养师根据患者吞咽功能恢复情况制定个性化饮食方案;责任护士执行吞咽康复训练指导、心理指导等护理措施;神经内科主任医师、护士长负责评估护理服务质量,提出存在的问题,并进行指导改进。⑧检验阶段(C)。评估患者吞咽功能改善情况、护理康复效果、并发症发生情况及生活质量。⑨确保阶段(A)。护理人员基本掌握各类吞咽评估法后,进行动态评估,同时掌握吞咽障碍功能康复技能;确保患者及家属正确认识吞咽障碍,并对相关并发症引起足够的重视,提高遵医行为;建立多学科科学指导、护理质量监管评估管理系统。
1.5观察指标
1.5.1吞咽功能 护理前及护理4周后采用洼田饮水试验、才藤氏吞咽功能量表、VFSS进行评估。①洼田饮水试验:协助患者取端坐位,指导患者饮下30 mL温开水,根据饮水时间、饮水后咽下情况及有无呛咳情况进行分级,得分1~5分,分数越高吞咽功能越差;②才藤氏吞咽功能评分量表分为1~7分,分别为1分唾液误咽、2分食物误咽、3分水的误咽、4分机会误咽、5分口腔问题、6分轻度问题、7分正常;③VFSS在X射线透视下进行,指导患者吞咽不同黏稠度的造影剂包裹的食团,对口、咽、喉、食管进行造影,该测定总分为10分,得分越高提示吞咽功能越好。
1.5.2并发症发生情况 记录2组营养不良、低蛋白血症、吸入性肺炎等并发症发生情况。
1.5.3生活质量 护理前及护理4周后参考吞咽障碍生活质量量表(EDQOL)评估生活质量,该量表包含4个维度25个条目,分别为心理、生理、经济、工作/学习,每个条目计分1~5分,总分125分,评分越高表示其生活质量越低。
1.6统计学方法 数据采用SPSS 22.0软件进行统计学分析。计数资料采用例(%)表示,组间比较用2检验;计量资料采用表示,组间比较采用独立样本t检验,组内比较采用配对t检验。P<0.05表示差异有统计学意义。
2 结 果
2.12组护理前后吞咽功能比较 护理前2组患者洼田饮水评分、才藤氏吞咽评分、VFSS评分比较差异均无统计学意义(P均>0.05)。护理后2组洼田饮水评分均较护理前明显降低(P均<0.05),才藤氏吞咽评分、VFSS评分均较护理前明显增高(P均<0.05),观察组3项评分较对照组改善更显著(P均<0.05)。见表1。
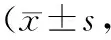
表1 2组老年脑梗死吞咽障碍患者护理前后吞咽功能比较分)
2.22组并发症发生情况比较 观察组并发症发生率为7.1%,对照组为33.3%,观察组明显低于对照组(P<0.05)。见表2。

表2 2组老年脑梗死吞咽障碍患者并发症发生情况比较 例(%)
2.32组护理前后生活质量比较 护理前2组患者EDQOL评分比较差异无统计学意义(P>0.05)。护理后2组EDQOL评分均较护理前明显降低(P均<0.05),且观察组低于对照组(P<0.05)。见表3。
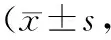
表3 2组老年脑梗死吞咽障碍患者护理前后EDQOL评分比较分)
3 讨 论
脑梗死后吞咽障碍发生率为30%~83%,当其发生时,虽然不会直接导致患者死亡,但会诱发多种并发症,轻者影响患者饮食摄入和语言发声情况,重者引起营养不良、吸入性肺炎等严重并发症,影响患者康复进程,并增加患者的病死率[8]。尽管脑梗死后吞咽障碍具有自愈性,但速度缓慢,改善程度不理想,为了改善临床预后,应在常规神经内科治疗基础上,采用合理的护理管理促使患者恢复吞咽功能,以加快疾病整体康复。
PDCA循环的每一循环都围绕着实现预期的目标,进行计划、实施、检查和处置活动。FOCUS-PDCA持续质量改进程序是PDCA循环的进一步延伸,通过发现问题、组织问题、创建问题、理解问题后,再按PDCA循环理论,循环实施质量管理,有助于对不良事件进行整体分析、系统改进、持续质量管理[9-11],可有效减少脑卒中后坠积性肺炎和误吸的发生[12-13]。本研究对老年脑梗死后伴吞咽障碍患者实施FOCUS-PDCA护理管理,通过寻找、发现问题,确定改进主题为“降低相关并发症”;再成立管理小组,选择神经内科主任医师、护士长等与本研究相适宜的人员组成质量改进团队;同时澄清当前现状,及由此造成的缺陷状况,再根据鱼骨图分析法,深入分析引起老年脑梗死吞咽障碍并发症各个环节的因素,清楚知晓其预防和防控上的缺陷;并根据调查结果、问题症结,以80/20原则分析吞咽障碍相关并发症的原因,据此确定针对性改进对策。随后通过PDCA管理程序,拟定护理实施时间,并每间隔3个月进行1次结果分析,使持续护理改进有据可依;在实施过程中,明确动态评估患者吞咽障碍程度的管理方法,对患者吞咽功能训练提出明确要求,并对患者实施心理疏导和健康教育,控制具有并发症风险患者康复管理各环节,避免护理缺陷;同时建立多学科团队指导模式及质量监管机制,充分发挥各学科的专科作用,丰富和完善护理操作规程,使护理工作更加规范、科学、高效、优质,并在质量监管机制下,使护理服务内容更加清晰明了,并在不断改进护理服务质量的同时减少护理不安全行为发生,以降低相关并发症发生率;对所有护理对策实施后,在效果稳定基础上,针对本研究主题,收集患者护理效果数据,重新评价质量状况;随后根据检验阶段的结果确定处置方案,并将其进行标准化,随后对整个改善过程进行总结。
洼田饮水试验是临床上使用最广泛的检测吞咽障碍的方法,分级明确清楚,操作简单,但受限于患者主观感受,并要强求患者意识清楚[14]。才藤氏吞咽功能量表将症状和康复治疗的手段相结合,对临床指导价值较大,且不需要复杂的检查手段,评价方法较简单[15]。VFSS检查是评估吞咽障碍的金标准,利用影像学观察吞咽障碍的发生部位、程度和代偿情况[16]。EDQOL量表是在分析吞咽障碍人群特点的基础上研制的,是评定吞咽障碍患者生活质量的有效工具,具有较好的结构效度和信度[17]。本研究结果显示,观察组护理后洼田饮水评分低于对照组,才藤氏吞咽评分、VFSS评分高于对照组,并发症发生率和EDQOL评分低于对照组。结果提示,相较于常规护理,FOCUS-PDCA管理模式应用于老年脑梗死吞咽障碍患者中,有助于促进患者吞咽功能康复,降低吞咽障碍严重程度,并可降低并发症发生率,改善生活质量,临床中可根据实际情况改进应用。
利益冲突:所有作者均声明不存在利益冲突。

