多层螺旋电子计算机断层扫描联合三维重建技术诊断胫骨平台骨折分型的价值
黄飞扬,商雪林
(中国人民解放军联勤保障部队第九二三医院放射诊断科,广西 南宁 530021)
胫骨平台骨折为骨科较为常见的膝关节损伤,主要是指胫骨平台受到外部暴力的冲击造成骨质中断,导致骨骼畸形、移位,进而诱发骨劈裂和关节塌陷,多出现骨折端关节肿胀、疼痛等临床症状[1]。胫骨平台的结构复杂,骨折类型较多,如处理不当,会引发创伤性关节炎等一系列并发症,影响膝关节功能,对患者身心健康造成严重威胁[2]。目前,临床上多采用影像学检查技术诊断胫骨平台骨折类型、受损程度,并进行针对性治疗以改善患者预后。X线检查技术是诊断该病的常用手段,虽能显示出骨折断裂情况,但难以全面精准地显示骨折的类型、塌陷程度及移位情况[3]。随着医疗技术的发展,多层螺旋电子计算机断层扫描(MSCT)联合三维重建技术因具有检查图像清晰度高、分辨率高等优势逐渐受到国内外学者的广泛关注,可明确胫骨平台骨折的分型、骨折程度,为临床治疗提供丰富有效的诊断数据[4]。在既往研究的基础上,本研究进一步探讨MSCT联合三维重建技术诊断胫骨平台骨折分型的价值,为提高该病的诊出率提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2020年6月至2022年11月中国人民解放军联勤保障部队第九二三医院收治的44例疑似胫骨平台骨折患者的临床资料。患者中男性24例,女性20例;年龄23~67岁,平均年龄(45.13±3.87)岁;BMI 20~27 kg/m2,平均BMI(23.33±1.05)kg/m2;骨折原因:交通事故22例,高空坠落12例,重物砸伤6例,跌落4例。本研究经中国人民解放军联勤保障部队第九二三医院医学伦理委员会批准。纳入标准:①所有患者均进行X线检查和MSCT联合三维重建技术检查;②均为单侧闭合性骨折;③无骨质疏松者。排除标准:①合并心、肝、肾等重要脏器功能衰竭者;②骨折前存在膝关节功能异常者;③患侧大面积组织、神经、血管受损者;④有精神疾病史或合并认知障碍者。
1.2 研究方法 采用数字化医用X射线摄影装置(DR)(GE,型号:Definium 6000)进行X线检查。患者取坐位。将患肢膝盖放置于摄影床板上并使膝盖中心与摄影床面相切,以膝关节间隙为照射中心,摄取膝关节正位片。再取患者侧卧位,使膝关节平行于摄影床平面,以髌骨下端与腘窝后方相连接处为照射中心,摄取膝关节侧位片。采用Brilliance 256 iCT(Philips,型号:iCT128排)进行MSCT联合三维重建技术检查。设置管电压为140 kV,管电流控制在220~240 mA,螺距为5 mm,重建间隔为1.5 mm,层厚3 mm。患者取仰卧位。从股骨内侧开始扫描至距离胫骨骨折线下端1 cm为止,扫描完成后将原始数据图像减薄至重建间隔1 mm,层厚1 mm进行三维重建,然后以X/Y轴为中心,绕轴旋转,从多方面、多角度显示骨折端图像。
1.3 观察指标 ①比较两种检查方式图像清晰度。影像清晰完整,可以明显获得准确的诊断结果为优;影像有少数伪影,能清晰显示出大部分骨折断端细微结构,能基本确定诊断结果为良;影像有大量伪影,较为模糊,只能显示少数骨折断端细微结构,诊断结果无法精准确定为差[5]。总优良率=(优+良)例数/总例数×100%。②比较两种检查方式对胫骨平台骨折分型的诊断结果。以手术骨折Schatzker分型结果进行分型:Ⅰ型为外侧平台劈裂骨折;Ⅱ型为外侧平台劈裂合并压缩骨折;Ⅲ型为外侧平台压缩骨折;Ⅳ型为内侧平台骨折;Ⅴ型为双髁骨折;Ⅵ型为平台骨折伴有骨干分离[6]。③分析X线诊断胫骨平台骨折分型的效能。④分析MSCT联合三维重建技术诊断胫骨平台骨折分型的效能。
1.4 统计学分析 采用SPSS 22.0统计学软件分析数据。计数资料以[例(%)]和例数表示,组间比较行χ2检验,等级资料比较采用秩和检验;一致性分析采用Kappa检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两种检查方式图像清晰度比较 MSCT联合三维重建图像的整体清晰度优于X线,且图像清晰度的总优良率高于X线检查,差异有统计学意义(P<0.05),见表1。

表1 两种检查方式图像清晰度比较[例(%)]
2.2 两种检查方式对胫骨平台骨折分型的诊断结果分析 44例疑似胫骨平台骨折患者经手术骨折分型结果显示,确诊患者有38例,诊出率为86.36%;X线检查后确诊患者有30例,对于所有分型的诊出率为68.18%;MSCT联合三维重建技术检查后确诊患者有37例,对于所有分型的诊出率为84.09%,见表2。
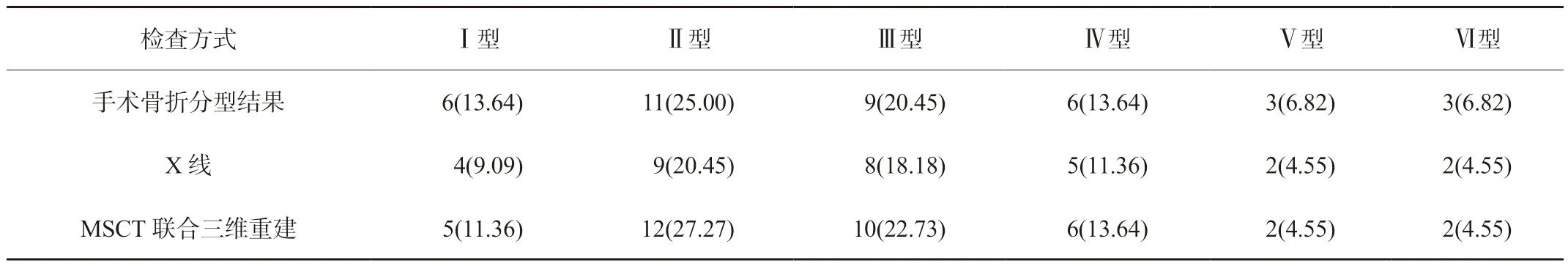
表2 两种检查方式对胫骨平台骨折分型的诊断结果分析[例(%)]
2.3 X线诊断胫骨平台骨折分型的效能分析 经一致性分析证实,X线检测诊断胫骨平台骨折为Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型、Ⅴ型、Ⅵ型的敏感度分别为66.67%、81.82%、88.89%、83.33%、66.67%、66.67%,特异度分别为89.47%、84.85%、85.71%、84.21%、92.68%、90.24%,Kappa值分别为0.492、0.611、0.640、0.500、0.453、0.389。见表3。

表3 X线检测诊断胫骨平台骨折分型的效能分析(例)
2.4 MSCT联合三维重建技术诊断胫骨平台骨折分型的效能分析 经一致性分析证实,MSCT联合三维重建技术检测诊断胫骨平台骨折为Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型、Ⅴ型、Ⅵ型的敏感度分别为83.33%、100.00%、100.00%、100.00%、66.67%、66.67%,特异度分别为92.11%、96.97%、97.14%、89.47%、97.56%、95.12%,Kappa值分别为0.662、0.941、0.933、0.699、0.642、0.532,见表4。

表4 MSCT联合三维重建技术诊断胫骨平台骨折分型的效能分析(例)
3 讨论
胫骨平台结构复杂,是膝关节骨折的高发部位,易受到外部暴力冲击而发生骨折。该类骨折创伤性大、治疗难度高,具有骨质劈裂、分离、塌陷等多种损伤形式,造成患者皮肤表面多处出现淤青的同时伴有疼痛和肿胀感,膝部疼痛、膝部畸形、肌肉紧张等表现,降低了患者下肢的承重能力,严重影响患者的生活质量[7]。临床上多采用影像学检查方式来判断骨折断端的破损程度,及早诊断骨折分型,为后续制订手术方案提供依据。如若未及时得到有效治疗,会加重患者病情,进而引发并发症,严重影响患者生命安全[8]。以往多采用数字X线摄影技术来诊断胫骨平台骨折患者,通过以正位和侧位角度拍摄患者的骨折部位来提供依据、开展治疗,虽然这种诊断方法较为简单,有一定效果,但该方法在观察患者骨折部位时角度受限,无法全面、直观展示骨折重叠区的断端情况,易出现漏诊,同时不易诊断患者的骨折分型,可能耽误最佳治疗时间[9-10]。因此,寻找更加清晰、准确的诊断方法,早分型、早治疗,对患者膝关节功能的恢复、提高患者生活质量有着重大意义。
近年来,随着影像学技术的不断成熟,MSCT三维成像技术在骨科中的应用越来越广泛。应用MSCT扫描具有效率高、范围大的特点,扫描结束后,对图像进行三维处理,显示出的三维图像能任意旋转,从多角度、多方向展示骨折断端情况,同时图像更清晰、立体、直观,能更好地显示胫骨平台结构、关节塌陷、骨劈裂、骨折移位及关节间隙情况,直观展示病变,明确骨折的分型,进而进行精准治疗[11]。
本研究结果显示,44例疑似胫骨平台骨折患者经手术检查,所有分型的诊出为38例;经X线检查后所有分型的诊出为30例;经MSCT联合三维重建技术检查后所有分型的诊出为37例。这提示MSCT联合三维重建技术检查的分型诊出率与手术检查分型的分型诊出率更为接近。此外,MSCT联合三维重建技术检查诊断分型的Kappa值均高于X线检查,这提示MSCT联合三维重建技术检查可以更有效地提高骨折分型诊断准确率。分析原因,与X线检查比较,MSCT能够提供更清晰、细致的图像,包括骨折线的走向、骨折碎片的数量和位置等。MSCT联合三维重建技术检查的分辨率高、成像清晰度更好及扫描范围广,更符合胫骨平台结构的复杂性,通过旋转,任意多角度、多方向展示整个胫骨平台及重叠区域的病变情况,明确骨折的分型,在一定程度上帮助临床医师简化思维,提高了诊断的准确率[12-13]。
综上所述,X线检查与MSCT联合三维重建技术检查均可用于胫骨平台骨折分型的诊断,且MSCT联合三维重建技术检查的敏感度更高,与手术骨折分型结果的诊出率更为接近,可进一步提高诊出率和诊断结果的客观性及准确率,及早确定骨折分型,为临床诊治提供更为可靠的依据。

