机会性输卵管切除术对卵巢储备的短期影响:基于GRADE 证据分级系统的随机对照试验荟萃分析
赵丽,杨春艳,左漫云,杨红梅
637000 四川省南允市,川北医学院附属南充市中心医院肿瘤科
卵巢癌(ovarian cancer,OC)是常见的女性生殖系统恶性肿瘤,其发病率和死亡率逐年上升[1]。有报道称保留卵巢直到65 岁对因良性疾病而接受子宫切除术妇女的长期生存有利[2],与此同时也有研究者认为机会性输卵管切除术(opportunistic salpingectomy,OS)可以作为OC 的有效一级预防手段[3]。虽然美国妇产科协会已对同期行子宫切除术的和OS 安全性进行了调查,并证明OS 不会增加再次住院和输血等并发症的发生率,但由于卵巢和输卵管拥有同源的血供系统,在绝经前进行OS 可能会对卵巢功能造成损害,从而增加卵巢老化和更年期提前等风险[4-5]。考虑到过早的绝经与心血管疾病、认知障碍和骨质疏松存在较高的相关性,OS 所引起的潜在风险可能超过其预防OC 的益处[6-7]。
为探讨OS 在短期内是否会影响卵巢储备,本研究选择可以反映卵巢储备功能的指标,即抗苗勒氏激素(anti-mullerian hormone,AMH)、卵泡刺激素(follicle-stimulating hormone,FSH)、 黄体生成素(luteinizing hormone,LH)、 雌二醇(estradiol,E2),并检索已公开发表探讨了这些指标在OS 手术前后变化的文献进行荟萃分析,以明确在良性疾病手术进程中同期行OS 是否会损伤卵巢储备功能,以期为临床提供循证医学证据。
1 资料与方法
1.1 文献检索策略
本文通过计算机检索中国知网、万方数据知识服务平台、维普网、PubMed、Web of Science、Scopus(自建库至2022-09-10)所有相关文献。英文策略:"ovarian cancer" or "hysterectomy" or "cesarean section" and "opportunistic salpingectomy" or "salpingectomy" or "ovarian reserve" or "ovarian function" and "randomized controlled trial",检索过程无语言限制。中文检索策略:“卵巢癌”或“子宫切除术”或“剖宫产”和“机会性输卵管切除术”或“输卵管切除术”或“卵巢储备”或“卵巢功能”或“激素”和“随机对照试验”,文献检索没有语言及地区限制。依据纳入、排除标准由2 名研究员独立应用EndnoteX 9.1文献管理软件进行文献筛选及纳入,遇到分歧时通过讨论或与其他研究员协商后解决。
1.2 文献的纳入及排除标准
纳入标准:(1)研究对象为因良性原因而接受OS的绝经前女性患者;(2)干预措施根据术中是否同期行OS 而分为OS 组和non-OS 组;(3)结局指标为卵巢储备功能指标,即AMH、FSH、LH、E2 在手术前后的变化;(4)文献类型为随机对照试验(randomized controlled trial,RCT)。排除标准:(1)纳入患者样本过少(样本量<10);(2)无法提取临床数据;(3)非RCT 研究;(4)研究数据来源于计算机模型或动物模型;(5)患者同期接受了生殖系统以外的手术治疗或患者存在其他恶性肿瘤;(5)个案报道、评论、信函、综述或书籍。
1.3 评价纳入文献的质量和证据等级
使用改良的Jadad 量表对纳入的RCT 质量进行评分,量表总计7 分,由随机序列产生、随机化隐藏、盲法、撤出和退出组成,由两位评分员独立对各个部分进行评分,得分>4 分可视为高质量文献[8]。此外,使用GRADEpro 3.2 软件对Meta 分析的结果进行证据质量等级评分,高质量等级用●●●●表示,而极低质量等级则用●○○○表示。
1.4 数据提取
由2 位研究者独立依据纳入、排除标准提取数据,若有分歧则通过与其他研究者讨论后解决。资料提取的内容包括:(1)纳入研究基本特征(第一作者、发表时间、国家、样本量、干预措施和随访时间等);(2)纳入患者的基本特征(年龄、性别、经期是否规律、是否存在恶性肿瘤等);(3)本研究所涉及的结局指标数据。
1.5 统计学分析
本研究使用Stata 17.0 软件进行数据合并。本文所涉及数据均为连续性变量,故使用加权均数差(WMD)和95%CI 作为效应量。采用χ2检验和Higgins I2检验探究纳入试验间的异质性。P ≥0.05 认为组间无异质性,选择固定效应模型进行数据合并;I2<25%、25%~50%和>50%,分别认为存在轻度、中度和重度异质性[9],则需分析异质性的来源,进一步行亚组分析或敏感性分析探究可能的异质性原因。在敏感性分析及亚组分析不能明确异质性来源后,采取随机效应模型合并效应量。采用漏斗图评估发表偏倚。
2 结果
2.1 文献检索策略
初期在所选择的数据库中共检索到274 篇文献,经严格的纳、排标准对所检索的文献进行筛选并进行质量评估后,最终共9 篇RCT 被纳入Meta 分析,均为英文文献[10-18]。文献检索流程见图1。
2.2 纳入文献的基线数据
本研究纳入的9 篇RCT 共包含482 例患者,其中OS 组238 例、non-OS 组244 例[10-18]。各文献的基线数据特征见表1,Jadad 风险评估量表结果见表2,结果显示所纳入的RCT 均为高质量文献。
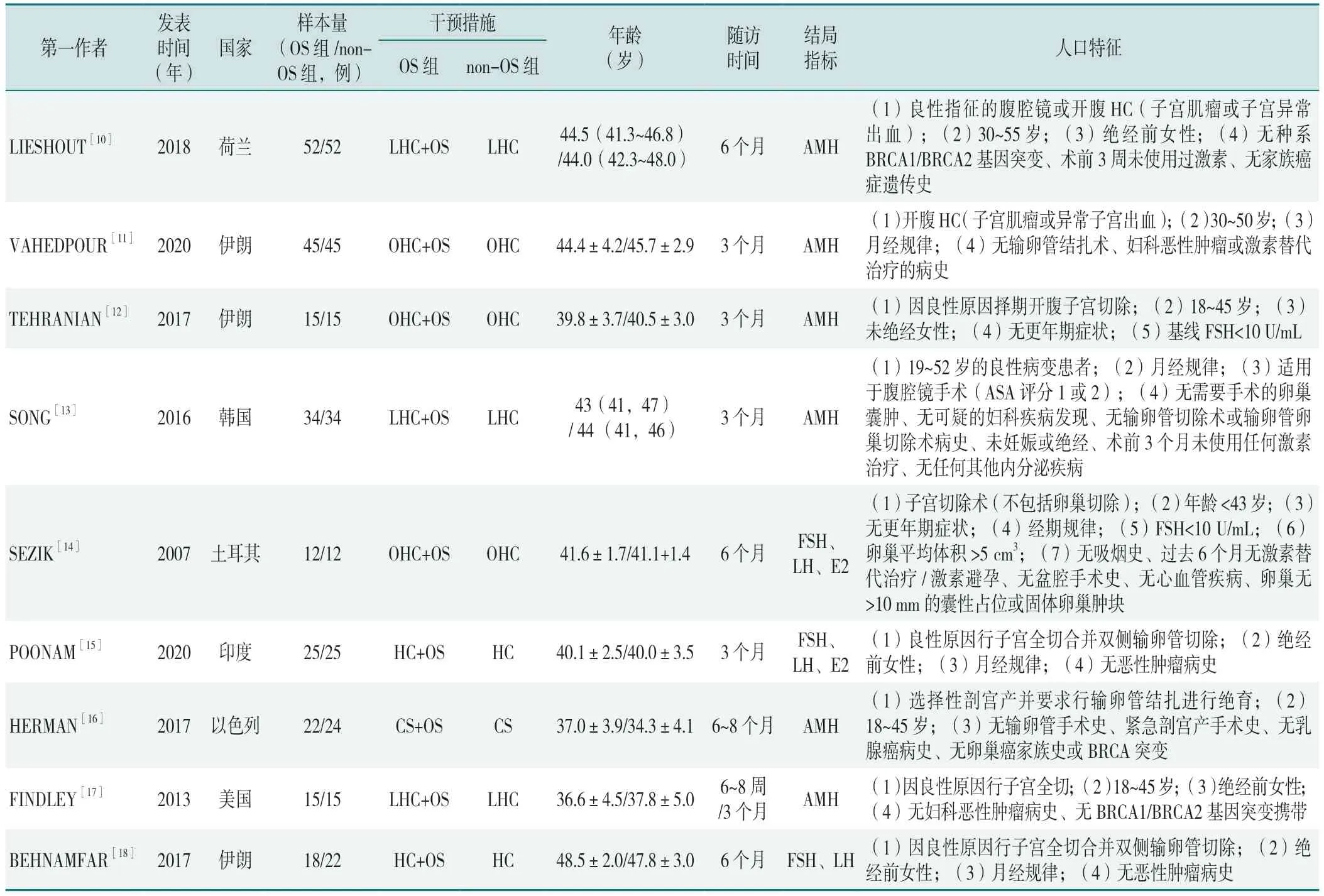
表1 纳入文献的基线数据Table 1 Baseline data of the included literature
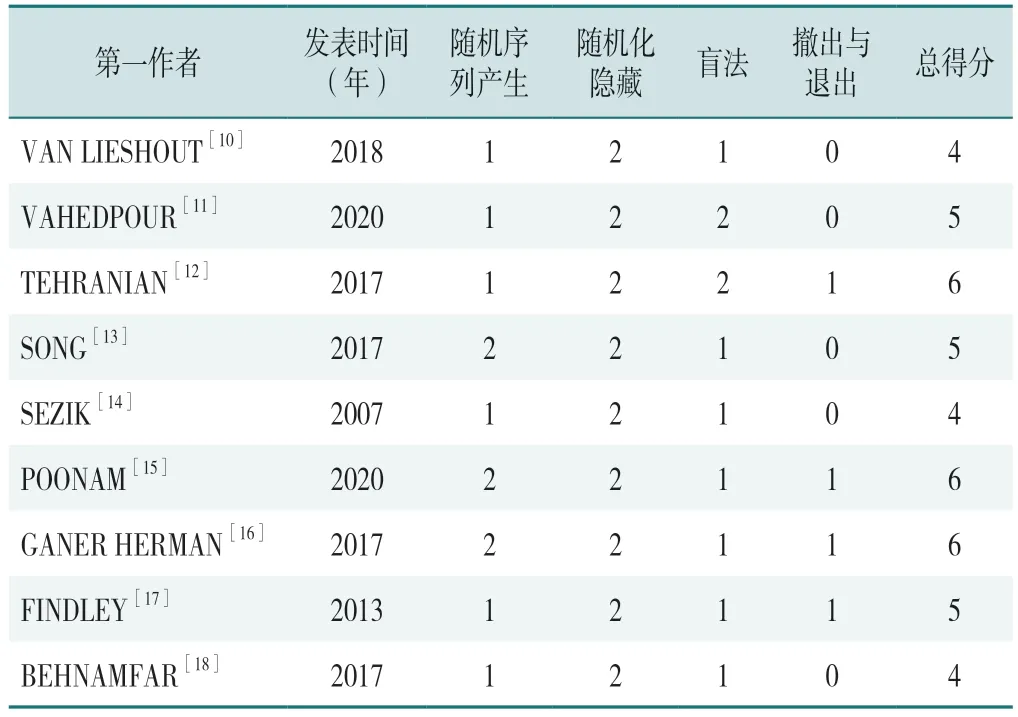
表2 基于Jadad 量表的文献质量评分(分)Table 2 Literature quality scores based on the Jadad scale
2.3 Meta 分析结果
2.3.1 AMH:6 项文献报道了患者手术前后AMH 的变化,共368 例患者被纳入此项指标的分析中[10-13,16-17]。异质性检验提示各文献间存在重度异质性(I2=64.0%,P=0.016),使用随机效应模型进行结果的合并。结果显示,OS 组与non-OS 组在手术前后的AMH 变化上的差异无统计学意义(WMD=-0.07,95%CI=-0.28~0.13,P=0.13),见图2A。
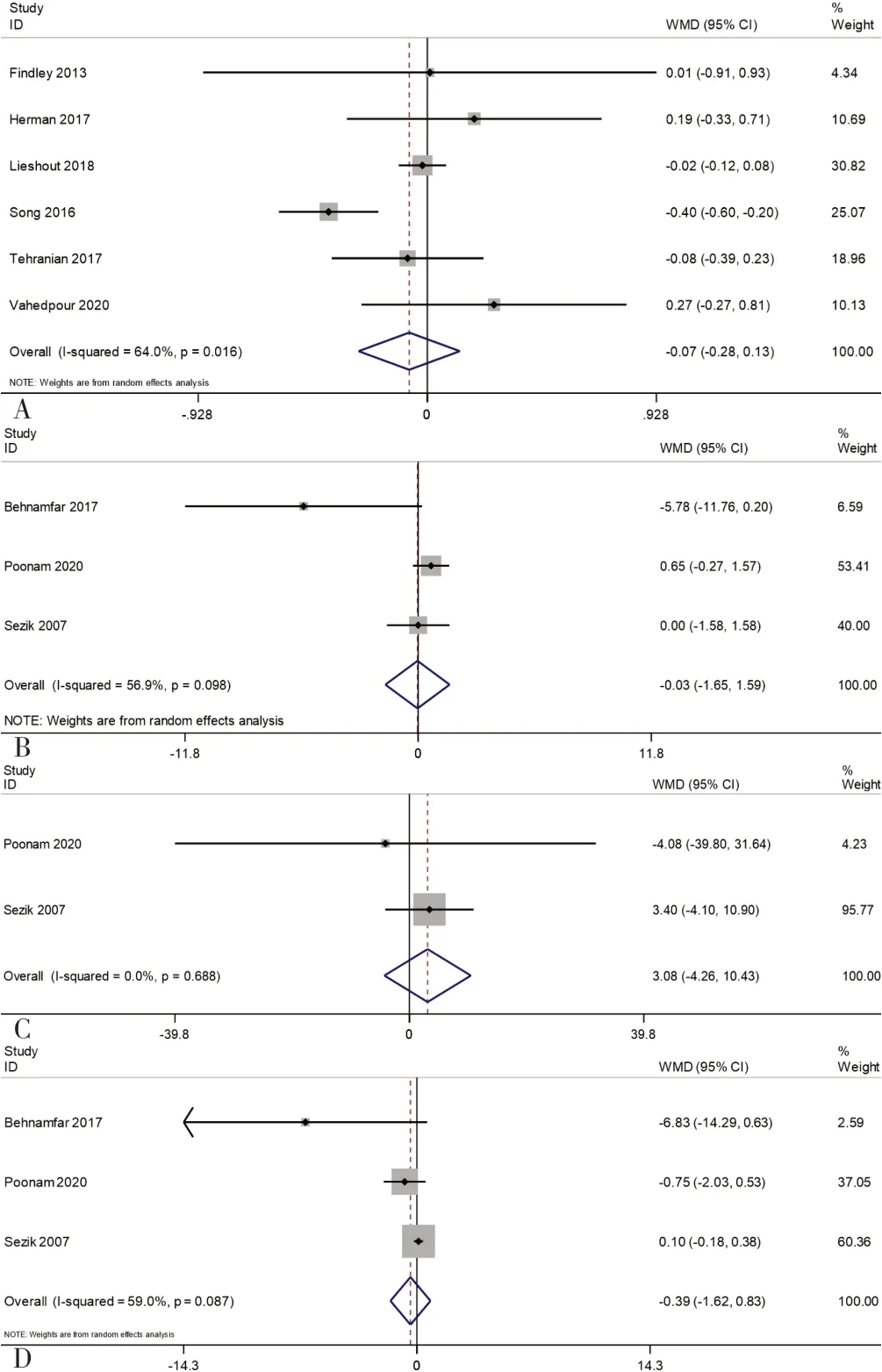
图2 OS 对卵巢储备功能指标影响的森林图Figure 2 Forest plot of the effect of OS on indicators of ovarian reserve
2.3.2 FSH:3 项文献报道了患者手术前后FSH 的变化,此项指标的分析共纳入114 例患者[14-15,18]。异质性检验结果提示文献间存在显著异质性(I2=56.9%,P=0.098),故使用固定效用模型进行结果的合并。Meta 分析结果显示,OS 组与non-OS 组在手术前后FSH 变化上差异无统计学意义(WMD=-0.03,95%CI=-1.65~1.59,P=0.24),见图2B。
2.3.3 E2:2 项文献报道了患者手术前后E2 的变化,此项指标的分析共纳入74 例患者[14-15]。异质性检验结果提示文献间不存在异质性(I2=0%,P=0.688),故使用随机效用模型进行结果的合并。Meta 分析结果显示,OS 组与non-OS 组在手术前后E2 变化上差异无统计学意义(WMD=3.08,95%CI=-4.26~10.43,P=0.35),见图2C。
2.3.4 LH:3 项文献报道了患者手术前后LH 的变化,共114 例患者被纳入此项指标的分析中[14-15,18]。异质性检验结果提示文献间存在重度异质性(I2=59.0%,P=0.087),故使用固定效用模型进行结果的合并。Meta 分析结果显示,OS 组与non-OS 组在手术前后LH 变化上差异无统计学意义(WMD=-0.39,95%CI=-1.62~0.83,P=0.08),见图2D。
2.3.5 偏倚分析:对荟萃分析的结果进行发表偏倚分析,结果表明所纳入的文献间不存在发表偏倚(P>0.05),见图3。
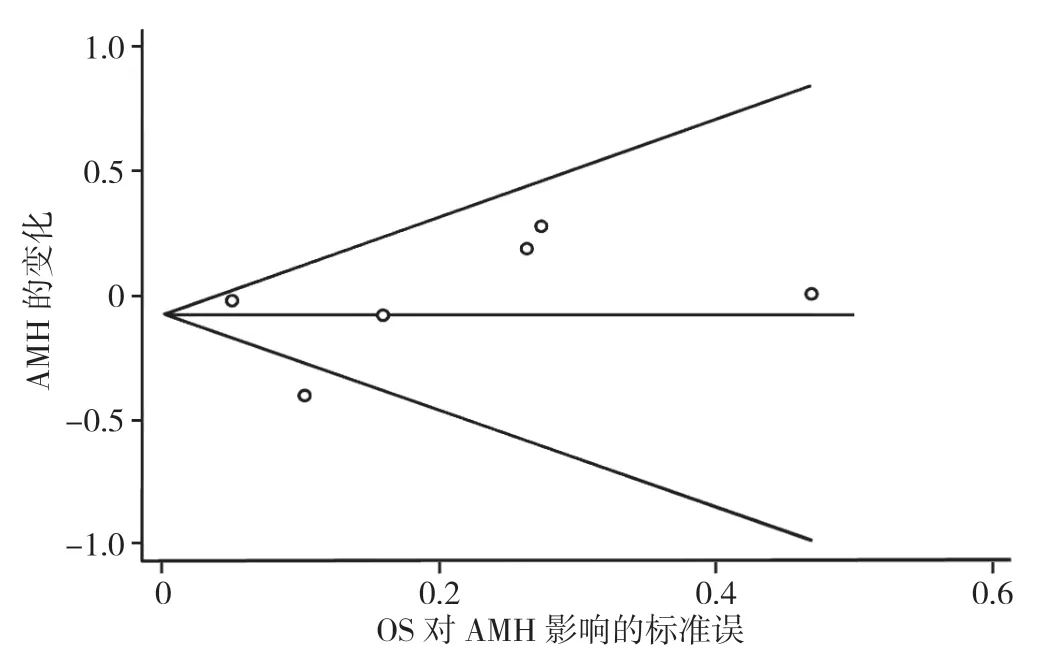
图3 偏倚分析漏斗图Figure 3 Funnel plot of bias analysis
2.3.6 敏感性分析:对AMH 的Meta 分析结果进行敏感性分析,逐项剔除所纳入的文献并重新进行异质性检验与结果进行合并,发现Meta 分析所纳入的文献间异质性有所下降,但最终结果方向未发生改变,见图4。
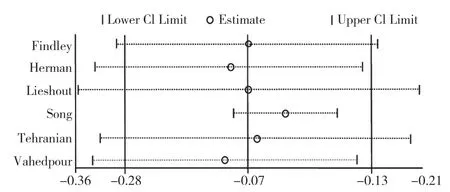
图4 AMH 敏感性分析森林图Figure 4 Funnel plot of AMH sensitivity analysis
2.4 基于GRADE 系统的Meta 分析结果证据级别
将Meta 分析的结果使用GRADE 系统进行证据级别评级,结果显示AMH 为高质量证据;FSH 为中等质量证据;E2、LH 为低质量证据,各研究的质量评价细节见表3。
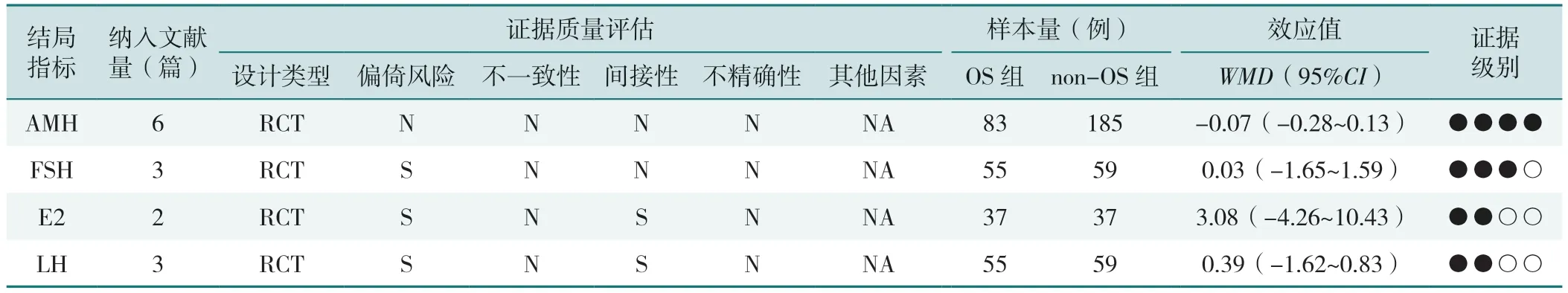
表3 基于GRADEpro 系统的meta 分析结果证据级别Table 3 Evidence level of the results of Meta-analysis based on GRADEpro system
3 讨论
MEDEIROS 于2006 年首次提出了以预防卵巢癌为目的的OS 手术,并在进一步的研究中强烈推荐该术式[18],但由此引发的对术后卵巢储备的担忧可能会对OS 的推广产生负面影响。OS 存在破坏卵巢微循环的风险,更年期也可能因此而提前。随着女性年龄的增长,卵巢储备指标逐渐下降,故而卵巢储备也被作为女性绝经年龄的预测指标[3,19]。然而这种损伤可能只有细微的影响:卵巢的灌注减少仅影响类固醇的分泌和卵泡的发育,在短期内并不能反映出卵巢储备指标的变化。同时,女性的全因死亡率会随更年期的提前而增加,所以探索OS 对于卵巢功能储备指标和对绝经年龄的影响至关重要[20-21]。
本项Meta 分析仅纳入了RCT 文献,以提供最高级别的循证医学证据来证明OS 对于绝经前女性卵巢储备和对女性更年期的影响。本研究选取了静态卵巢储备指标(FSH 和LH)、生殖内分泌检查指标(AMH 和E2),从血液学指标角度最大程度反映了OS 对卵巢储备的影响。本研究结果并没有显示OS 会在短期内造成任何能代表卵巢储备功能的指标的异常。
卵巢储备功能受多方面因素影响,本研究选取的指标只能从血液学的角度来反映卵巢储备功能的变化。有研究显示AMH 的降低和FSH 的升高与卵巢储备功能的降低可能有着密切的联系,这两种激素水平的变化可能预示着更年期的提前[22]。另外,当前并没有确切的研究揭示E2 和LH 与年龄间的关系,所以这两者并不能很好地显示卵巢储备的变化,也并不能直接用于预测绝经的年龄[22]。虽然AMH 是目前用于预估卵巢储备和预测绝经年龄最佳指标,但AMH 易因避孕药物的使用而产生波动,且AMH 是老年女性绝经期较弱的预测因子,所以对于AMH 的水平更应该谨慎对待[23-24]。其次,FSH 具有很强的周期性和很高的周期内变异性,其作为预测因子的敏感性相对较低[25]。FSH 只有在绝经前最后十年内才开始增加,是一个绝经的晚期预测指标,所以用反映卵巢储备的效果不理想[22]。同时也有研究表明,FSH 和LH 同时受年龄和BMI 的影响,所以在进一步的研究中,应将年龄和体质量纳入亚组分析中[18]。此外,动态卵巢储备指标(预测卵泡数量和单次促排卵试验)也能反映卵巢储备,所以对于本研究结果更应该谨慎看待,使用更多、更全面的指标进行研究也是探讨OS 对卵巢储备功能影响的方向。
SEZIK 等[14]于2007 年使用FSH、LH 和E2 作为卵巢储备的替代标记物进行了一项小样本(n=24)的RCT 研究,其结果显示OS 组与non-OS 组在卵巢储备方面没有差异。MORELLI 等[26]在2013 年进行的稍大样本(n=158)的回顾性研究中,结果同样表明OS 组与non-OS 组在AMH、FSH、有腔卵泡计数、平均卵巢直径上无明显差异。本研究结果与以上研究结论一致,进一步证明了OS 在短期内对卵巢储备造成的影响可接受。
出于对手术会破坏组织结构和血运的担忧,VENTURELLA 等[27]研究了腹腔镜双侧OS 术中广泛切除卵巢和输卵管旁的软组织对卵巢储备和手术结果的影响,结果表明即使切除输卵管系膜,OS 也不会损害卵巢储备。此外,该研究同时表明该术式对术中失血量、住院时间等围术期结局的差异无统计学意义[27]。但需要注意的是,YE 等[28]探索了40 岁以下接受体外受精和胚胎移植的女性在接受OS 后AMH 和卵巢储备的变化,结果表明对于那些接受了体外受精的女性,OS 与AMH 的降低呈正相关。
大多数接受OS 的女性集中在35~45 岁,这意味着她们需要数年时间才能真正进入更年期,而对于这些临床数据的收集至少需要十年时间,本研究纳入文献的随访时间均较短,无法客观地反映长期以来卵巢储备的变化。目前,NCT0386080 和NCT04757922 试验正在对比OS 作为节育方法和输卵管结扎术相比对绝经年龄的影响,这些文献结果预计在20 年后公布[29]。
尽管此荟萃分析有着严格的纳排标准和统计学处理,但仍存在一定的局限性:(1)纳入的文献数量相对较少,使结果的证据力度降低;(2)部分文献对于反映卵巢储备的指标测定较少,对Meta 分析结果的可信度造成了影响;(3)纳入的文献均为RCT,但随访时间较短、样本量较小仍是不足之处。
综上所述,基于当前的循证医学证据,在短期内因良性疾病而接受OS 的未绝经女性在卵巢储备上与未接受OS 的女性并没有统计学差异。因此,已完成生育的绝经前女性通过OS 来预防OC 是合理的,但是这个结论仍有待更长随访时间、设计更严谨且样本量更大的RCT 验证。
作者贡献:赵丽提出研究选题方向,并撰写论文初稿,对文章整体负责;杨春艳进行数据库检索和研究初步筛选;左漫云进行最终研究筛选和数据提取;杨红梅进行统计学软件使用和数据处理,负责森林图的制作。
本文无利益冲突。

