NT-ProBNP对AECOPD患者合并呼吸衰竭的诊断及预后评估分析
刘东阳 王昊
(延安市人民医院呼吸与危重症医学科二病区,陕西 延安 716000)
慢性阻塞性肺疾病(COPD)是临床中较为常见的呼吸科疾病,慢性阻塞性肺疾病急性加重期(AECOPD)是COPD症状的加重期,在临床上主要表现为呼吸困难加重、痰量增加、脓性痰[1]。AECOPD的病理特征为气道受限和肺部炎症反应异常,但是具体的发病机制还不明确。特别是随着病情的进展,很多AECOPD患者伴随有呼吸衰竭,可影响患者的呼吸肌力量与免疫功能,导致患者的死亡率明显上升,为此需要进行早期病情诊断与预后预测[2-3]。常规的监测指标如白细胞(WBC)、心率、体温、中性粒细胞百分率等在AECOPD患者合并呼吸衰竭的诊断方面缺乏特异性,更不能反映患者的预后情况[3-4]。作为一种心源性的神经激素,当心脏压力或容量负荷增加时,NT-ProBNP表达水平明显升高[5]。特别是NT-proBNP在目前心力衰竭的鉴别诊断方面,具有很好的效果,能够有效反映机体的心室压力与容量负荷的变化情况[6-7],但是在呼吸道相关疾病中的诊断还比较少见。本文具体探讨与分析了NT-ProBNP对AECOPD患者合并呼吸衰竭的诊断及预后评估价值。
1 资料与方法
1.1一般资料 选择2019年7月至2022年1月本院接诊的78例AECOPD合并呼吸衰竭患者,纳入标准:符合AECOPD合并呼吸衰竭的诊断标准;患者或家属知情同意;本研究通过本医院伦理委员会批准;年龄20~80岁;检测期间无发生死亡情况;无明显肾功能障碍。排除标准:合并高危传染性疾病者;妊娠或哺乳期患者;备孕期患者;体质量指数≥28 kg/m2患者;伴有组织炎症及其他重度感染;存在先天性精神功能障碍者;入院前1个月进行过大型外科手术患者。
1.2血清NT-ProBNP检测 所有患者在入院时抽取空腹静脉血3 mL,室温下静置30 min左右,离心取上清,采用酶联免疫法检测血清NT-ProBNP含量,检测试剂盒购自上海酶联公司。
1.3观察指标 记录所有患者入院的性别、年龄、体质量指数等一般临床资料。同时进行白细胞(WBC)、血小板(PLT)的检测,记录患者的急性生理学及慢性健康状况评分系统(APACHE Ⅱ评分)。同时所有患者就诊时进行肺功能测定,测定指标主要为FEV1/FVC、FEV1%。
1.4预后调查 所有病例随访28d,根据患者入组后第28d的生存情况分为两组:(1)死亡组:入院治疗无效而死亡者。(2)生存组:无死亡的患者。
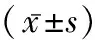
2 结 果
2.1预后情况 随访28d,78例患者死亡14例(死亡组),生存64例(生存组)。
2.2一般资料对比 两组的一般资料比较无差异(P>0.05),两组的APACHEⅡ评分、FEV1/FVC、FEV1%等对比有差异(P<0.05)。见表1。

表1 两组一般资料对比
2.3血清NT-ProBNP含量对比 死亡组的血清NT-ProBNP含量(10 782.44±341.49)pg/ml明显多于生存组的(6 529.59±411.33)pg/ml(t=19.832,P<0.05)。
2.4相关性分析 在78例患者中,Spearsman分析显示血清NT-ProBNP含量、APACHEⅡ评分、FEV1/FVC、FEV1%与预后生存都存在相关性(P<0.05)。见表2。

表2 AECOPD患者合并呼吸衰竭预后生存与相关指标的相关性(n=78)
2.5预测价值分析 在78例患者中,ROC曲线显示血清NT-ProBNP含量预测AECOPD患者合并呼吸衰竭预后生存的最大曲线下面积为0.789。见图1。

图1 血清NT-ProBNP含量预测AECOPD患者合并呼吸衰竭预后生存的ROC曲线
3 讨 论
AECOPD为影响国内外群众身体健康和生命安全的常见性呼吸道类疾病,也是导致机体肺功能减损加速、病死率升高、生活质量下降的重要原因[8]。随着病情的进展,很多AECOPD患者伴随有呼吸衰竭,可导致患者出现重要脏器代谢障碍,从而发生多器官功能衰竭,从而使得死亡率一直居高不下。本文结果显示,随访28d,78例患者死亡14例(死亡组),生存64例(生存组);两组的性别、年龄、体质指数、白细胞、血小板计数等对比无差异(P>0.05),两组的APACHEⅡ评分、FEV1/FVC、FEV1%等对比有差异(P<0.05),表明很难采用常规指标预测患者的预后,而APACHEⅡ评分存在一定的主观性。FEV1/FVC、FEV1%水平与患者的免疫状态、年龄、慢性疾病存在相关性,很难特异性反映患者的预后情况[9]。
AECOPD是一种具有气流受限特征的可以预防和治疗的疾病,其发生与发展呈现进行性特征,且气流受限呈不完全可逆性[10]。AECOPD合并呼吸衰竭可导致患者初选肺实质破坏,导致肺气肿。BNP基因位于人类1号染色体,BNP基因经转录翻译后,其产物为前BNP前体(pre-proBNP),然后被水解为NT-ProBNP[11]。多数NT-proBNP表达来源于心室,其次为心房。其他部位也能表达分泌NT-proBNP,包括主动脉、肾脏、大脑等,但是表达水平显著低于心脏。不同温度下,NT-proBNP能长时间的保持浓度稳定,且检测过程为全自动检测,可避免了人为主观因素引起的误差,检测的敏感性与特异性都比较高[12]。本文结果显示,死亡组的血清NT-ProBNP含量明显多于生存组(P<0.05);在78例患者中,Spearsman分析显示血清NT-ProBNP含量、APACHEⅡ评分、FEV1/FVC、FEV1%与预后生存都存在相关性(P<0.05),表明NT-ProBNP对AECOPD患者合并呼吸衰竭的预后与血清NT-ProBNP含量存在相关性。从机制上分析,当机体受到相关刺激后,比如缺血缺氧、机械牵拉血管紧张素Ⅱ大量释放时,能通过不同的信号通路对利钠肽基因进行诱导调节,从而诱发NT-ProBNP的释放[13]。有研究显示健康人群的血清NT-proBNP含量比较低,当合并心力衰竭等心血管疾病时,NT-ProBNP含量将会身高[14]。
COPD正在成为全球人群的重要死亡原因之一,急性加重是导致COPD患者出现呼吸衰竭的重要病因之一。临床上的传统指标不能真实的反应患者的病情严重程度,也容易受到内外在各种因素的负面刺激影响。当机体发生异常时,血清NT-proBNP 的水平明显升高,其中NT-proBNP水平升高较BNP显著,且具有稳定性更高、半衰期更长等特点[15]。本文结果显示,ROC曲线显示血清NT-ProBNP含量预测AECOPD患者合并呼吸衰竭预后生存的最大曲线下面积为0.789,表明NT-ProBNP能有效预测AECOPD患者合并呼吸衰竭的预后情况。
综上,NT-ProBNP对AECOPD患者合并呼吸衰竭的诊断具有很好的价值,可作为评估患者预后的指标。

