以韦尼克-科萨科夫综合征为主要表现的再喂养综合征 1 例
王琪 赵俊章 柯嘉 蔡哓冬 郅敏 张敏
中山大学附属第六医院消化内科,中六生物医学创新研究所(广州 510000 )
患者男,23岁,因“肛周疼痛6年,腹痛4年,再发加重6 d ”于2022年10月入我院。患者6年前反复肛周疼痛伴流脓,外院诊断“肛瘘”行挂线术,术后愈合欠佳。4年前反复右下腹痛,肠镜提示升结肠和横结肠糜烂,外院诊断“克罗恩病”,予“激素及美沙拉嗪”治疗好转。1年余前腹痛再发,肠镜提示:距肛缘45 cm结肠不规则隆起,伴肠腔狭窄,近端可见多处息肉样增生。腹部CT提示:小肠结肠节段性增厚,并部分肠腔狭窄及近端小肠扩张。曾先后予“维得利株单抗、英夫利昔单抗”治疗,症状反复,伴体质量下降。1个月余前鼻饲全肠内营养(约1 800 kcal/d)。6 d前腹痛加重,伴呕吐、腹胀、停止排气排便,自行停鼻饲,仅进食少量水。入院查体:身高189 cm,体质量50 kg,体质量指数(BMI)13.9。神清,对答切题,腹肌紧张,右下腹及上腹部压痛及反跳痛,右下腹可及直径约10 cm包块,压痛。四肢肌肉萎缩,双下肢水肿,病理征阴性。
血常规:WBC 5.44 × 109/L,HB 105 g/L,PLT 140 × 109/L。生化:白蛋白20.72 g/L,超敏C反应蛋白82.01 mg/L。电解质钾3.19 mmol/L,钠121.2 mmol/L,钙1.61 mmol/L,磷1.01 mmol/L。
小肠CTE(2022.10)提示:十二指肠、第2组小肠、第6组部分小肠、回盲部、升结肠及横结肠肠壁节段增厚,形成两处肠间瘘(横结肠与十二指肠球部、第2组小肠肠间瘘,回盲部与十二指肠降段肠间瘘),病变肠腔狭窄并近端肠梗阻,见图1。
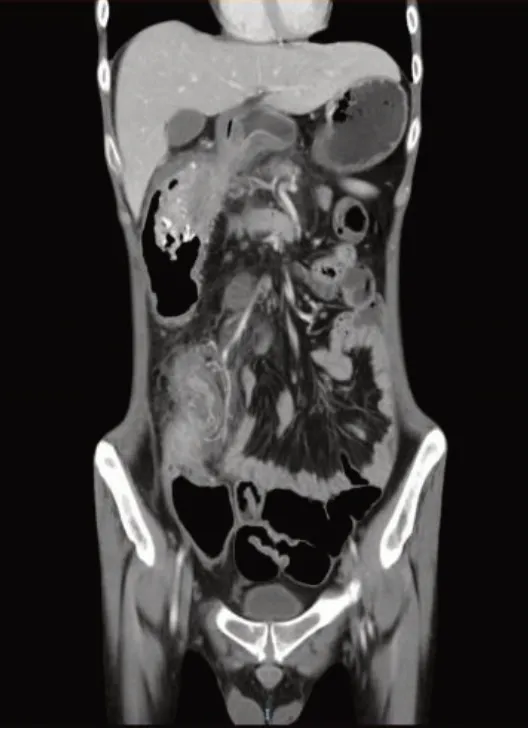
图1 小肠CTEFig.1 Small intestine CTE
入院后考虑“克罗恩病、肠间瘘、肠梗阻、重度营养不良”,拟术前全肠外营养后手术治疗。静脉输注全营养混合液2 400 mL/d,能量1 633 kcal/d,同时静脉补充电解质、维生素和微量元素。因肠梗阻持续无缓解,入院20 d后行“右半结肠扩大切除术+十二指肠修补+空肠修补+回结肠双腔造口术”手术,术后病理提示(图2):(1)十二指肠黏膜糜烂,淋巴细胞、浆细胞及中性粒细胞浸润,伴炎性肉芽组织形成,可见幽门腺化生,透壁性炎症,伴纤维组织增生。(2)小肠及结肠黏膜局部糜烂,伴溃疡形成,可见幽门腺化生、透壁性炎,黏膜肌及固有肌层排列紊乱,浆膜层脓肿形成,伴纤维组织增生,符合Crohn's病。

图2 肠道手术病理Fig.2 Pathology of intestinal surgery
患者肠道手术病理HE染色图片(× 40)显示小肠及结肠黏膜局部糜烂,伴溃疡形成,可见幽门腺化生、透壁性炎,黏膜肌及固有肌层排列紊乱,浆膜层脓肿形成,伴纤维组织增生,符合Crohn's病。
术后第7天患者突然出现癫痫样发作,四肢抽搐、双眼上翻、牙关紧闭,持续数分钟后可自行缓解。缓解后患者烦躁,言语障碍(语调、语速异常)、呛咳、吞咽困难、不能自主翻身、四肢肌力减退、四肢远端麻木,记忆力减退,同时伴头晕、食欲减退、幻觉。查体:指鼻试验不稳,双手轮替试验阳性,水平眼震明显。双下肢肌肉萎缩明显,双上肢3肌、双下肢肌力1级,病理征阴性。
颅脑磁共振检查存在小脑弥漫性肿胀(图3)。脑脊液检查示:白细胞正常,无细菌生长、无结核分枝杆菌,总蛋白0.53 g/L。予激素及丙种球蛋白治疗后,症状无明显好转。予补充血磷及大剂量硫胺素(维生素B1)治疗后,患者眼震消失、记忆力及四肢肌力好转。
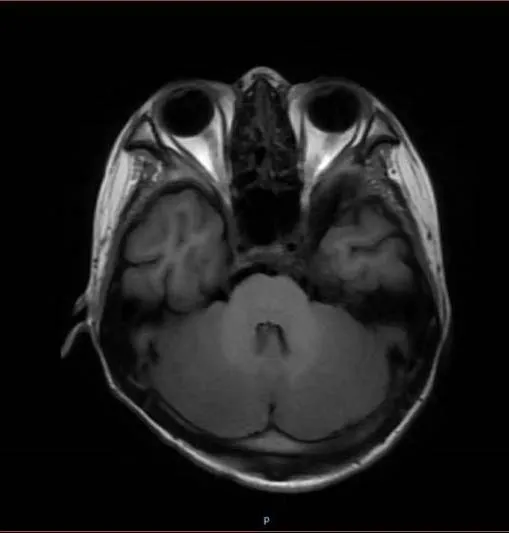
图3 颅脑MRIFig.3 Brain MRI
患者出院后继续口服硫胺素100 mg /d,并鼻饲全肠内营养治疗。出院1个月后随访,患者精神好转,表达流利,借助外力可站立、翻身,体质量增加,无明显腹部不适。
讨论再喂养综合征(RS)是指严重营养不良或禁食患者在重新接受能量供给后,出现的以低血磷、低血钾、低血镁为主的电解质紊乱、硫胺素不足、体液潴留、糖代谢改变及由此产生的一系列代谢紊乱症候群,如肺部感染、急性呼吸窘迫、心功能损伤等,最终导致多器官功能障碍。
识别RS高危患者很重要,但大部分医生对RS风险认识很低。BMI< 16 kg/m2、近3个月体质量非自主明显下降、少食或禁食> 10 d或者再喂养前存在低镁、低钾、低磷,均为RS高危患者。
对高危患者如何处理,以预防RS的发生?(1)能量补充,以“先少后多,先慢后快,先盐后糖”为原则。48 h内热量摄入限制在500 kcal (1 kcal =4.18 kJ)或个人热量目标的25%,再逐步每日增加25%热量直至达到需求。50% ~ 60%的能量来自碳水化合物。(2)补磷。血磷低于0.50 mmol/L时须补充,多数患者在24 h内需要补磷50 mmol(国内常用的静脉磷制剂为甘油磷酸钠,每毫升含磷1 mmol)。(3)补充硫胺素。由于硫胺素是糖酵解的必须微量元素,目前推荐在喂养前即开始补充维生素B1并持续10 d左右。目前推荐剂量为每日口服200 ~ 300 mg维生素B1并同时监测血清铁蛋白、维生素B12和叶酸浓度。对于患有韦尼克-科萨科夫综合征的患者,文献建议维生素B1的每日使用剂量可达500 ~ 750 mg。(4)补镁。低镁血症可导致潜在致命的心律失常和癫痫发作。严重的低镁血症(< 0.50 mmol/L)可口服补镁,如分每天3 ~ 4次口服葡萄糖酸镁12 mmol,但口服补镁可导致腹泻。RS的静脉替代通常是硫酸镁0.5 mmol/(kg·d)。如患者体质量50 kg,每日需补充硫酸镁(10 mL,2.5 g)2.5支,同时密切监测血浆镁对避免治疗不足或“过量”高镁血症至关重要。
本病例病程中的突出特点,是在再喂养后出现癫痫样发作的症状,诊断为韦尼克-科萨科夫综合征,考虑为RS的表现。
硫胺素缺乏可以表现为韦尼克-科萨科夫综合征。硫胺素缺乏可导致韦尼克脑病(经典三联征:精神状态改变、共济失调和眼震、眼肌麻痹);如果硫胺素持续缺乏,最终可能会发展为韦尼克-科萨科夫综合征,表现为慢性健忘症和编造或扭曲的言语,严重影响日常生活,甚至死亡。
韦尼克-科萨科夫综合征或韦尼克脑病仍为临床诊断。尚不清楚血清硫胺素浓度是否与神经系统功能直接相关,因此,硫胺素浓度检测仅用于识别有风险的患者。MRI可以用于诊断韦尼克脑病,特异性为93%,但敏感性仅为53% 。尼克-科萨科夫综合征导致神经病变,需要与格林-巴利综合征相鉴别。后者对激素及免疫球蛋白治疗有效。
韦尼克-科萨科夫综合征的急性处理,建议静脉补充而不是口服补充硫胺素。用高剂量硫胺素方案治疗患者更有效,每8小时500 mg静脉输注硫胺素(静脉滴注> 30 min),持续至少3 d。如果存在低镁血症,则应补充镁,因为它是硫胺素转化的辅助因子。

