术前动态对比增强MRI成像特征对乳腺癌患者术后复发的预测价值
李强强 周方建 张富 郑胜利 金宇 叶纪泽
乳腺癌是常见的恶性肿瘤疾病,死亡率居高不下,严重威胁患者的生命安全[1]。乳腺癌的临床治疗主要包括手术切除和放化疗[2]。然而胸部淋巴结较复杂,患者术后复发风险较高,影响患者生活质量[3]。因此需要寻找早期预测乳腺癌患者术后复发的指标。动态对比增强磁共振成像(magnetic resonance imaging,MRI)是临床检查乳腺癌的常规方法,术前诊断准确率比较高[4~6]。其在术后复发预测中的应用鲜有报道,因此,本次研究探讨术前动态对比增强MRI 成像特征对乳腺癌患者术后复发的预测价值。
1 资料与方法
1.1 一般资料 选取2018年2 月至2020年6 月玉环市人民医院收治的乳腺癌女性患者152 例作为研究对象,年龄35~71 岁,平均年龄(52.84±5.54)岁。所有患者在术前均进行动态对比增强MRI 检查。纳入标准包括:①在术后经过病理学诊断为乳腺癌;②患者均首次确诊为乳腺癌;③患者在入组前未经过任何治疗;④临床资料完整。并剔除:①合并严重心脑血管、肝、肾、肺等重要脏器功能障碍者;②既往有恶性肿瘤病史者;③MRI检查禁忌者。所有患者及家属知情同意,本次研究通过医院伦理委员会审核。
1.2 方法 收集入选患者年龄、绝经情况、病理类型、临床分期、雌激素受体(estrogen receptors,ER)、孕激素受体(progesterone receptors,PR)、人表皮生长因子受体2(human epidermal growth factor receptor 2,HER2)表达情况、Ki-67水平。
1.3 动态对比增强MRI 检查方法 入院后采用美国3.0T MRI 扫描仪,8 通道乳腺专用相控阵线圈进行检查。患者取俯卧位,使双侧乳腺自然悬垂于线圈内,主要参数如下:横轴位:TR 8400 ms,TE 93.8 ms,TI 850 ms,NEX 1,矩阵320×256;T2WI:TR 5700 ms,TE 120 ms,NEX 2,矩阵384×256;T2FLAIR:TR 8600 ms,TE 180 ms,TI 2200 ms,NEX 2,矩阵320×256。所有序列的层厚为6 mm、层间距为1.5 mm、FOV 为24 cm,动态对比增强MRI 扫描时采用动态增强容积成像技术,参数:TE 1.7 ms,TR 53.3 ms,FOV 35 mm×35 mm,采用高压注射器在手背静脉处注射钆双胺对比剂,浓度为0.01 mmol/kg,5 s 内手动推注完成。对比剂注射后使用20 ml 0.9%氯化钠注射液对管道进行清洗。采用GE Omni Kinetic 软件处理动态对比增强MRI 中的数据,由2 名主治医师及以上的乳腺影像诊断医师对其进行诊断,根据Cardenas-Rodriguez模型,计算感兴趣区转运常数Ktrans、反流速率常数Kep、血浆容积分数Vp。
1.4 随访 主要通过门诊和电话的方式对术后患者进行2 年随访,每3 个月进行一次随访。通过影像学检查发现胸壁复发、淋巴结转移判定为乳腺癌术后复发,并根据是否复发分为复发组和未复发组,随访截止时间为2022年6 月。
1.5 统计学方法 采用SPSS 25.0统计学软件进行数据分析。计量资料以均数±标准差()表示。组间计量资料比较采用t检验;计数资料比较采用χ2检验。采用logistic回归分析乳腺癌患者术后复发的影响因素。采用受试者工作特征(receiver operating characteristic,ROC)曲线分析动态对比增强MRI 成像特征对乳腺癌患者术后复发的预测价值。设P<0.05为差异有统计学意义。
2 结果
2.1 152 例患者根据是否复发分为复发组(67 例)和未复发组(85 例),两组临床资料比较见表1。
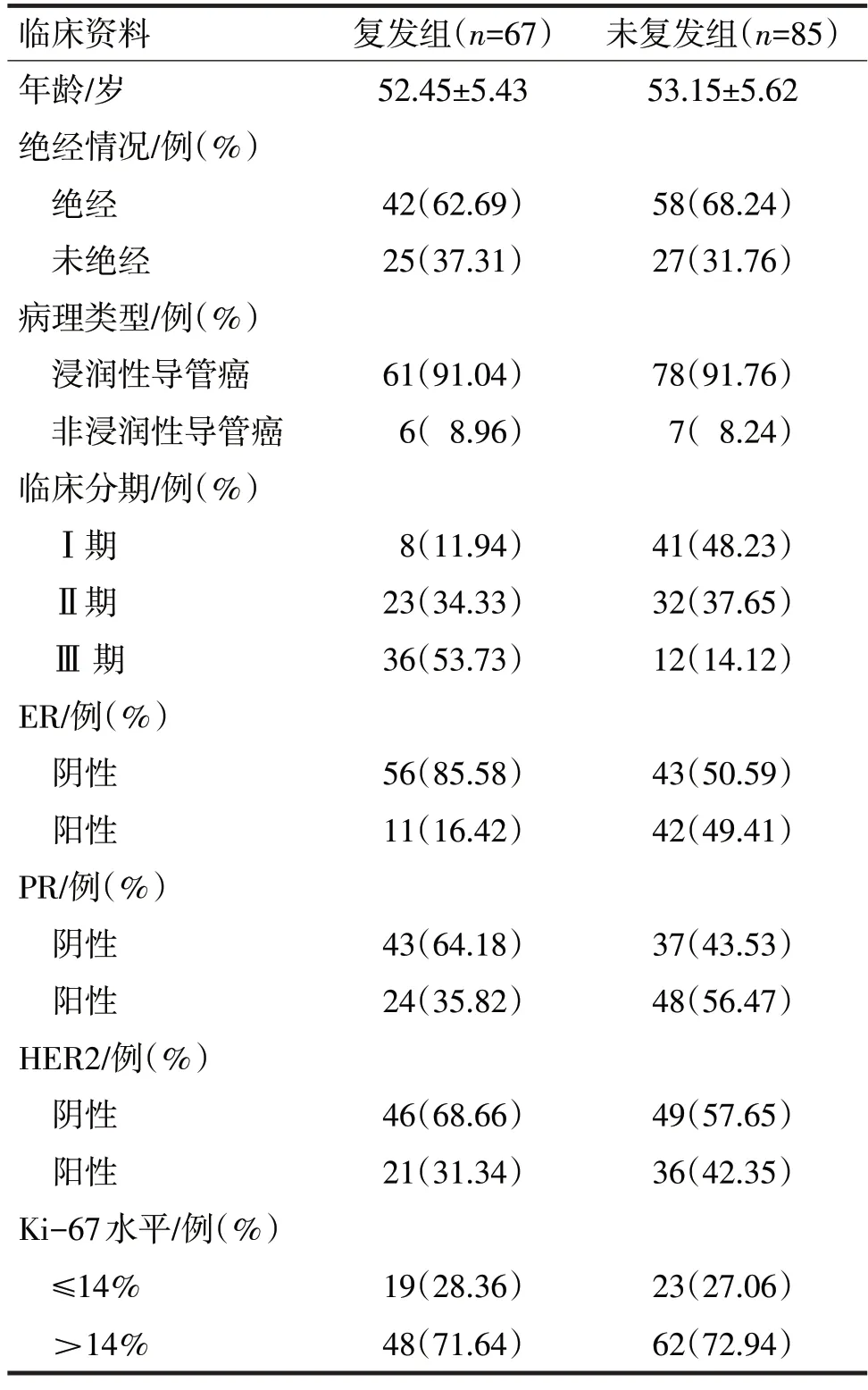
表1 两组临床资料比较
由表1可见,两组临床分期、ER以及PR表达比较,差异均有统计学意义(χ2分别=34.04、17.96、6.41,P均<0.05),两组年龄、绝经情况、病理类型、HER2 表达、Ki-67 水平比较,差异均无统计学意义(t=0.77,χ2分别=0.51、0.03、1.94、0.03,P均>0.05)。
2.2 两组术前动态对比增强MRI 成像特征比较见表2

表2 两组术前动态对比增强MRI成像特征比较/例(%)
由表2可见,两组肿瘤大小以及肿块形状比较,差异均有统计学意义(χ2分别=34.37、17.06,P均<0.05),两组肿瘤表现形式、病灶数量、肿块边缘、T2W1信号、TIC类型、背景实质强化比较,差异均无统计学意义(χ2分别=1.75、1.68、3.09、0.01、3.08、0.02,P均>0.05)。
2.3 两组动态对比增强MRI定量参数比较见表3
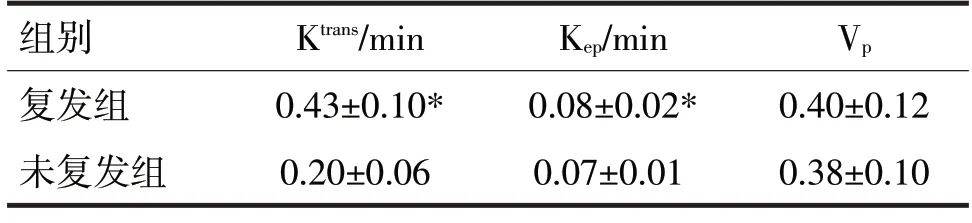
表3 两组动态对比增强MRI定量参数比较
由表3 可见,复发组Ktrans和Kep高于未复发组(t分别=17.58、4.02,P均<0.05),两组Vp比较,差异无统计学意义(t=1.12,P>0.05)。
2.4 乳腺癌患者术后复发的影响因素logistic回归分析见表4

表4 乳腺癌患者术后复发的影响因素logistic回归分析
由表4 可见,logistic回归分析显示,肿瘤大小、Ktrans和Kep是影响乳腺癌术后复发的影响因素(OR分别=3.16、5.32、3.46,P均<0.05)。
2.5 动态对比增强MRI 成像特征和定量参数对乳腺癌患者术后复发的预测价值 肿瘤大小预测乳腺癌患者术后复发的曲线下面积(area under curve,AUC)为0.73(95%CI0.65~0.82),灵敏度为73.67%,特异度为86.62%。Ktrans预测乳腺癌患者术后复发的AUC 为0.82(95%CI0.75~0.89),截断值为0.26 min,灵敏度为76.92%,特异度为84.56%,Kep预测乳腺癌患者术后复发的AUC 为0.85(95%CI0.79~0.91),截断值为0.07 min,灵敏度为78.92%,特异度为81.21%。三者联合预测乳腺癌患者术后复发的AUC 为0.88(95%CI0.82~0.93),灵敏度为86.35%,特异度为78.28%。三者联合预测优于各自单独预测(Z分别=2.53、2.63、2.84,P均<0.05)。
3 讨论
乳腺癌早期症状为乳房出现肿块、淋巴结肿大等,在晚期会因为癌细胞发生远处转移而导致多器官出现病变,严重威胁患者的生命健康[7],乳腺癌术后复发的因素较多,在临床中无准确预测乳腺癌术后复发的手段,而影像学检查可以在早期诊断和评估病情,动态对比增强MRI 在临床中广泛应用,且对于肿瘤患者选择合适的治疗方案以及术后预后的判断也十分重要[8]。
动态对比增强MRI 可直观并准确反映肿瘤的血流动力学以及病灶的形态学特征[9]。在注入对比剂后比对前后图像,可以反映出疾病病变组织的生理性变化,还能够获得病变学特征[10]。有研究发现术前动态对比增强MRI 成像特征病灶大小、内部增强等有助于预测乳腺癌患者发生前哨淋巴结转移[11]。动态对比增强MRI会根据肿瘤血流动力学以及形态学特征预测乳腺癌术后复发的时间[12]。本次研究发现,复发组与未复发组在临床分期、ER、PR、肿瘤大小以及肿块形状方面存在显著差异(P均<0.05),说明动态对比增强MRI可通过检测患者病理特征以及影像学特征预测患者术后是否复发。当乳腺癌细胞发生癌变时,会使得PR 降低,有研究发现乳腺癌术后复发患者ER、PR 阴性表达率要显著高于未复发者,与本次研究结果一致[13]。
Ktrans是指对比剂从血管到肿瘤间隙的跨膜转运速率,Kep为对比剂回到血管内的速度常数,可以直接反映肿瘤破坏机体血管血脑屏障[14]。然而肿瘤生长侵袭等都需要肿瘤血管生成,因此该参数在病情诊断和评估中具有较高的价值,可以预测患者预后生存情况[15]。有研究发现Ktrans是动态对比增强MRI在早期乳腺癌化疗效果预测效能最高的指标[16]。本次研究结果显示,复发组Ktrans和Kep升高(P均<0.05),说明Ktrans和Kep可能与乳腺癌术后复发有关,可作为预测术后复发的重要参考指标。根据logistic回归分析得知肿瘤大小、Ktrans和Kep是影响乳腺癌术后复发的影响因素,再根据ROC 曲线得知,肿瘤大小、Ktrans和Kep三者联合预测乳腺癌患者术后复发的AUC为0.88,且三者联合预测优于各自单独预测(P均<0.05),说明动态对比增强MRI成像特征以及定量参数可以较好预测乳腺癌术后复发,为临床医师优化治疗方案提供依据。
综上所述,术前动态对比增强MRI成像特征可预测乳腺癌患者术后复发。本次研究尚存在局限性,如样本量较少,可能使研究结果出现偏倚,后续会扩大样本量,对其进一步验证。

