无创间歇正压通气模式对新生儿呼吸窘迫综合征患儿肺换气功能、预后的影响
杜志云, 李书秀, 许海娟, 史亦男, 王欢
秦皇岛市第一医院 1.新生儿科,2.儿科ICU,3.眼科,河北秦皇岛 066000
呼吸窘迫综合征(respiratory distress syndrome,RDS)是早产儿中较为多发的一种急症,胎龄越小,患儿的病死率越高。新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)的治疗,多数需要给予呼吸支持,目前机械通气治疗主要用于气管插管以及拔管后的序贯治疗[1-2]。随着近年来医疗技术的不断发展,无创通气的应用越来越广泛,其中应用较多的是经鼻持续呼吸道正压通气(nasal continuous positive airway pressure,N-CPAP),其具有很多有创机械通气所不具有的优势,但在临床应用过程中,逐渐显现出一些不足[3-4]。因此本研究拟比较无创间歇正压通气(non-invasive intermittent positive pressure ventilation,NIPPV)模式与N-CPAP模式的效果,为临床早产儿的NRDS治疗提供科学的理论依据。
1 资料和方法
1.1 一般资料
选择本院2018年3月—2020年3月诊治的轻中度(NRDS Ⅰ~Ⅲ级)新生儿呼吸窘迫综合征患儿95例作为研究对象,本研究经医院伦理委员会批准,将患儿分为观察组50例和对照组45例,两组患儿一般资料差异无统计学意义(P>0.05;表1)。纳入标准:①胎龄27~37周;②符合NRDS的诊断标准[5],Ⅰ~Ⅲ级;③满足NIPPV/N-CPAP通气条件;④家属对本研究知情同意。排除标准:①合并先天性呼吸道畸形、食道闭锁等;②合并血液疾病或其他感染性疾病;③合并严重肺出血;④合并先天性心脏病、胎粪吸入综合征;⑤出生后血压不稳;⑥因心血管系统疾病引起的呼吸及循环障碍;⑦休克或颅内出血。
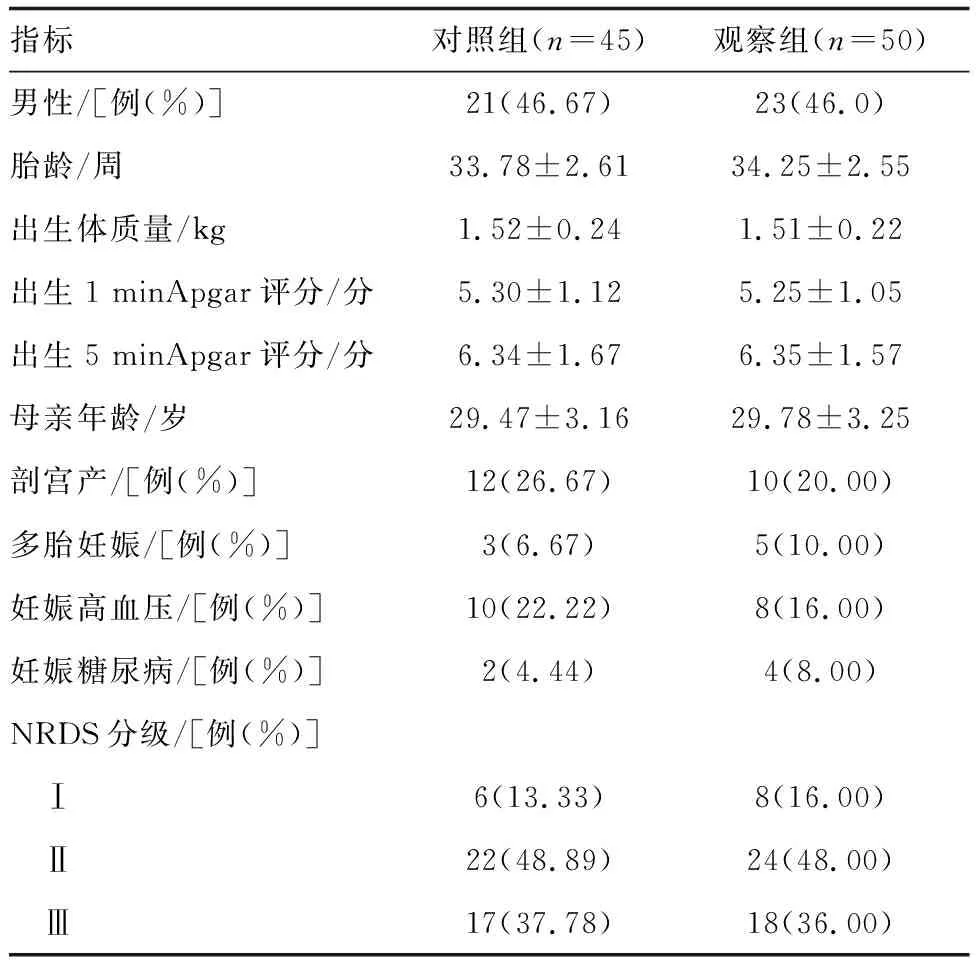
表1 两组患儿一般资料比较
1.2 治疗方法
对照组患儿接受N-CPAP模式治疗,设置呼吸机参数,呼气末正压5~6 cmH2O,氧气流入依据患儿经皮血氧饱和度进行设置,一般情况下,氧气吸入设置在25%~60%之间,使患儿的经皮血氧饱和度维持在90%~94%。治疗过程中,注意观察患儿的血氧指标以及精神状态,并根据血气分析、血氧以及病情实时调整呼吸机的参数。观察组患儿接受NIPPV模式治疗,将吸气峰压设置在10~12 cmH2O,吸气末正压设置在5~6 cmH2O,维持呼吸频率在15~40次/min,氧气流入设置与对照组相同。治疗过程中,密切监测患儿的情况,及时调整呼吸机参数,本研究随访12个月,观察评价两组并发症及预后情况。
1.3 观察指标
①治疗成功率(治疗后符合撤机标准,能成功撤离呼吸机,且不需要气管插管治疗);②呼吸机使用时间、氧疗时间、住院时间;③治疗前和治疗24 h后的弥散指数与氧合指数(oxygenation index,OI)。通气期间记录呼气末正压(positive end expiratory pressure,PEEP)、吸入氧浓度(inhalation oxygen concentration,FiO2)、动脉血氧饱和度(alveolar oxygen partial pressure,PaO2)。弥散指数=1 000×PaO2÷(FiO2×PEEP);④两组并发症及预后情况比较,包括肺部感染、死亡、鼻黏膜损伤、消化道出血、慢性肺支气管发育不良、早产儿视网膜病变、新生儿坏死性小肠结肠炎、动脉导管未闭、肺气漏。
1.4 统计学方法
采用SPSS 21.0软件对数据进行处理,计量资料采用配对样本t检验,组间比较采用独立样本t检验,计数资料采用χ2检验。以P<0.05为差异具有统计学意义。
2 结 果
2.1 两组患儿治疗成功率比较
观察组与对照组治疗成功率分别为46例(92.00%)和33例(73.33%),观察组高于对照组(P<0.05)。
2.2 两组呼吸机使用时间、氧疗时间、住院时间比较
观察组呼吸机使用时间、氧疗时间、住院时间均短于对照组(P<0.05;表2)。
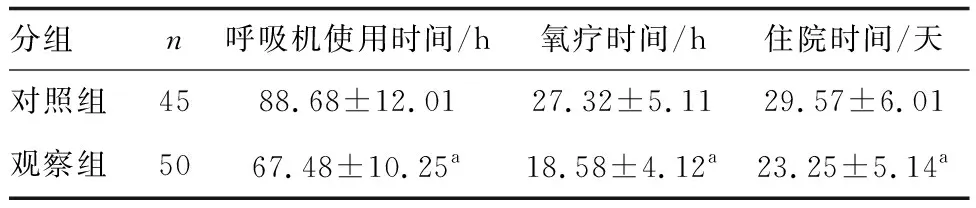
表2 两组呼吸机使用时间、氧疗时间、住院时间比较
2.3 两组患儿弥散指数和OI的比较
治疗24 h后,两组弥散指数与OI均升高,且观察组高于对照组(P<0.05;表3)。
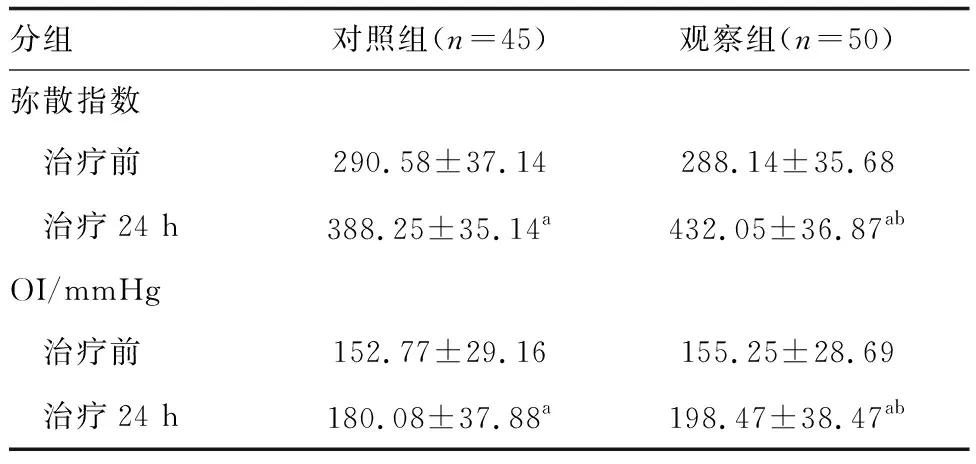
表3 两组患儿弥散指数和OI的比较
2.4 两组患儿并发症及预后情况比较
观察组肺部感染、鼻黏膜损伤、慢性肺支气管发育不良发生率高于对照组(P<0.05;表4)。
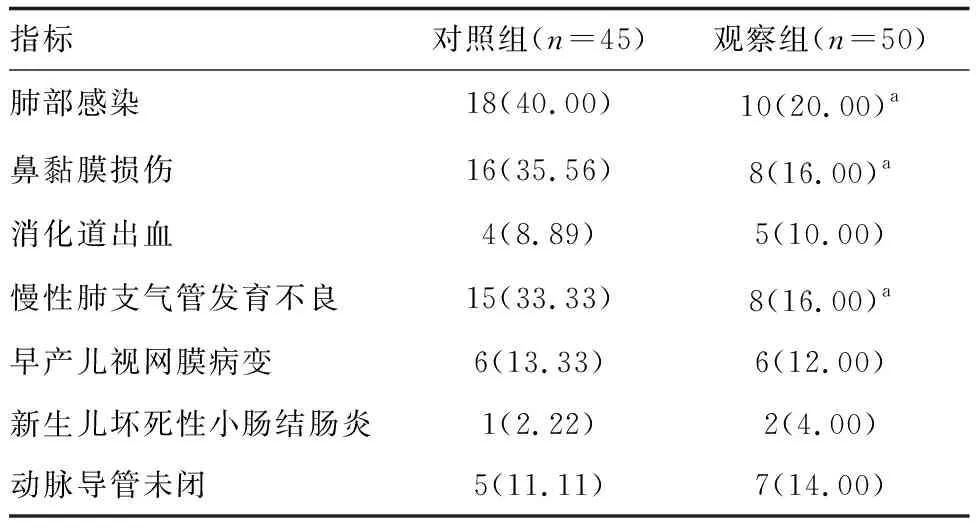
表4 两组患儿并发症及预后情况比较 例(%)
3 讨 论
NRDS是早产儿较为常见的疾病,其病死率会随着胎龄的降低而升高[6-7]。以往临床上多数采用气管插管机械通气治疗NRDS,目的是改善患儿的通气功能,纠正缺氧症状,提高氧合能力,但是在治疗过程中,易发生呼吸机相关性肺炎、支气管发育不良等,对患儿的预后产生了严重影响,生活质量明显降低[8-10]。本研究比较N-CPAP与NIPPV模式治疗NRDS的效果,本文结果显示,观察组治疗成功率明显高于对照组,对照组治疗成功率为73.33%,分析原因可能与样本量较小有关。在使用NIPPV模式治疗时,可明显提高平均气道压力,对于进一步激发患儿的呼吸运动有更大帮助,促进气体进入患儿肺部进行交换[11-12]。本研究结果显示,观察组肺部感染、慢性肺支气管发育不良、鼻黏膜损伤发生率低于对照组,其原因可能与实验组采用NIPPV降低了治疗失败后需要的气管插管率,并能有效改善呼吸暂停,降低有创气管插管后导致的肺损伤发生率。
综上所述,无创间歇正压通气模式治疗新生儿呼吸窘迫综合征成功率高,在改善患儿氧合指数、弥散指数及预后方面具有显著效果,适合临床推广应用。

