后路减压植骨联合椎弓根螺钉内固定术治疗脊柱骨折疗效观察
马向伟,薛 栋
(信阳市中心医院骨外科,河南 信阳 464000)
脊柱骨折是一种由外力冲击造成的脊柱损伤,其中胸腰段骨折最常见[1],具有高残疾率、高病死率的特点,其患病率随人口老龄化的加剧而逐渐增长,多由交通事故、高处坠落、摔倒等原因造成,且骨折后易并发脊髓神经和马尾神经损伤,严重者可致截瘫。椎弓根螺钉内固定术是目前脊柱骨折的主要治疗术式,具有切口小、术中出血少、并发症少等优点[2],其能保证脊柱稳定性,恢复脊柱生物力学性能,对脊柱稳定性的维持、重建及恢复意义重大,可有效减少患者发生残疾与死亡的风险,但术后常出现内固定失效,远期疗效较差。后路减压植骨操作简单、并发症少,可保持脊柱完整性[3]。目前,关于后路减压植骨联合椎弓根螺钉内固定术应用于脊柱骨折的疗效及安全性尚未明确。基于此,本研究旨在探讨后路减压植骨联合椎弓根螺钉内固定术治疗脊柱骨折的临床疗效,以期为临床应用提供参考。
1 资料与方法
1.1 一般资料
选择2020年1月至2022年7月于信阳市中心医院择期行手术治疗的脊柱骨折患者为研究对象。病例纳入标准:(1)符合《骨科疾病诊疗指南》[4]中脊柱骨折的诊断标准,并经体格检查及影像学检查确诊;(2)单一椎体骨折;(3)年龄>18岁;(4)骨折至手术时间<15 d;(5)符合手术指征,无手术禁忌证;(6)无严重内科疾病;(7)沟通能力良好,认知功能正常;(8)手术均由同一组医师完成;(9)临床资料完整,随访时间超过0.5 a;(10)患者均签署知情同意书。排除标准:(1)合并恶性肿瘤;(2)合并严重骨质疏松;(3)合并全身性骨折、病理性骨折;(4)合并重要脏器严重功能障碍;(5)合并全身性感染;(6)合并血液、免疫性疾病等;(7)合并严重精神障碍疾病;(8)妊娠期或哺乳期女性;(9)未配合完成手术及随访者。本研究共纳入150例脊柱骨折患者,根据手术方法将患者分为对照组和观察组,并采用倾向性评分匹配法[5]对2组患者的一般资料进行匹配,2组各50例患者匹配成功。对照组:男26例,女24例;年龄35~55(45.07±6.26)岁;体质量指数19.5~24.2 (21.52±1.41) kg·m-2;吸烟史:有15例,无35例;骨折原因:交通事故27例,跌落12例,其他损伤11例;骨折部位:胸椎27例,腰椎23例。观察组:男28例,女22例;年龄36~57(45.25±5.62)岁;体质量指数19.8~24.6 (21.69±1.34) kg·m-2;吸烟史:有21例,无29例;骨折原因:交通事故22例,跌落15例,其他损伤13例;骨折部位:胸椎28例,腰椎22例。2组患者的性别、年龄、体质量指数、吸烟史、骨折原因及骨折部位比较差异无统计学意义(P>0.05),具有可比性。本研究已获得医院医学伦理委员会审核批准。
1.2 手术方法
对照组患者采用椎弓根螺钉内固定术。患者取俯卧位,腹部呈悬空状态,气管插管后行全身麻醉处理。使用C臂X射线机确定伤椎及其邻近的椎段,标记关节突上下缘、内侧缘。以伤椎为中心,取背部正中切口,依次切开皮肤、皮下组织,充分暴露伤椎、上下椎板及关节突。用双关节咬骨钳、骨凿清除伤椎骨质,检查脊髓腹侧受压程度。沿伤椎上下2个椎体的椎弓根置入长度合适的椎弓根螺钉,确认固定良好后,安装双侧钛棒,缓慢、双侧交替撑开;咬除伤椎一侧椎板,显露硬膜囊及神经根,打压、复位突入椎管内的骨折块,解除伤椎处脊髓受压。观察组患者采用后路减压植骨联合椎弓根螺钉内固定术。在对照组置入椎弓根螺钉的操作基础上,探查伤椎椎管,保护好硬膜囊及神经根,逐步切除突入椎管内的骨折块,对脊髓及神经根进行减压;完成椎管减压后,行椎体间撑开复位,然后剪碎咬除的骨折块,植入缺损伤椎内,并进行适度打压。检查2组患者伤椎椎体高度恢复、骨折块复位良好后安装横向连接杆,检查伤椎复位情况,反复冲洗伤口并放置引流管,逐层缝合切口,术毕。
2组患者均于术后当晚静脉滴注 50 mg氟比洛芬酯(北京泰德制药股份有限公司,国药准字H20041508),以缓解患者的术后疼痛;术后48 h内应用抗生素预防感染;术后第2天或引流量小于0.05 L·d-1时拔除引流管,并指导患者在床上进行双下肢抬腿运动。引流管拔出后,指导患者佩戴支具逐渐下地活动,行康复功能锻炼。
1.3 观察指标
(1)围手术期情况:记录2组患者的手术时间、术中出血量、住院时间及伤口愈合时间。(2)临床疗效:于术后1个月评估2组患者的临床疗效。显效:无明显疼痛,行动能力恢复正常;有效:疼痛可忍受,行动能力基本恢复;无效:疼痛、行动能力均未改善[6]。总有效率=(显效例数+有效例数)/总例数×100%。(3)脊髓神经功能:分别于术前、术后1个月,采用美国脊髓损伤协会(American Spinal Injury Association,ASIA)分级[7]评估2组患者的脊髓神经功能。A级:完全性损伤,骶段S4~S5无神经及运动功能;B级:骶段S4~S5存在神经功能,但无运动功能;C级:神经平面下保留了运动功能,大部分关键肌肌力<3级;D级:神经平面下运动功能保留,大部分关键肌肌力≥3级;E级:感觉及运动功能均正常。(4) 伤椎修复指标:分别于术前、术后1个月,行X线、CT检查检测2组患者的伤椎修复指标Cobb角及伤椎前缘高度。(5)安全性:观察并记录2组患者术后6个月内并发症发生情况,包括固定物断裂及松动、感染等。
1.4 统计学处理
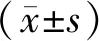
2 结果
2.1 2组患者围手术期指标比较
观察组与对照组患者的手术时间比较差异无统计学意义(P>0.05)。观察组患者的术中出血量显著少于对照组,住院时间及伤口愈合时间显著短于对照组,差异有统计学意义(P<0.05)。结果见表1。
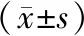
表1 2组患者的围手术期指标比较Tab.1 Comparison of perioperative period indexes of patients between the two groups
2.2 2组患者的临床疗效比较
观察组患者的总有效率显著高于对照组,差异有统计学意义(P<0.05),见表2。

表2 2组患者的临床疗效比较Tab.2 Comparison of clinical efficacy of patients between the two groups 例(%)
2.3 2组患者的脊髓神经功能比较
术前,2组患者的ASIA分级分布情况比较差异无统计学意义(Hc=0.632,P>0.05)。对照组和观察组患者术后1个月的ASIA分级分布情况较术前改善(Hc=22.538、45.637,P<0.05)。术后1个月,观察组患者的ASIA分级分布情况优于对照组(Hc=17.589,P<0.05)。结果见表3。
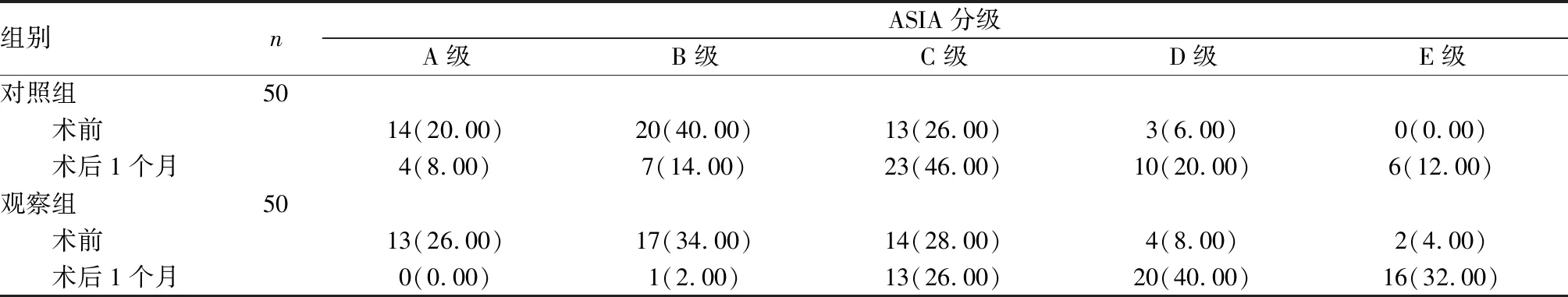
表3 2组患者的脊髓神经功能比较Tab.3 Comparison of spinal nerve function of patients between the two groups 例(%)
2.4 2组患者的伤椎修复指标比较
术前,2组患者的Cobb角、伤椎前缘高度比较差异无统计学意义(P>0.05)。术后1个月,观察组患者的Cobb角显著小于对照组,伤椎前缘高度显著大于对照组,差异有统计学意义(P<0.05)。2组患者术后1个月的Cobb角显著小于术前,伤椎前缘高度显著大于术前,差异有统计学意义(P<0.05)。结果见表4。
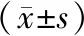
表4 2组患者的伤椎修复指标比较Tab.4 Comparison of wound cone repair indexes of patients between the two groups
2.5 2组患者的并发症发生率比较
观察组患者术后6个月内发生感染1例、胃肠道反应2例,并发症发生率为6.00%(3/50);对照组患者术后6个月内发生固定物断裂1例、固定物松动1例、感染2例、胃肠道反应2例,并发症发生率为12.00%(6/50)。观察组与对照组患者的并发症发生率比较差异无统计学意义(χ2=1.099,P>0.05)。
3 讨论
脊柱对连接器官神经、血管和脊椎具有桥梁作用,可维持机体平衡、承载负重、缓冲减压等[8]。脊柱骨折主要是由外伤导致,常伴有神经和血管损伤,如果未及时治疗,会造成脊柱畸形、脊柱功能丧失,易引起椎管狭窄、瘫痪等,对患者健康和生命安全造成严重威胁[9]。虽然保守治疗对于脊柱骨折有一定疗效,但效果欠佳[10]。因此,临床上应尽早选择合适的方案对脊柱骨折患者进行治疗,以减轻患者痛苦,并促进机体功能恢复。随着医疗的不断发展,椎弓根螺钉内固定术已被广泛应用于脊柱骨折的治疗中,且疗效较好,创伤较小[11],其治疗原则是复位骨折端、解除椎管内压迫、恢复脊柱功能等,但该术式不能改善患者的脊髓功能。后路减压植骨是一种通过全身麻醉植入伤椎椎弓根的手术方法,可帮助患者恢复脊椎功能,且操作空间大,创伤小,愈合后易取出内固定,适用于脊柱骨折等危重患者的治疗,为临床治疗提供了可靠的技术支持[12]。
本研究结果显示,观察组患者的术中出血量显著少于对照组,住院时间及伤口愈合时间显著短于对照组,观察组患者的总有效率显著高于对照组;这说明,与椎弓根螺钉内固定术比较,后路减压植骨联合椎弓根螺钉内固定术治疗脊柱骨折患者临床疗效更好,可有效减少脊柱骨折患者的术中出血量,有利于患者早日康复。
Cobb角常用于评估脊柱侧弯的严重程度,即脊柱侧弯曲角度。脊柱骨折后会改变受伤椎体的高度,术后受伤椎体的高度常用于反应手术的治疗效果。本研究结果显示,2组患者术后1个月的Cobb角、伤椎高度显著大于术前;术后1个月,观察组患者的Cobb角、伤椎前缘高度均显著大于对照组;提示,与椎弓根螺钉内固定术比较,后路减压植骨联合椎弓根螺钉内固定术可更有效促进脊柱骨折患者椎体脊柱侧弯及生理高度的恢复。分析原因可能为,虽然椎弓根螺钉内固定术能提升脊柱的稳定性,并改善机体的生物力学,但无法解决脊髓受压情况,不利于患者的术后康复;而在椎弓根螺钉内固定术的基础上联合后路减压植骨手术,不仅可对脊柱中柱进行完全减压,还可对硬膜损伤或椎板骨折者进行椎板减压,有利于修复硬膜,重建脊柱的稳定性,从而进一步提升治疗效果;此外,后路减压植骨操作简单,钉棒坚固可靠,愈合后较易取出内固定装置,可在短时间内恢复脊柱正常序列,防止脊髓进一步损伤。
本研究结果显示,对照组和观察组患者术后1个月的ASIA分级分布情况较术前改善,术后1个月观察组患者的ASIA分级分布情况优于对照组;这说明,在脊柱骨折的治疗中,椎弓根螺钉内固定术单独或联合后路减压植骨均可显著改善患者的脊髓神经功能,且后路减压植骨联合椎弓根螺钉内固定术的改善效果更好,与刘明等[13]的研究结果一致。原因可能为,本研究在C臂X线机透视下,可更清楚了解脊柱损伤的程度及位置,同时通过皮肤小切口操作,无须对椎旁肌进行大面积的剥离和持续牵拉,可有效避免对椎旁肌及其神经能或者关节的损害。
既往脊柱骨折患者采取手术治疗时,由于手术切口较大,伤口部位长时间暴露,且术中触及伤椎及其上下椎体的软组织,出血量多,易增加感染等并发症的发生风险,不利于术后恢复[14-15]。本研究结果显示,观察组与对照组患者的并发症总发生率比较差异无统计学意义;说明,与椎弓根螺钉内固定术比较,椎弓根螺钉内固定术联合后路减压植骨并没有增加并发症的发生,具有较高的安全性。
4 结论
与椎弓根螺钉内固定术比较,后路减压植骨联合椎弓根螺钉内固定术治疗脊柱骨折可显著减少患者术中出血量,缩短住院时间和伤口愈合时间,更有效促进脊柱骨折患者椎体脊柱侧弯及生理高度的恢复,改善患者脊髓神经功能,值得临床推广应用。

