老年糖尿病肾病血液透析患者低血糖发生风险预测模型的构建及验证
首婷婷 王 楠 祝紫薇
近年来,随着我国经济水平的不断提升,人们的生活质量得到明显改善,生活习惯、饮食结构发生改变,增加了糖尿病的发病率。2019年国际糖尿病联盟数据显示,全球约有10亿糖尿病患者,据估计,到2030年糖尿病患病人数将增加25%;我国糖尿病约1.16亿人,位居全球首位[1]。糖尿病肾病(DN)发病机制复杂,临床治疗周期较长,对患者的生命安全、生活质量均造成明显影响,且随着病情的发展最终发展为终末期肾病。血液透析是终末期肾病患者的治疗方式之一,但可导致糖尿病患者血糖水平波动,增加低血糖发生的风险,加剧患者并发心脑血管疾病的风险、延长住院时间、增加医疗费用[2]。研究显示,糖尿病行血液透析治疗的住院患者中约51%发生低血糖[3]。本研究构建老年DN血液透析患者低血糖发生风险预测模型,为尽早识别高危患者,采取预防性护理措施提供参考依据,现报告如下。
1 资料与方法
1.1 一般资料
选取2021年1月-12月我院行血液透析治疗的108例老年DN患者为研究对象。纳入标准:(1)符合美国糖尿病协会(ADA)2018年制定的DN相关诊断标准[4];(2)年龄≥60岁;(3)符合血液透析的指征;(4)患者知情研究,并自愿参与。排除标准:(1)合并心、肝、肺、肾等重要脏器严重功能障碍;(2)近期存在急性、慢性感染或并发糖尿病酮症酸中毒;(3)长期或近期使用影响血糖的药物。
1.2 方法
1.2.1资料收集 采用自制的调查问卷,由经培训合格的血透中心2名护士负责收集资料。(1)一般人口学资料:包括性别、年龄、体质量指数(BMI)、文化程度。(2)疾病相关资料:包括DN病程、糖尿病病程、口服降糖药、自我管理能力、主要生化指标(总胆固醇、三酰甘油、血肌酐、糖化血红蛋白、空腹血糖、胰岛素抵抗指数、24h尿微量白蛋白、血糖变异系数。(3)血糖水平监测及低血糖判断:详细记录透析1、2、3、4h患者血糖变化及低血糖发生情况,其中低血糖判定标准[5]为血糖<3.9mmol/L。记录患者1个月血糖值,并计算平均值、血糖变异系数(血糖标准差与血糖平均值的比值)。根据患者在1个月透析过程中是否发生低血糖分为低血糖组和非低血糖组。(4)自我管理能力[6]:采用DN患者自我管理行为量表进行评价,该量表包括血糖监测、药物治疗、运动管理、并发症监测、饮食管理、危险因素管理6个维度,共42个条目。采用Likert 4级评分法,总分30~120分,分值越高表明患者自我管理能力越好。
1.2.2风险预测模型构建及效果评价 根据多因素Logistic回归分析结果构建风险预测模型,采用Hosmer-Lemeshow拟合优度检验评价预测模型的拟合效果;以受试者工作特征曲线(ROC)对模型预测效能进行评价。
1.3 统计学方法

2 结果
2.1 老年DN患者血液透析过程中低血糖发生情况
108例患者血液透析过程中共检测血糖1276次, 53例发生低血糖,发生率为49.07%,其中29例发生1次,24例发生次数≥2次。
2.2 老年DN患者血液透析过程中低血糖发生影响因素的单因素分析,表1
表1 老年DN患者血液透析过程中低血糖发生影响因素的单因素分析
单因素分析结果显示,两组BMI、DN病程、血糖变异系数、口服降糖药、自我管理能力、文化程度、空腹血糖比较差异有统计学意义(P<0.05)。
2.3 老年DN患者血液透析过程中低血糖发生影响因素的多因素Logistic回归分析,表2
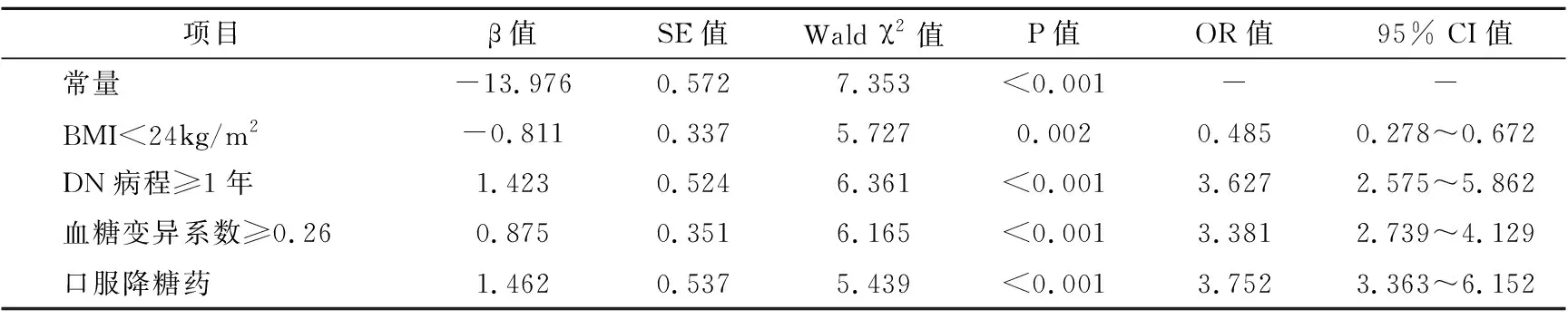
表2 老年DN患者血透过程中发生低血糖影响因素的多因素Logistic回归分析
以发生低血糖为因变量,以单因素分析中具有统计学意义的变量为自变量,进行多因素Logistic回归分析,结果显示,BMI<24kg/m2、DN病程≥1年、血糖变异系数≥0.26、口服降糖药是老年DN患者血液透析过程中低血糖发生的影响因素(P<0.05)。
2.4 老年DN血液透析患者低血糖发生风险预测模型的构建
根据多因素Logistic回归分析结果构建风险预测模型:Logit(P)=-13.976-BMI<24kg/m2×0.811+DN病程≥1年×1.423+血糖变异系数≥0.26×0.875+口服降糖药×1.462。
2.5 老年DN血液透析患者低血糖发生风险预测模型预测效果检验,图1

图1 老年DN血液透析患者低血糖发生风险预测模型的ROC曲线
Hosmer-Lemeshow拟合优度检验结果显示,模型对数据的拟合效果较好(χ2=7.327,P=0.672);ROC曲线下面积为0.813(95% CI:0.652~0.931,P<0.001),灵敏度为87.1%,特异度为81.8%,模型预测效能较好。选择2022年1月~12月我院行血液透析治疗的112例老年DN患者为验证对象,61例发生低血糖,模型预测为55例;未发生低血糖51例,模型预测为57例,模型预测准确率为76.88%。
3 讨论
DN患者血液透析的高血糖、低血糖状态与死亡率密切相关[7]。DN患者在血液透析的过程中,受胰岛素分解代谢速度下降的影响,食物、营养物质的吸收、摄取减少,增加低血糖发生风险。调查数据显示,DN患者血液透析时约有34.4%~57.0%发生低血糖,其中无症状低血糖发生率达14%~17.8%[8]。本研究结果显示,老年DN患者行血液透析治疗的1个月内,108例患者中53例发生低血糖,发生率为49.07%,略高于陈丽等[9]研究显示的48.33%,低于张章盛等[10]研究显示的51.56%。葡萄糖是一种小分子物质,在血液透析过程中极易丢失;此外,血液透析不能滤除胰岛素,其主要依赖肾脏排出体外,患者因肾脏功能较差,导致胰岛素蓄积于体内,进一步导致糖分减少,增加低血糖的发生风险。李丽双等[11]研究显示,年龄60岁以上的老年DN患者血液透析过程中发生低血糖的风险是年龄不足60岁患者的1.152倍。随着年龄的增长,患者血糖调节能力减弱,血糖水平下降时降低交感神经兴奋状态,影响患者升血糖激素的分泌,增加低血糖的发生风险。因此,老年DN患者血液透析过程中应加强针对性护理,适时选择含糖渗透液,降低低血糖发生率。
本研究多因素Logistic回归分析结果显示,BMI<24kg/m2、DN病程≥1年、血糖变异系数≥0.26、口服降糖药是老年DN患者血液透析过程中低血糖发生的影响因素(P<0.05)。(1)BMI<24kg/m2:研究显示,糖尿病患者在血液透析过程中发生低血糖次数≥2次,其BMI明显低于仅发生1次的患者或未发生者[12]。BMI较低可引起胰岛素调节能力的降低,干扰血糖波动的敏感性,患者易出现无症状低血糖;BMI较高的患者对低血糖反应的阈值较大,血糖波动不敏感,发生低血糖的风险较低,即使出现低血糖反应,患者的症状也较轻。(2)DN病程≥1年:DN是糖尿病的并发症之一,病情若持续进展未得到有效控制,患者肾功能可进行性受损,严重者导致死亡。DN病程反映患者病情的严重程度,是评价预后的重要因素。DN病程长的患者肾上腺素反应缺陷的风险增大,增加无症状低血糖的发生率。(3)血糖变异系数≥0.26:血糖变异系数是临床衡量患者血糖波动的常用指标,数值越大表明血糖波动幅度越大,若血糖控制不佳,明显增加患者高血糖、低血糖发生风险。(4)口服降糖药:口服降糖药是临床常用降糖治疗方案,主要目标为提高患者长期血糖达标率。葡萄糖由于分子量较小的特点使其能够自由穿过透析器膜,引起机体葡萄糖以较快速度流失。血液透析过程中,若患者的血糖水平较透析液的葡萄糖浓度低,透析液中葡萄糖将迅速进入血液循环,与口服降糖药协同作用,增加低血糖发生风险。
近年来,关于老年DN患者血液透析低血糖发生的研究较多,但较少关于风险预测模型构建的研究,因此构建老年DN血液透析患者低血糖发生风险预测模型具有重要的临床价值。将风险预测模型应用于糖尿病患者的临床护理管理,有利于早期识别低血糖高危人群,采取及时的干预措施,为患者更好管理血糖、降低血糖波动提供依据,同时也为医护人员提供较为高效的低血糖发生风险筛查工具。左丹等[13]以2型糖尿病住院患者为研究对象,通过多因素Logistic回归模型筛选影响因素,构建包括BMI、住院时间、糖尿病病程、三酰甘油、周围血管病变、糖化血红蛋白在内的预测模型。本研究根据多因素Logistic回归分析结果,构建老年DN血液透析患者低血糖发生风险预测模型,并进行效果验证,Hosmer-lemeshow拟合优度检验结果显示,χ2=7.327,P=0.672;ROC曲线下面积为0.813(95%CI:0.652~0.931,P<0.001),灵敏度为87.1%,特异度为81.8%,模型预测准确率为76.88%,提示模型具有较好的预测价值。
综上所述,本研究构建的老年DN血液透析患者低血糖发生风险预测模型具有较好的一致性,是临床能否尽早采取防护措施的重要指导工具之一,该预测模型的构建有利于临床医护人员尽早识别、精准评估患者发生低血糖的风险。

