经皮冠状动脉介入治疗冠状动脉慢性完全闭塞病变面临的思考与挑战
田晋帆 邢浩然 张丽君 任燕龙 宋现涛
冠状动脉慢性完全闭塞(CTO)病变定义为3个月以上的冠状动脉闭塞,冠状动脉造影CTO病变检出率为15%~30%,CTO病变开通成功率为55%~80%。CTO病变开通目的:降低死亡率,改善心功能,提高生活质量。目前开通CTO病变的方法分为:(1)导丝升级;(2)正向导丝再进入;(3)逆向导丝再进入。目前临床随机对照试验(RCT)对于成功开通CTO病变后的预后结论尚不一致[1-3]。高质量的CTO病变开通可能带来更好的临床预后,反之,非高质量的CTO病变开通不仅可能增加围术期并发症,并且远期主要不良心血管事件(MACE)发生率高于CTO病变开通失败。本团队前期报道了尽管开通CTO病变仍可能存在心功能下降的病例[4]。因此,CTO病变的介入治疗策略选择需要明确以下问题:(1)适应证的把握;(2)如何高质量地开通CTO病变;(3)以及如何优化手术策略。本文就上述关键问题进行综述。
1 CTO病变开通适应人群把握
高质量开通CTO病变的前提是严格把握适应证, 5项著名的RCT研究结论不一致[1-2,5-7],可能的原因在于对CTO病变患者的非选择性纳入。2018年欧洲心脏病学会(ESC)心肌血运重建指南推荐,在药物治疗后仍有顽固性心绞痛或证明有大面积心肌缺血与阻塞血管相关症状时,应行冠状动脉慢性完全闭塞-经皮冠状动脉介入治疗(CTO-PCI)(Ⅱa/B)[8]。同年中国CTO病变介入治疗推荐路径建议,当患者出现与闭塞血管相关的心肌缺血、心功能不全症状时,应考虑再血管化治疗[9]。如患者无相应症状,建议行无创性检查,对于无存活心肌证据或支配心肌范围较小的CTO病变,可优化药物治疗。对比临床指南推荐,CTO病变相关RCT多以心绞痛症状入院,并没有根据是否存在存活心肌加以区分,适应证较为宽松和模糊,稀释了CTO-PCI的临床获益。鉴于此,CTO-PCI适应证应强调推荐使用运动平板试验、静息/负荷超声心动图、静息/负荷心脏核素、静息/负荷心脏磁共振(CMR)等客观检查,严把CTO病变介入干预适应证,筛选能够从开通闭塞血管获益的患者是优化CTO病变治疗的第一步。
1.1 “越多的存活”心肌意味着预后越好
CTO病变供血区包含完全存活、部分存活以及没有存活的心肌。“冬眠心肌”是指在慢性缺血状态下,心肌收缩功能障碍,但是心肌细胞存活,当缺血改善“冬眠心肌”可以部分或完全恢复受累心肌的收缩功能,而坏死心肌即使恢复血流也不能恢复功能。临床研究及实践显示,存活心肌越多的患者可能从CTO病变开通中获益。
目前评价心肌存活的方法包括CMR与正电子发射计算机断层显像(PET)。栗佳男等[10]的研究发现,PET与CMR在心肌存活方面具有良好的一致性 。纵观目前的RCT,CMR的钆延迟强化(LGE)成为评价心肌梗死的“金标准”[11]。其中采用半定量的节段LGE透壁程度,或者定量的LGE心肌质量占心肌总质量的百分比衡量心肌存活情况。一些研究以节段LGE透壁程度50%作为评价心肌存活的标准,节段LGE透壁程度小于50%的CTO病变容易获益于CTO病变开通[12]。 Zhang等[13]的定量评价研究显示,LGE心肌质量占心肌总质量的百分比小于10%,CTO病变开通可以提升左心室射血分数(LVEF)。管浩等[14]的研究发现,对于LVEF≤50%的患者,与室壁运动正常组相比,室壁运动减低组5年MACE有增加的趋势。因此,CTO病变术前心肌存活评价对于开通后预后的评价尤为重要。
能否通过冠状动脉造影显示的侧支循环评价心肌存活也一直是临床关注的热点。侧支循环与心肌存活的关系尚无定论[15-17]。因此,推测不能仅通过冠状动脉造影显示的侧支循环评价心肌存活情况以及缺血。Allahwala 等[18]也指出,良好的侧支循环并没有降低患者的MACE发生率,仅提高了CTO病变开通成功率。
1.2 低LVEF患者获益于CTO病变开通
管浩等[19]的研究显示,对于LVEF≤50%的患者,CTO病变开通失败组院内主要不良心脑血管事件明显高于CTO病变开通成功组及部分开通组。对于基线LVEF<50%的患者,开通CTO病变后LVEF显著提升[治疗后 vs.治疗前:(48.39±13.75)%vs.(38.17±8.34)%,P=0.001][20]。Megaly 等[21]对12项研究(包含506例患者)进行系统性综述,分析显示,对于LVEF<45%的患者,开通CTO病变后LVEF将提升5.5%,尽管5.5%的提示幅度仍然较小,但对于心力衰竭患者可以减少死亡率。张丽君等[22]的研究显示,大部分CTO病变患者早期LVEF正常,心肌应变的变化早于LVEF变化,因此短期内不能观察到CTO病变开通在减少心血管死亡的获益;而随着时间延长,心肌应变受损一定程度会带来LVEF下降,此时会显示出开通CTO病变的获益。这也解释了Park等[23]的研究结果,PCI未减少CTO病变患者3年内心原性死亡,但减少了3~10年的心血管死亡。
1.3 缺血心肌获益于CTO病变开通
目前评价CTO病变供血区心肌缺血的无创评价的方法包括CMR、单光子发射计算机断层显像(SPECT)。目前研究显示,CTO病变开通后罪犯血管供血区的缺血负荷明显改善[24-25]。另外,OPENCTO研究提示,对于心绞痛症状的患者,在CTO病变开通后症状得到明显改善,表明对于CTO病变患者,基线心肌缺血的充分评估有助于指导治疗以及评价预后[26]。Abdelaty等[27]提出,缺血但存活心肌可能获益于CTO病变的血运重建治疗。
综上所述,CTO病变供血区缺血负荷较重、有较多存活心肌伴有LVEF明显减低的患者可能从血运重建中有明显获益。
2 高质量开通CTO病变血管
中国医学科学院阜外医院Guan 等[28]于2021年发表的一项纳入2 659例CTO病变患者的回顾性研究将高质量开通定义为闭塞血管及其分支恢复TIMI 3级血流;不理想开通的CTO病变定义为存在重要的分支闭塞、闭塞血管血流未恢复到TIMI 3级、开通后的血管中仍然存在残余大于30%的病变(图1)。该研究提示,CTO病变不理想开通组的住院费用显著高于理想开通组和开通失败组;且进一步的数据分析显示,CTO病变不理想开通组远期风险的增加主要来自于主要分支闭塞,这类患者远期MACE风险更高。因此,该研究证实了高质量开通CTO病变对于提高患者预后的重要性。
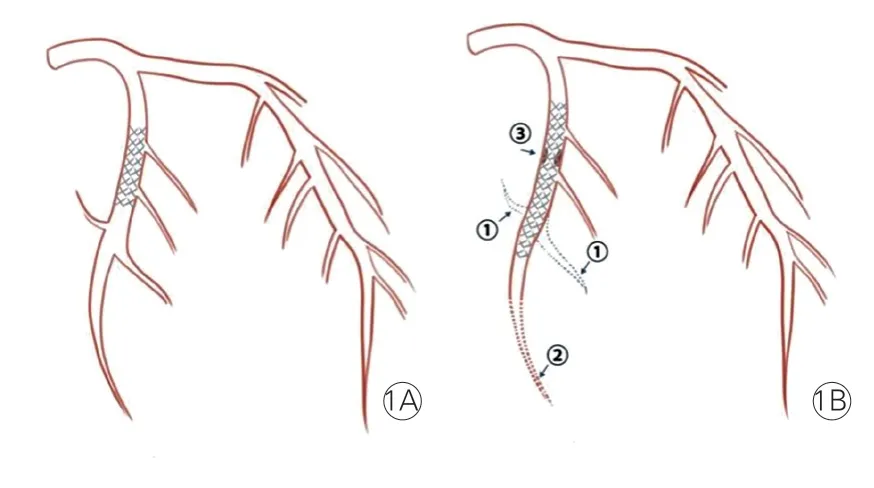
图1 慢性完全闭塞病变患者理想开通(1A) 和不理想开通(1B) 示意图
冠状动脉CT血管造影(CCTA)作为一种无创的影像检查手段,可以从诊断、PCI难度评估以及策略的规划多方面对CTO病变进行评估,比如闭塞节段的长度、走形、侧支循环以及钙化程度。影响手术策略和成功率的解剖要素包括:(1)近端纤维帽形态;(2)闭塞段的长度、走形和成份(特别是钙化);(3)远端血管特征;(4)侧支循环。术前CCTA检查与双侧冠状动脉造影相结合,对于清晰评估CTO病变解剖结构以及制定手术策略非常必要。与基于诊断性冠状动脉造影的J-CTO评分相比,基于CCTA的CTA评分在预测30 min导丝通过以及最终介入治疗成功终点方面均表现出更高的预测价值[29]。在CT-RECTOR研究以及KCCT研究中,CCTA图像中的纤维帽形态、病变长度以及钙化显示出了与诊断性冠状动脉造影相比更高的预测价值[30-31]。应用CCTA定量分析技术,研究发现,CTO病变随着闭塞时间增加,闭塞段非钙化斑块密度增加[32]。Xing等[33]对CTO病变的定量分析结果提示,CTO病变的高密度非钙化斑块成分增加与介入治疗难度增加相关,低密度斑块成分增加提示更高的30 min导丝通过成功率。Wang等[34]、Zhang等[35]报道,增加CTO-CCTA定量分析结果作为危险因素,可以提升目前基于CCTA的CTO-PCI风险预测模型的预测价值。
术中善用多种CTO病变技术及专用器械,灵活转换开通策略才能实现高质量CTO病变开通。正向导丝开通(AW)、正向夹层再入真腔(ADR)、逆向导丝开通(RW)、逆向夹层再入真腔(RDR)技术是开通CTO病变的四大常用技术。完善常用CTO病变介入技术,由熟练的医师和专家团队搭档配合,避免在同一种技术投入过多时间,对于减少并发症、辐射暴露和对比剂使用非常重要。同时善用专用CTO病变器械也可以帮助高质量的开通CTO病变血管,包括且不限于:常规应用微导管用于支持导丝交换或显影(Tip injection或Carlinio技术等);器械正向夹层再入真腔技术;常规使用血管内超声(IVUS)检查CTO病变血管近端形态、闭塞段血管成分,验证导丝轨迹在斑块内还是内膜下,根据实时所见修正策略等等。
3 内膜下路径另辟蹊径
随着技术及器械发展,斑块内导丝通过不是唯一选择,内膜下路径为CTO病变的开通另辟蹊径,但是内膜下路径主要的安全性及远期预后一直是争论的热点。
Consistent-CTO研究显示,尽管内膜下通过组与斑块内通过组心肌梗死、死亡等硬终点事件无显著差异,内膜下通过组MACE发生率有增加的趋势,归因于内膜下通过组CTO病变更为复杂,靶血管血运重建率相对较高[36]。因此,内膜下路径在CTO病变开通中占据非常重要的地位。临床专家也指出,出于手术安全考虑,内膜下路径不是手术禁区,但是避免过长的内膜下路径,提高内膜下通过后TIMI血流是提升预后的关键。
4 CTO病变开通少置入、延迟置入以及内膜下斑块修饰
CTO病变段多涉及负性重构、弥漫病变和钙化病变。因此建议在血管开通后使用腔内影像评估血管情况,指导支架落脚点、避免支架贴壁不良、膨胀不良、边缘夹层未覆盖等情况,以优化支架置入效果。CTO病变远端中度狭窄的弥漫病变常常不需要治疗,血管开通后经过一段时间的有效灌注血管直径通常会扩大[37],或可在闭塞段开通后减少支架置入。
在传统的技术无法实现即刻理想开通时,手术终止前,应用球囊通过CTO病变体部进行修饰,称为内膜下斑块修饰技术,选择球囊的直径与血管直径比例为0.75:1或1:1;球囊扩张范围至少超过闭塞段50%;并于30~90 d内复查冠状动脉造影。OPEN-CTO亚组研究发现,内膜下斑块修饰技术不增加院内总MACE、心肌梗死、脑卒中、冠状动脉穿孔不良事件,术后1个月的心绞痛发生情况明显改善[38]。国内研究提示,内膜下斑块修饰技术后,再次开通成功率提高[39]。因此,当手术决定转为失败模式后,内膜下斑块修饰技术可以成为一项替代性的策略选择,其关键在于延迟支架置入。延迟后夹层愈合、血肿吸收将减少后续支架置入数量,保留更多分支。
此外,一项前瞻性入组单臂设计的研究纳入92例成功开通CTO病变球囊扩张后TIMI 3级血流的患者,其中84例使用药物球囊扩张修饰闭塞段并接受临床随访,67例完成随访6个月时冠状动脉造影检查。中位随访时间为720 d(四分位间距:406~1 268 d),结果提示,如果球囊预扩张CTO病变获得TIMI3级血流,药物球囊扩张治疗CTO病变可能是安全有效的,能够延迟支架置入 ,需大样本的前瞻性研究证实[40]。
5 总结与展望
综上所述,CTO-PCI目前面临问题聚焦于以下几方面内容:(1)CTO病变患者精准评估:明确能从高质量CTO-PCI开通技术中获益的人群;明确仅需优化药物治疗的CTO病变人群;(2)不断优化手术策略并充分进行腔内影像学评估;(3)CTO-PCI血管开通恢复前向血流后是否一定置入支架,是否可以延迟置入支架;可否行药物球囊扩张;可否介入无置入,以及如何做到介入少置入。
利益冲突:所有作者均声明不存在利益冲突

