BNP、PCT水平对老年社区获得性肺炎合并心力衰竭患者病情及近期预后的影响
吴月红 鞠阳 边缓缓 柴晓燕 刘晓宁 王亚静 李花叶
社区获得性肺炎(community acquired pneumonia,CAP)和心力衰竭(heart failure)疾病是2个主要的公共卫生问题,在老年人群中发病率极高,并且是导致老年人死亡的重要原因。相关研究已经阐明了CAP和心力衰竭之间的相互作用[1]。心力衰竭在老年社区获得性肺炎患者中非常普遍。有研究发现,CAP发作后心力衰竭发生率增加[1]。同时与没有合并症的健康成年人相比,患有慢性心脏和肺部疾病的非免疫功能低下的成年人患肺炎的风险显着增加。而且与仅患有CAP患者相比,CAP合并心力衰竭的患者预后较差[2]。尽管新的药物和先进诊疗仪器的迅速发展,老年CAP患者仍然可能出现严重的并发症,甚至死亡。与此同时,尽管对心力衰竭发病机制的病理生理学以及临床治疗方案方面取得了重大进展,但此类患者死亡率仍然很高。不仅再住院率高,死亡率也很高。超过 60% 的心力衰竭患者出院后再次住院的原因并非心血管事件的发生,绝大多数是因为感染[3]。因此,而当老年CAP患者同时患有心力衰竭时,及时准确的诊断和评估以及有用的生物标志物对于降低此类患者的死亡率至关重要。临床上用于评价CAP病情与预后因素的指标有很多[4-20],包括肺炎严重程度指数(PSI)、血清学指标降钙素(PCT)、C-反应蛋白(CRP)等,近来有研究发现NT-proBNP同样可以预测CAP病情及预后。但是对老年心力衰竭患者合并CAP预后因素及病情判断指标应用的研究相对较少。本研究通过评估CAP合并心力衰竭的老年患者(≥65岁)的NT-proBNP、PCT水平和预后之间的关系,阐述BNP、PCT在此类患者的临床应用价值,为临床医师制定合理的治疗策略提供依据。
1 资料与方法
1.1 一般资料 收集我院符合入选标准的2017 年10月至2019年10月收治的216例年龄>65岁老年CAP合并心衰患者资料,以30 d内死亡或出院为终点事件,分为治愈组、死亡组。其中治愈组184例,男112例,女72例;年龄65~93岁,平均年龄(72.2±5.3)岁;住院时间7~30 d,平均住院时间(15.1±4.5) d。死亡组32例,男20例,女12例;年龄66~95岁,平均年龄(74±6.5)岁;住院时间4~30 d,平均住院(10±8.1)d。见表1。
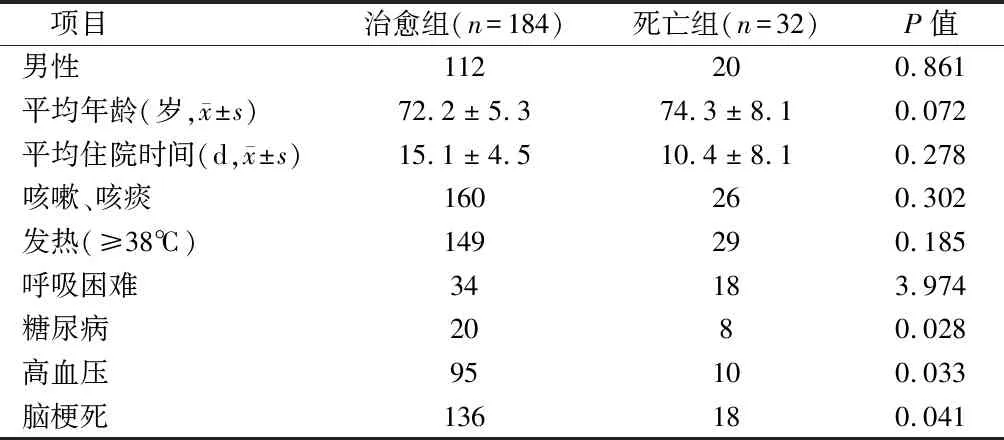
表1 2组基线资料比较 例
1.2 入选与排除标准
1.2.1 入选标准:①年龄≥65岁;②符合中国心力衰竭诊断和治疗指南[20]、中国成人CAP诊断和治疗指南(2016年版)[21]诊断标准;③病历资料完整。
1.2.2 排除标准:①未能取得足够的临床资料的患者;②观察期内因其他原因死亡或未能完成随访的患者;③合并医院获得性肺炎等疾病者;④免疫缺陷疾病或恶性肿瘤者;⑤住院<4 d,>30 d患者。
1.2.3 出院标准: ①患者诊断明确,经有效治疗后病情明显好转,体温正常超过24 h;②心率≤100次/min;③呼吸频率≤24次/min;④收缩压≥90 mm Hg;⑤指尖动脉氧饱和度≥90%(或者动脉血氧分压≥60 mm Hg,吸空气条件下),可以转为口服药物治疗,无需要进一步处理的并发症,无精神障碍等情况下,可以考虑出院[21];⑥心功能均等于或好于 NYHAⅢ级,胸片及心脏彩超明显好转。本研究符合医学伦理学标准。
1.3 方法 根据患者病情,为所有患者使用抗生素、利尿剂、强心剂等药物对症支持治疗,测定入院当天,NT-proBNP、PCT及CRP水平;记录患者入院时心脏超声结果;计算PSI值。主要仪器及设备为:均为入院后抽取空腹静脉血,CRP测定应用免疫透射比浊法(试剂盒为法国Orion公司生产);而PCT采用免疫发光法试剂(为德国BRAHMS公司的PCT全定量检测试剂盒);NT-proBNP采用ELISA法测定(采用美国睿捷Nano-checker710快速定量免疫检测系统测定)。
1.4 观察指标 心脏超声检查记录心功能指标左心室射血分数(LVEF)、左心室舒张末期内径(LVEDD)及左心室收缩末内径(LVESD)(日本岛津公司SDU-1200彩色超声诊断仪)。

2 结果
2.1 实验室检查指标比较 治愈组BNP、PCT及CRP水平、PSI评分明显低于死亡组(P<0.05)。与治愈组比较,死亡组LVEF较治愈组明显降低(P<0.05);而LVEDD及 LVESD较治愈组明显增高(P<0.05)。见表2。

表2 死亡组和治愈组相关实验室检查指标比较
2.2 NT-proBNP、PCT等因素对老年CAP合并心力衰竭患者预后的诊断价值 PSI评分、CRP水平ROC曲线面积为0.934、0.963(P<0.05),NT-proBNP、PCT、年龄、咳嗽咳痰、发热、呼吸困难、糖尿病、高血压、脑梗死ROC面积为0.468、0.473、0.543、0.578、0.531、0.501、0.512、0.540、0.521(P>0.05)。见图1,表3。
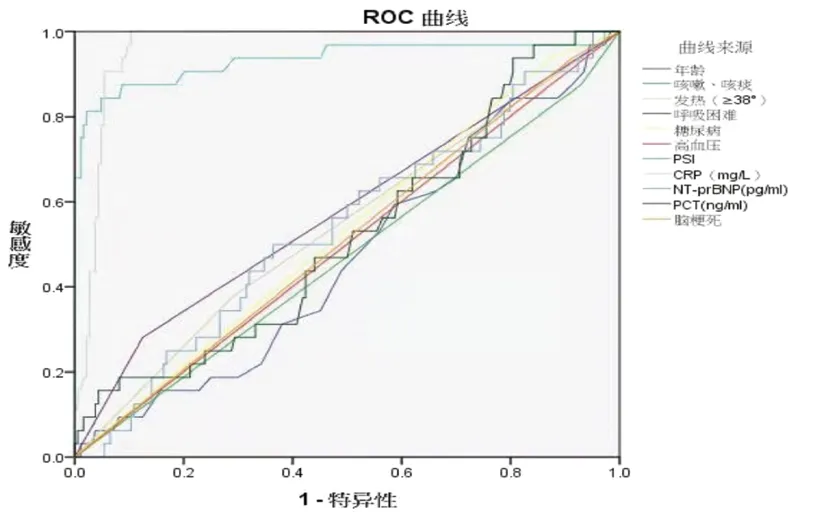
图1 NT-proBNP、PCT等因素对老年CAP合并HF患者预后的ROC曲线

表3 NT-proBNP、PCT等因素对老年CAP合并HF患者预后的诊断价值
2.3 单因素方差分析 治愈组PSI评分、CRP与死亡组存在差异(P<0.05),NT-proBNP、PCT水平无差异(P>0.05)。年龄、咳嗽咳痰、发热、呼吸困难、糖尿病、高血压、脑梗死的因素2组间无差异(P>0.05)。见表4。

表4 NT-proBNP、PCT等因素对老年CAP合并HF患者预后的单因素方差分析结果
3 讨论
CAP是老年人群发病率较高的一种感染性疾病,在>65岁人群中的发病率超过了5%[4]。同时有研究发现,CAP患者伴发心力衰竭率高达24%[5]。因此及时、准确得判断老年CAP伴发心力衰竭患者病情的严重程度指导临床治疗是非常重要的,这可能会影响到患者的预后、住院时间。
临床上PSI与患者的死亡率密切相关[6],已广泛用于评估CAP的严重程度。在我们的研究中同样发现,PSI可以有效的预测老年CAP合并HF患者的病情及近期预后。但是,PSI的计算相对复杂,容易造成人为误差。相关研究表明,随着年龄增长PSI会低估老年人CAP的疾病程度[7]。因此,能够使临床医师可以快速、简便评估CAP患者病情危险程度的血清学指标检测成为研究热点。
本研究中我们回顾分析心力衰竭合并CAP老年患者入院时的血清NT-proBNP、PCT水平,通过分析两种指标在治愈组和死亡组患者入院时血清表达水平,探讨了血清NT-proBNP、PCT对老年心力衰竭患者合并CAP的病情评估的作用。我们发现:与治愈组比较,死亡组LVEF显著降低(P<0.05);PSI评分、LVEDD、LVESD则明显增高(P<0.05)。尽管治愈组血清BNP、PCT及CRP水平明显低于死亡组(P<0.05),但通过受试者工作特征(ROC)曲线,我们发现PSI评分以及CRP水平可以作为评判老年CAP合并心力衰竭患者病情及近期预后的重要因素,而不是NT-proBNP、PCT水平。单因素方差分析治愈组PSI评分、CRP与死亡组存在差异(P<0.05),NT-proBNP、PCT水平无差异(P>0.05)。
尽管治愈组血清NT-proBNP、PCT及CRP水平明显低于死亡组(P<0.05),但通过受试者工作特征(ROC)曲线,我们发现PSI评分以及CRP水平可以作为评判老年CAP合并心力衰竭患者病情及近期预后的重要因素,而不是NT-proBNP、PCT水平。单因素方差分析治愈组PSI评分、CRP与死亡组存在差异(P<0.05),NT-proBNP、PCT水平无差异(P<0.05)。
这与目前的一些研究不一致,有研究认为PCT是老年CAP患者诊断和预后因素的临床意义是一个重要指标,PCT可以为CAP患者的诊断及预后评估提供重要价值[8]。PCT是降钙素激素的活性前体,属于遗传CALC-1家族[9]。与其他炎性生物标记物相比,PCT被认为对细菌感染更具特异性。在CAP症状发作后的最初48 h内,CAP患者的血清PCT表达水平迅速上升[10]。还有研究者认为PCT还可用作预后生物标志物,在入院时血清PCT的水平偏高意味着CAP患者有可能需进入ICU治疗,而且短期死亡率较高[11]。此外,开始治疗后72 h内PCT水平持续升高意味着治疗失败,会增加患者死亡率,而PCT表达水平降低可以改善预后,转入ICU治疗、进行有创机械通气的风险较低,同时死亡风险也低[12]。但也有研究得到了和我们相同的结论,Karakioulaki 等[13]认为PCT 对肺炎的诊断似乎不太可靠,造成这种差异的原因可能是肺炎患者已经出现全身炎性反应综合征、多器官功能衰竭和/(或)既往感染,所有这些情况都会提高PCT水平。还有研究者认为PCT对于老年患者CAP治疗的指导作用相对较差,可能与高龄、免疫功能下降有关,这种现象通常称为免疫衰老[14]。免疫衰老的特征通常是慢性,低度,全身性炎症以及对免疫激发的反应受损[14]。在老年患者中,长期暴露于多种抗原的复杂免疫系统重排可能会促进亚临床炎症状态,即炎性反应,这可能会导致对抗原的响应而导致PCT释放受损,但目前尚不清楚老年人中发炎的增加和实质细胞功能储备的下降如何影响PCT的释放[15]。此外,肺炎可以导致不同的细胞因子激活,因此,与年轻的肺炎患者相比,老年肺炎患者的PCT升高可能较差[15]。在年轻和老年患者中,随着肺炎严重程度的增加,PCT水平(而非CRP水平)显着增加,尽管在严重程度相同的情况下,老年患者的增加程度往往较小[16]。
目前有研究认为CAP患者血清NT-proBNP对于病情的预后有一定的预测价值,能够在一定程度上反映CAP严重程度[17]。Akpnar 等[18]研究人员发现:NT-proBNP水平似乎是CAP住院患者入住ICU和30 d死亡率的良好预测指标,其死亡率预测值与 PSI 相当,优于CURB-65 评分。因此我们同时在研究中同时将NT-proBNP作为联合指标,予以分析。同样未能发现该指标入院时的水平能够对患者的病情以及预后起到指导作用。这与刘晓等[19]的研究结果相一致,他们同样认为NT-proBNP对于肺炎患者BNP预后预测价值有限。
氨基末端脑钠肽前体(N-terminal pro-B type natriuretic peptide,NT-proBNP),具有强大的血管舒张和降压作用,可拮抗肾素-血管紧张素-醛固酮系统(RAAS)和交感神经系统的活性[17]。NT-proBNP在调节体液体积,血管压力和电解质平衡中起重要作用,是心脏衰竭的诊断的可靠指标,此外目前的研究表明,除了心力衰竭,冠心病或高血压心脏病患者外,NT-proBNP水平升高还可以准确预测CAP患者的死亡[20]。NT-proBNP水平仍可能表明CAP的严重程度,明显优于CRP和WBC,具有高度特异性和敏感性,可为CAP的评估和治疗提供重要信息[21]。在一项前瞻性研究中研究者认为肺炎的严重程度可以通过NT-proBNP水平来进行评估,CAP患者血清NT-proBNP水平升高主要是由肺循环系统中的炎性反应和局部缺氧引起的,反映了炎性反应的严重程度以及肺炎的严重程度、组织缺氧程度[21]。还有研究报告了NT-proBNP在急诊科CAP患者中的应用情况,这项研究的目的是根据急诊室CAP患者的临床症状、实验室测量和胸部X线检查结果探讨了NT-proBNP在CAP危险分层中的作用[17]。研究者发现NT-proBNP可用于准确预测CAP患者的死亡,而且显著优于普通感染指标(如CRP、WBC)[17]。
我们推测未能发现血清NT-proBNP对CAP合并HF老年患者的病情及预后产生影响,可能与我们选择的患者同时都存在心衰病情有关。于此同时,我们发现入院时患者的血清CRP水平比NT-proBNP、PCT对病情及预后的判断更有价值。CRP是人类先天免疫系统的多功能分子,是一种环状五聚体蛋白,由5个相同的非共价连接亚基组成。每个亚基都有一个内部二硫键,每个亚基的分子量约为 23 kDa[22]。目前已有大量研究证实CRP对CAP患者的病情严重程度及预后具有预测价值,具有较高的灵敏度和特异性,廖明喻等[23]发现PSI评分联合血清CRP可以更好地预测CAP患者的病情发展,与我们的研究结果相一致。
我们目前的研究存在很大的局限性:(1)这是一项基于本医院入院患者的回顾性研究,是一项单中心小样本研究,患者人群相对单一,下一步工作需要进行大样本的前瞻性队列研究。(2)我们只做了ROC及单因素方差分析,发现与PSI评分以及血清CRP等其他生物标志物相比,未发现入院时的血清NT-proBNP、PCT水平对病情的评估、预后的预测具有很大价值,可能与我们未进行连续监测有关。(3)收集更多相关数据,以期获得更加准确的数据为临床工作提供参考。帮助临床医师准确评估心衰伴CAP患者的病情严重程度,及早识别高危患者有助于降低死亡率。
综上所述,本研究主要通过回顾性研究,分析了血清NT-proBNP、PCT水平与CAP合并心力衰竭老患者病情严重程度及预后的相关性。我们未能发现入院时血清NT-proBNP、PCT水平可作为评估CAP合并HF老患者病情和预后的生物标志物。

