电针联合全身振动训练对中度膝骨关节炎患者本体感觉及运动功能的影响
陈 丹,祁 芳,朱 琳,李 硕,李 亚,许 明*,张 泓*
1.湖南中医药大学,湖南 长沙 410208;2.中南大学湘雅医院,湖南 长沙 410008;3.湖南中医药大学湘杏学院湘阴校区,湖南 岳阳 414615;4.长沙市中心医院,湖南 长沙 410004
膝骨关节炎(knee osteoarthritis, KOA)是临床常见的退行性关节病变,以关节疼痛、僵硬、肿胀为主要症状,继而引起活动受限及运动能力下降[1]。 本体感觉直接参与维持膝关节稳定、调控运动协调和保持正常步态,而50%以上KOA 患者中后期会出现不同程度的本体感觉减退,导致运动功能下降,且此方面的治疗并未得到重视,极大阻碍了KOA 患者的康复进程,增加了患者跌倒的风险,严重影响生活质量[2]。
目前,KOA 临床诊疗指南强烈推荐电针疗法[3]。已有研究证实,电针疗法在降低炎性反应、缓解疼痛、软骨修复及改善关节功能等方面疗效满意[4]。 但其能否对关节本体感觉产生积极作用,继而提升膝关节稳定性、提高运动能力,尚缺乏全面系统的研究报道。 近年来,全身振动训练(whole body vibration training, WBVT)作为一种新兴且安全高效的治疗方式应用于KOA,对改善患者关节骨性结构、激活下肢肌肉、增强运动控制均有较为明显的优势[5]。 基于此,本研究通过观察电针联合WBVT 对中度KOA患者本体感觉和运动功能的影响,旨在为KOA 临床治疗提供科学依据和探寻优化方案。 现报道如下。
1 资料与方法
1.1 一般资料
选取2022 年3 月至2023 年3 月中南大学湘雅医院中西医结合科、疼痛科收治的80 例KOA 患者,根据就诊顺序,采用随机数字表法分为电针组和联合组,每组40 例。 两组患者性别、年龄、病程、Kellgren-Lawrence 影像分级比较,差异均无统计学意义(P>0.05),具有可比性。 在治疗过程中,电针组因中途针刺不耐受及病情变化脱落3 例,联合组因无法坚持训练脱落2 例,脱落病人均未纳入统计,最终共计75 例患者(电针组37 例、联合组38 例)完成治疗。 详见表1。

表1 两组患者一般资料对比
1.2 病例选择标准
1.2.1 诊断标准 KOA 的诊断标准参照中华医学会骨科学分会《骨关节诊治指南》(2018 年版)[6]。(1)近1 个月内反复膝关节疼痛;(2)X 线片(站立位或负重位)示关节间隙变窄、软骨下骨硬化和(或)囊性变、关节边缘骨赘形成;(3)年龄≥50 岁;(4)晨僵时间≤30 min;(5)活动时有骨摩擦音(感)。 满足诊断标准(1)和(2)(3)(4)(5)中的任意2 条,即可诊断为KOA。 病情程度依据骨性关节炎严重性指数(index of severity for osteoarthritis, ISOA) 及Kellgren-Lawrence 影像分级[7]。
1.2.2 纳入标准 (1)符合上述诊断标准;(2)年龄55~75 岁, 性别不限;(3)X 线显示符合Kellgren-Lawrence 影像分级Ⅱ~Ⅲ级改变,5 分≤ISOA 评分<8 分,KOA 属中度病变;(4)自愿参与本研究,依从性好并签署知情同意书。
1.2.3 排除标准 (1) 诊断不符合中度KOA 的患者;(2)膝关节合并严重骨质疏松、结核、肿瘤等其他疾患者;(3)对针刺恐惧或有电针禁忌证的患者;(4)合并重要脏器功能损伤无法完成训练者,或有精神疾病、认知障碍难以配合者。
1.2.4 病例剔除和脱落标准 (1)治疗过程中出现电针不耐受或不良反应而无法完成试验者;(2)病情加重需要采取其他疗法患者;(3)因个人原因自行退出试验者。
1.3 治疗方法
两组患者均进行常规的健康教育、体重管理、日常运动指导等,治疗均由经验丰富的针灸医师和康复治疗师完成。
1.3.1 电针组 患者取仰卧位,患侧膝关节屈曲,予以适当大小的棉枕垫于腘窝部。 取穴为血海、梁丘、鹤顶、膝阳关、内膝眼、外膝眼、阴陵泉、阳陵泉、足三里,常规皮肤消毒后,选用1.5 寸(0.3 mm×40 mm)华佗牌一次性针灸针(苏州医疗用品厂有限公司)直刺,深度为1~1.2 寸,均以局部酸胀得气为度;再选取血海与梁丘、鹤顶与膝阳关、足三里与阳陵泉、内膝眼与外膝眼各为一组,接通电针仪,选用疏密波,频率为10/100 Hz,强度以患者舒适为宜,留针30 min。
1.3.2 联合组 在电针组治疗的基础上加用WBVT。采用Wellengang 谐振治疗仪(德国SVG 公司),设定振动频率为20 Hz、振幅为2 mm。 患者脱鞋站立在振动平台上,脚尖向前,双足间距与肩同宽,双手抓紧仪器扶手。 膝关节屈曲30°/60°,膝盖不能超过脚尖,膝关节不内扣。 按顺序完成屈膝30°站立、60°半蹲姿势控制、60°~30°慢速伸膝运动3 组动作。每组动作分段间歇训练5 min,每次总训练时间约15 min。治疗师全程在旁保护和观察患者反应,避免意外情况发生。
1.3.3 疗程 以上治疗每天1 次,每周5 次,周六、周日休息,总疗程为4 周。
1.4 观察指标
入组患者在治疗前和疗程完成后,均由未参与分组和治疗的康复医师及治疗师采用以下指标评估疗效。
1.4.1 膝关节功能和运动能力评估 (1)膝关节功能评估:采用Lysholm 膝关节功能评估量表对跛行、支撑、交锁、不稳定、疼痛、肿胀、爬楼梯、下蹲等项目评分,满分100 分,分值与膝关节功能呈正比[8]。 (2)功能性步行能力评估:采用“起立-行走”计时测试(time"up and go" test, TUGT)评估治疗前后功能性步行能力,记录患者完成“起立—行走3 m—转身—走回—坐下”的所需时间,重复3 次取平均值,TUGT时间越短代表步行功能越好[9]。
1.4.2 膝关节本体感觉及平衡能力评估 (1)膝关节位置觉、运动觉测试:患者带眼罩、耳塞,屏蔽视觉和听觉干扰。采用Biodex-system4 等速训练仪(美国BODEX 公司)进行测试,选用本体感觉-主动角度重现/被动运动阈值方案,分别计算出主动角度重现测试值(active angel repositioning, AAR)及被动运动阈值测量值(threshold to detection of passive movement, TDPM),AAR 越小表示膝关节位置觉越好,TDPM 越小表示膝关节运动觉越好。(2)膝关节运动控制及平衡能力评估:运用Pro-Kin 平衡系统(型号:PK 254P,意大利Tecnobody 公司)测试,由4 条轴线将平衡板分为8 个相同区域,顺时针方向依次为A1-A8。 患者按屏幕提示通过膝关节屈伸控制平板运动,依次完成前后、左右、圆圈轨迹描记训练。记录测试执行时间(test time execution, TTE)及多轴平均轨迹误差(average trace error, ATE),均测试3次取平均值。 用时越少,误差越小,说明膝关节运动时的敏捷度和控制能力越好。
1.5 统计学分析
采用SPSS 26.0 软件进行统计学分析。 所有计量资料以“±s”表示,组内前后比较,先作正态性检验,根据正态性检验结果采用配对t 检验或配对秩和检验;组间比较,呈正态分布且方差齐时,用两样本t 检验,方差不齐时,用成组秩和检验。 计数资料以“例(%)”表示,采用卡方检验。 均以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者治疗前后Lysholm 评分比较
治疗前,两组患者Lysholm 评分比较,差异无统计学意义(P>0.05)。 治疗后,两组患者Lysholm 评分均较治疗前升高,差异均有统计学意义(P<0.05);且联合组治疗后Lysholm 评分高于电针组(P<0.05)。详见表2。
表2 两组患者Lysholm 评分比较(分,±s)

表2 两组患者Lysholm 评分比较(分,±s)
注:与治疗前比较,#P<0.05;与电针组比较,*P<0.05。
n组别电针组联合组37 38治疗前36.25±4.16 35.48±3.79治疗后63.72±4.58#75.61±5.34#*
2.2 两组患者治疗前后TUGT 时间比较
治疗前,两组患者TUGT 时间比较,差异无统计学意义(P>0.05)。治疗后,两组患者TUGT 时间均明显低于治疗前(P<0.05);且联合组的TUGT 时间低于电针组(P<0.05)。 详见表3。
表3 两组患者TUGT 时间比较(s,±s)
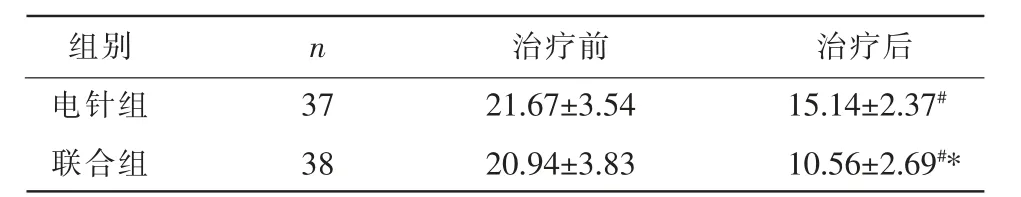
表3 两组患者TUGT 时间比较(s,±s)
注:与治疗前比较,#P<0.05;与电针组比较,*P<0.05。
组别电针组联合组n 37 38治疗前21.67±3.54 20.94±3.83治疗后15.14±2.37#10.56±2.69#*
2.3 两组患者治疗前后AAR、TDPM 比较
治疗前,两组患者AAR、TDPM 角度比较,差异无统计学意义(P>0.05)。 治疗后,两组患者AAR、TDPM 均小于治疗前(P<0.05);且联合组的AAR、TDPM 小于电针组(P<0.05)。 详见表4。
表4 两组患者AAR、TDPM 比较[(°),±s]

表4 两组患者AAR、TDPM 比较[(°),±s]
注:与治疗前比较,#P<0.05;与电针组比较,*P<0.05。
TDPM治疗前 治疗后电针组联合组组别 n AAR治疗前 治疗后37 38 9.32±2.46 8.96±2.31 7.63±1.54#5.87±1.39#*7.82±2.57 7.96±2.43 5.97±1.81#4.34±1.62#*
2.4 两组患者治疗前后TTE、ATE 比较
治疗前,两组患者TTE、ATE 比较,差异无统计学意义(P>0.05)。 治疗后,两组患者TTE、ATE 均低于治疗前(P<0.05);且联合组的TTE、ATE 低于电针组(P<0.05)。 详见表5。
表5 两组患者各轴向TTE、ATE 比较(±s)

表5 两组患者各轴向TTE、ATE 比较(±s)
注:与治疗前比较,#P<0.05;与电针组比较,*P<0.05。
ATE/%治疗前 治疗后电针组联合组组别 n TTE/s治疗前 治疗后37 38 41.75±9.76 42.34±10.21 32.18±9.44#25.67±8.52#*40.63±9.02 39.57±8.31 31.36±8.16#23.21±7.98#*
3 讨论
目前,KOA 康复疗法的重点多集中在镇痛消肿、营养软骨、规范运动锻炼等方面,而对本体感觉的研究相对偏少[10]。膝关节本体感觉由关节囊、韧带、肌肉和肌腱等软组织中的本体感受器发出的信号整合而成,主要作用为感知关节静态空间位置、运动状态和方向以及协调运动姿势,对维持膝关节运动的平衡稳定和姿势协调至关重要[11]。 有研究表明,KOA患者本体感觉损伤程度与病情和病程呈正相关,中后期尤为明显[12]。 KOA 中后期由于关节结构性失衡、膝周软组织尤其是肌梭和腱器官受损严重,加之患者肌力减退、肌腱萎缩、韧带松弛及皮肤感觉减弱,造成本体感受器数量减少或被破坏,感觉信息接收效能低下,传导速率下降,从而导致膝关节的神经-肌肉反馈信号减弱[13]。 上述因素又会引起膝关节平衡稳定性及运动控制力减退,诱发异常的运动姿势和步态模式,关节生物力线改变,促使关节软骨加速退变,进一步加重KOA 病情,形成恶性循环[14]。 综上所述,通过强化本体感觉功能达到改善KOA 患者关节稳定功能及运动能力的目的理论上可行,颇具研究价值。
KOA 归属于中医学“痹病”“筋证”等范畴。 《素问·痿论》载“宗筋主束骨而利机关也”,表明筋的作用是约束和稳定骨关节,调控全身运动。 针刺治疗KOA 之类的筋病大多选用局部腧穴,遵循“针向病所”和“气至病所”的原则和思路[15]。 本研究采用电针疗法,通过针刺皮肤、肌肉及韧带等周围感受器,产生酸麻胀痛重多样化针感,再配合低频脉冲直流电刺激,形成大量多重感觉信号传入,可提高神经末梢的兴奋度和本体感受器的灵敏性[16]。 电针具有疏经通络、行气活血、濡养筋脉、通利关节之功,不仅能改善膝周组织的微循环和营养状况,也可一定程度消除局部炎症介质,减轻伤害性刺激,从而促进本体感受器的修复,重建受损的感觉传导通路,提升本体感觉功能[17-18]。
WBVT 是一种借助振动平台,利用机械振动和抗阻负荷作用于人体,且无创、无痛、安全度和依从性都较高的物理疗法[19]。研究证实,WBVT 在治疗KOA过程中,以正旋波振动刺激对骨骼肌、韧带及关节腔进行节律性的压力冲击,由此产生的神经冲动传入中枢,诱发牵张反射,引起高水平的肌肉纤维收缩,促使肌梭活化,增强本体感受器对关节位置觉、运动觉和振动觉等信息的募集和传递[20-21]。 此外,在低频率振动基础上结合不同屈膝角度蹲起和重心转移的主动训练,既能增强深层肌群的肌力和弹性势能的储存能力,提升肌腱顺应性,又可提高神经中枢对膝周软组织细小变化的敏感性,促进肌肉的协调性和反应能力,进而改善膝关节的本体感觉和运动控制[22-23]。
良好的日常运动能力是KOA 患者回归生活和社交的必备条件。 TUGT 包括站立、行走、转身和坐下4 个动作,涉及体位感知、速度控制、姿势调整等运动的最基本要素,能客观反映患者简易运动的功能性和灵活性。 膝关节稳定平衡能力是站立和步行的基础。 而本体感觉通过对肌肉和韧带进行反馈式调节,促进各肌肉之间相互协作,是运动姿势平稳和动作协调精确的重要保障。有研究显示,由本体感觉缺损引起的膝关节控制能力和平衡稳定性下降是导致KOA 患者运动功能障碍的关键因素[24]。 因此,本研究从本体感觉角度治疗KOA,创新运用等速训练仪和PK 254P 平衡测试系统整体评估膝关节本体感觉和平衡稳定性,结合TUGT 和Lysholm 量表,综合体现本体感觉、平衡能力与膝关节运动功能之间的密切联系,较为细致全面地反映各组疗效。
本研究结果显示,两组患者治疗后Lysholm 评分提高,TUGT 时间降低,AAR、TDPM 减小,TTE、ATE减少,较治疗前均有不同程度改善(P<0.05);联合组在提高膝关节本体感觉和平衡能力、功能性步行能力以及膝关节功能方面的疗效,均明显优于电针组(P<0.05)。以上结果提示,在电针基础上结合WBVT的优势可能在于增加多维度的感觉输入,并与运动训练相互整合,在激活更多本体感受器、促进本体感觉信号传输的同时,增强膝周肌肉力量和控制力,达到双重效果。 电针联合WBVT 对改善KOA 患者本体感觉及运动功能的整体疗效显著,且都属无毒副作用的健康疗法,值得临床推广应用。 但本研究尚属初步探索,样本量有限,后续将进行深层次的协同作用机制研究,以期为临床治疗KOA 提供新思路和更优方案。

