纽曼系统护理模式联合营养支持对主动脉夹层患者术后自我效能及预后的影响
王丹丹,耿思铭,贺海燕
(河南省胸科医院 心脏外科,河南 郑州 450008)
主动脉夹层(aortic dissection,AD)是较为少见的心血管急重症,其病因复杂多样,病死率极高[1]。外科手术是救治AD患者的主要手段,但由于该疾病累及不同器官,且手术操作复杂、体外循环时间较长,患者机体长时间处于高代谢、高应激状态,易引发多种并发症,如胃肠道功能紊乱、呼吸抑制、神经系统障碍等,其中胃肠道对缺氧最为敏感,加之能量摄入不足,极易引发营养不良,影响患者机体康复[2]。研究表明,术后营养支持不仅能为患者提供营养补充,还有利于改善肠内环境,发挥肠黏膜保护作用[3]。另外,AD手术作为重大的负性生活事件,可影响患者自我效能感,使患者生活质量进一步下降。纽曼系统护理模式是将患者看作一个系统、独立的个体,其与周围环境处于动态平衡,而当患者压力源过大时,此平衡被破坏,故可通过分析压力源,合理运用预防措施帮助患者重新建立或维持平衡,进而改善患者预后[4]。本研究观察了纽曼系统护理模式联合营养支持在AD患者术后的应用。
1 对象与方法
1.1 研究对象
选取河南省胸科医院2019年12月至2021年12月收治的80例AD患者,采用随机信封法分为对照组和观察组,各40例。纳入标准:符合AD诊断标准[5];经血管造影确诊为Stanford A型;年龄≥18岁;接受外科手术治疗;意识清醒,能完成相关问卷调查;术前未发现夹层破裂;既往无精神病史;对本研究方案知情,自愿签署知情同意书。排除标准:认知功能障碍;依赖抗焦虑、抑郁等药物;合并肺结核、乙型肝炎等传染性疾病;合并恶性肿瘤;肝、肾功能障碍;合并内分泌性疾病;妊娠期、哺乳期女性。本研究经河南省胸科医院医学伦理委员会审批。
对照组男26例,女14例;体重指数18.6~24.9(22.34±1.15)kg·m-2;年龄20~69(48.29±7.35)岁;有吸烟史10例,有饮酒史12例;家庭月收入<6 000元15例,6 000~<10 000元15例,≥10 000元10例。观察组男23例,女17例;体重指数18.3~25.3(22.69±1.21)kg·m-2;年龄21~72(49.72±8.18)岁;有吸烟史11例,有饮酒史13例;家庭月收入<6 000元13例,6 000~<10 000元16例,≥10 000元11例。两组一般资料均衡可比(P>0.05)。
1.2 方法
1.2.1基础治疗
患者术后均接受常规护理。医护人员常规监测患者生命体征,进行机械通气,遵医嘱给予血管活性药物,常规监测、预防术后并发症;气管插管拔出后,给予患者健康指导,包括翻身咳痰指导、合理饮食、规范用药等;尿管拔出后,耐心向患者讲解早期活动对预后的积极影响,协助患者尽早下床活动;出院当天,给予患者出院指导,并发放健康教育手册,指导患者出院后养成良好生活习惯,嘱患者按时回院复查。
1.2.2对照组
在基础治疗的同时接受营养支持。术后24~48 h内接受肠内营养混悬(纽迪希亚制药有限公司,国药准字H20010284)(1.0 kcal·mL-1),按照25 kcal·kg-1·d-1计算目标量,初始输注速度均为30 mL·h-1,后根据患者胃肠道耐受情况调整至100~150 ml·h-1,保证3 d内达到目标量,营养支持至少持续5 d。根据患者吞咽功能、胃肠道耐受情况等,由完全肠内营养支持逐渐恢复至完全经口进食。干预至出院,出院后与患者保持电话联系,每月1次,了解患者康复情况,持续随访1 a。
1.2.3观察组
在基础治疗的同时接受纽曼系统护理模式。(1)建立纽曼系统护理小组。由主治医生2名(负责制定、调整诊疗方案,对小组成员开展AD相关知识培训)、护士长1名(负责纽曼系统理论培训、护理质量监督、协调各成员工作等)、责任护士4名(负责问卷调查、意外处理与护理实施),小组成员通过头脑风暴法协同制定研究干预方案。(2)压力源评估。术后1 d采用半结构式访谈,评估、分析患者精神状况、心理压力等,根据纽曼系统将其归为内在压力、人际压力、社会压力3个维度。内在压力多因患者缺乏手术认知,普遍存在恐惧、焦虑等负面情绪,加之术后疼痛、并发症等影响,进一步加重患者心理压力;人际压力多为患者因疾病原因不愿与亲属、朋友过多接触,内疚感较重,缺乏康复自信;社会压力多为患者担忧经济压力,而精神状况欠佳。(3)压力源应对护理措施。根据患者评估结果制定三级预防措施。①一级预防目标:增强患者心理防线,提高手术康复信心。患者入院后以和蔼口吻安抚患者及家属情绪,简单告知患者及家属手术的成熟性及主治医生具有丰富临床经验,使患者安心接受手术;术后1 d通过列举治疗成功案例增强患者治疗信心,缓解患者精神压力;告知患者术后可能出现的不良反应,如血压升高、疼痛、情绪异常及常见术后并发症,帮助患者分析上述不良反应出现的原因,以增强患者认知。血压升高的原因为AD患者多合并高血压,且手术刺激导致患者产生应激反应。疼痛的原因为发病时可伴有剧烈疼痛,术后麻醉药物失效时,切口部位也可出现疼痛。情绪异常的原因为担忧疾病治疗效果、疼痛、缺乏自护能力等均可引发负性情绪。麻醉药物、手术应激等均可增加术后并发症。②二级预防目标:平衡患者自身康复系统,提高护理舒适度。稳定血压:严格监测患者血压、心率等变化,适时调整用药剂量及速度,避免血压波动幅度过大,确保患者平稳降压;告知患者及家属情绪过激易引起血压升高,注意保持情绪稳定,指导患者出现负性情绪时采用正念冥想法、转移注意力法恢复理智。疼痛护理:术后预防性给予患者镇痛药物,同时每6 h采用视觉模拟法[6]进行1次疼痛评估,若评分≤3分,指导患者采用非药物镇痛方法,如音乐疗法、呼吸疗法等,若评分>3分,则在非药物镇痛基础上,追加镇痛药物。情绪护理:采用激励法,鼓励、肯定患者为疾病康复做出的改变,提升患者康复信心;帮助患者培养积极乐观的心态,并引导患者感知、接受亲属、朋友送来的祝福与关心,鼓励患者表达内心情感,邀请治愈患者分享成功经验,增强患者治愈信心,使患者主动参与到自身疾病管理中。并发症预防:严密监测患者生命体征,患者意识恢复后给予患者缩唇呼吸、有效咳嗽、思维推理、视觉辨识等训练指导,并开展早期活动训练,每次10~20 min,每日2~3次。③三级预防目标:提高患者系统稳定性,促进机体康复。术后每日进行1次压力评估,及时了解患者精神、心理等方面的变化,以防患者出现新的压力源。干预至出院,出院后与患者保持电话联系,每月1次,了解患者康复情况,持续随访1 a。
1.3 观察指标
(1)血清营养指标。分别于术后1、7、14 d采集患者静脉血3 mL,分离血清,采用Atellica CH 930型生化分析仪(美国西门子)检测血清血红蛋白(hemoglobin,Hb)、白蛋白(albumin,Alb)、转铁蛋白(transferrin,TF)水平。(2)自我效能。分别于术后1、7、14 d采用一般自我效能感量表[7](general self-efficacy scale,GSES)评估两组自我效能,量表包含10个条目,每个条目1~4分,量表分值范围为10~40分,分数与患者自我效能呈正相关。(3)并发症发生率。观察比较两组术后运动障碍、肺部感染、谵妄、低氧血症发生率。(4)临床指标。记录两组术后卧床时间、肛门排气时间、住院时间。(5)1 a病死率。随访患者1 a,统计比较两组病死率。
1.4 统计学方法

2 结果
2.1 血清营养指标
Hb、Alb、TF水平组间、时间交互作用有统计学意义(P<0.05);两组术后7、14 d血清Hb、Alb、TF水平较术后1 d降低(P<0.05),观察组水平高于对照组(P<0.05)。见表1。

表1 两组血清营养指标比较
2.2 GSES评分
GSES评分组间、时间交互作用有统计学意义(P<0.05);两组术后7、14 d GSES评分均较术后1 d升高(P<0.05),观察组高于对照组(P<0.05)。见表2。

表2 两组GSES评分比较分)
2.3 并发症发生率
观察组并发症发生率低于对照组(P<0.05)。见表3。
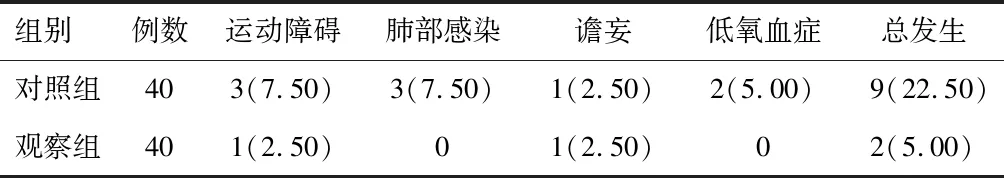
表3 两组并发症发生率比较[n(%)]
2.4 临床指标
观察组卧床时间、肛门排气时间、住院时间较对照组缩短(P<0.05)。见表4。

表4 两组临床指标比较
2.5 病死率
电话持续随访1 a,两组各失访1例,观察组病死率为2.56%(1/39),与对照组的7.69%(3/39)比较,差异无统计学意义(χ2=0.264,P=0.608)。
3 讨论
外科手术虽是挽救AD患者的有效方式,但患者术后并发症及病死率仍处于较高水平。刘璐等[8]研究指出,患者机体营养状态与术后并发症密切相关,手术易造成多器官缺氧、缺血,影响胃肠道功能,且患者机体处于高分解营养代谢状态,易出现负氮平衡,降低机体免疫力,进而出现多种并发症,不利于患者康复。贺清等[9]研究发现,Standford A型AD患者术后谵妄发生率为30.67%,另有研究报道,Stanford A型AD患者术后低氧血症更是高达59.00%,严重影响患者生存质量[10]。因此,给予患者有效护理及营养支持对改善患者预后具有积极意义。
术后早期给予AD患者肠内营养支持可通过物质刺激,促进胃肠蠕动与消化吸收,一定程度上能促进胃肠道功能恢复,同时也能为患者提供能量,改善机体免疫状态及营养状态,降低术后并发症发生率[11]。本研究结果显示,两组术后血清Hb、Alb、TF水平降低,这可能是手术刺激引起胃肠功能障碍导致,观察组血清Hb、Alb、TF水平降低幅度较对照组小,且术后卧床、肛门排气、住院时间较对照组缩短,初步说明联合纽曼系统护理模式有利于改善患者营养状态,促进胃肠功能恢复。分析原因,情绪焦虑、精神紧张时,会刺激交感神经兴奋,而血液供应将集中于脑、心、肺等重要器官,易造成胃肠道血流与胃酸分泌减少,消化系统蠕动减慢,则营养吸收不良[12]。纽曼系统护理通过制定三级预防措施,以术前教育增强患者疾病认知,告知患者术后可能出现的不良反应,起到心理“预防针”的作用,有助于降低患者术后恐惧,提升手术自信,并稳定患者情绪,同时,术后积极应对患者压力源,给予患者疼痛护理、稳定血压、预防并发症等,也能促进患者术后胃肠功能恢复,从而加速营养吸收,改善患者机体营养状态。
洪妙璇等[13]研究证实,Stanford A型AD患者自我效能感处于较低水平。其可能原因为AD手术风险较高,患者担忧术后恢复不良,难以维持正常生活自理状态,从而导致患者缺乏手术自信,自我效能感低下。而本研究中,术后观察组GSES评分高于对照组,与李淑贤等[14]研究相似。原因分析,纽曼系统术前通过评估患者压力源,明确患者产生各种压力的原因,并给予针对性指导,如术前通过向患者列举成功治愈案例,一定程度上能减轻患者不必要的忧虑,同时术后指导患者进行自我情绪管理及并发症预防指导,能使患者获得相应知识与技能,从而提高患者自我效能感,增强患者疾病康复主观能动性[15-16]。自我效能是预防术后并发症的有效因素,使患者认识到采取健康行为的益处,能促使患者从被动接受治疗转变为主动进行自我管理,同时利用纽曼系统护理模式也能增强护理人员护理能力,使患者获得更加全面、细致的护理照护,从而有利于降低术后并发症发生率[17]。本研究结果显示,观察组术后并发症较对照组明显降低,这与上述分析一致。另外,随访1 a发现,两组病死率差异无统计学意义,考虑为患者术后病死率与病情严重程度有关,而本研究选取患者病情相似,故无明显差异,也可能与随访时间短、选取病例数量少有关。
4 结论
纽曼系统护理模式联合营养支持能增强患者自我效能感,调节患者营养状态,降低并发症发生风险,从而加速患者康复。但本研究选取病例数较少,后续需加大样本量,进一步探讨该研究结论的可靠性。

