食管癌临床及超声特征与下颈部淋巴结转移的危险因素分析
毕研青, 延丽霞, 霰爱兰, 由方伟
食管癌是常见的消化道恶性肿瘤之一,其发病原因复杂,发病机制尚不明确,早期临床症状不明显,导致到了中后期被发现后很多患者错过了最佳的手术治疗时机,目前临床上针对食管癌的治疗方法主要是进行手术切除,但预后难保障,容易复发转移;而对于无法手术的患者,进行局部放射治疗为主要的治疗手段[1-2]。此前放射治疗涵盖的淋巴结临床靶区主要为锁骨上淋巴结区及食管旁淋巴结区,而对于复发率较高的下颈部区治疗鲜有报道[3]。因此对食管癌下颈部淋巴结转移(lymph node metastasis,LNM)的诊断有重要临床意义。随着医疗技术的不断精进,超声内镜成为临床上对食管癌进行肿瘤-淋巴结-转移(tumor-node-metastasis,TNM)分期诊断的常用方法,通过微小探头可以清晰显示黏膜病变情况,而通过超声回扫可以显示食管壁结构层次及周围组织病变程度[4]。本研究基于超声内镜检测,旨在探讨食管癌的临床及超声特征并确定影响下颈部LNM的危险因素。
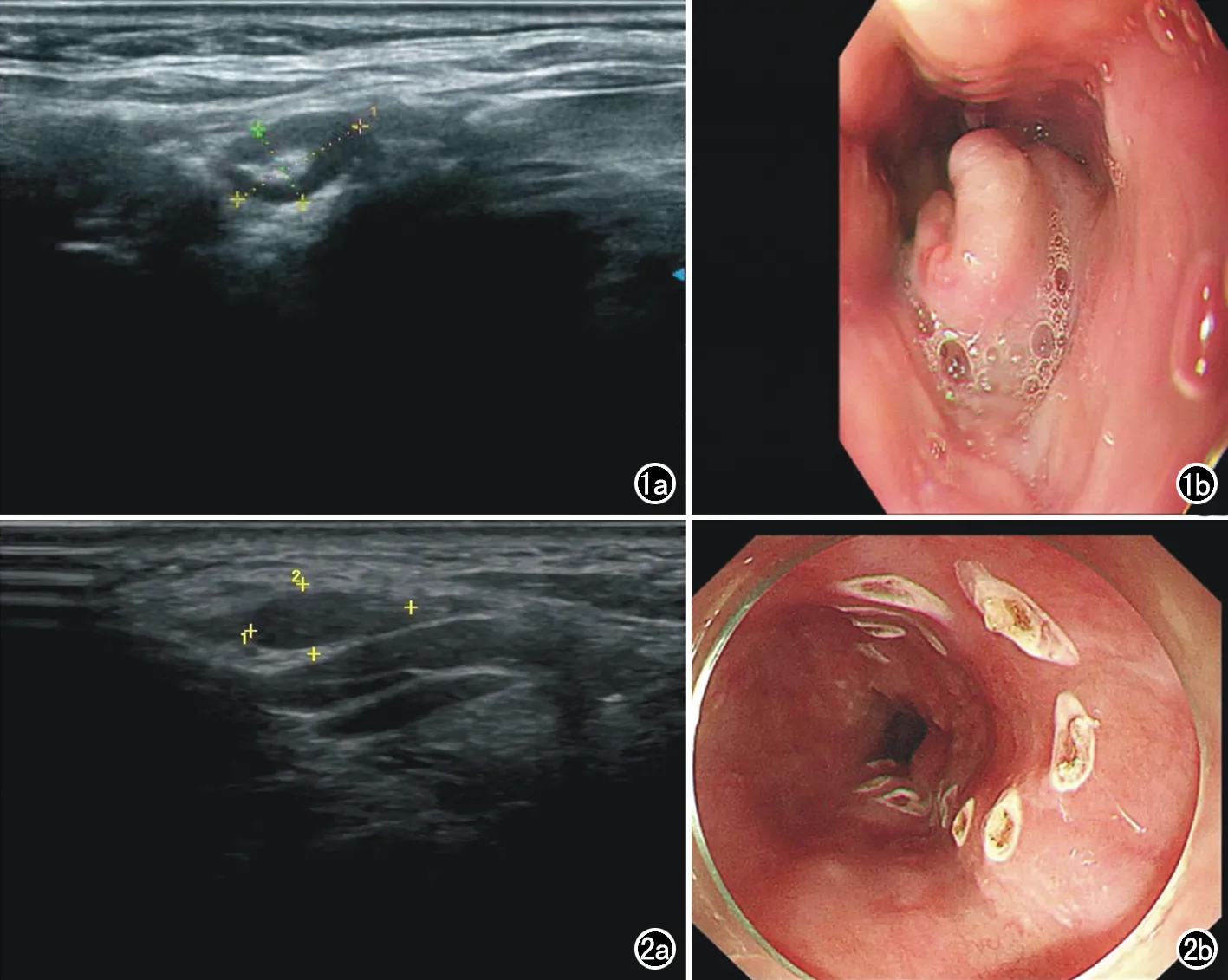
图1 食管癌患者,男,45岁。a) 超声检测可见下颈部中央区存在多个低回声结节,呈不均匀增强表现,考虑转移;b) 实拍图显示食管中段病灶黏膜间界限不清,提示黏膜侵犯,为T3期。 图2 食管癌患者,女,53岁。a) 超声检测可见下颈部区存在2个低回声结节但无明显增强,不考虑转移;b) 实拍图显示病变局限于黏膜固有层,提示为T1期。
材料与方法
1.病例资料
回顾性搜集2020年5月-2022年10月来我院就诊并治疗的食管癌患者,根据纳排标准共筛选72例患者入组。病例纳入标准:①在我院进行治疗且被诊断为食管癌;②接受超声内镜检查;③术前未接受任何手术或药物治疗;④患者至少行下颈部和胸部CT检查;⑤临床资料完整。病例排除标准:①合并有其他原发性恶性肿瘤;②伴有心肝肾等功能不全;③无法进行超声内镜检测;④不能配合研究及随访。所有患者对本研究知晓并签署知情同意书,且经我院医学伦理委员会批准备案。
2.超声内镜检查
患者检查前8h禁水禁食,首先使患者保持左侧卧位,以浓度为2%的利多卡因麻醉咽喉,使用电子胃镜即UM-3R型小凸阵探头(UM-DP20-25R,Olympus,频率20 MHz)确定患者食管具体病变范围。之后行超声内镜检查,将探头插入患者十二指肠降部位置,退镜过程中对病灶大小、食管壁侵犯以及淋巴结转移情况等进行观察。
3.下颈部LNM诊断标准
经颈部增强CT、颈部超声以及超声内镜检测,且由我院2位资深放射科医师阅片并评估确定患者存在以下任意特征则被认定为下颈部LNM:①淋巴结短径>1 cm;②不均匀强化或有坏死存在;③氟脱氧葡萄糖(Fluorodeoxyglucose,FDG)高摄取;④位于食管气管沟处的淋巴结短径<1 cm,但合并声嘶或声带麻痹者;⑤同一区域淋巴结个数较多(>3个)[5,6]。
4.淋巴结区域划分
参考日本食管协会(japan esophageal society,JES)头颈部淋巴结分区方法,以人体中线为界,将下颈部分为左侧(L)和右侧(R),再细分为以下几个亚区:Ⅰ亚区(颈部表浅淋巴结),在气管前,从舌根表面往外侧延伸至左头臂静脉下缘,包括甲状腺前淋巴结和喉前淋巴结;Ⅱ亚区(颈段食管旁淋巴结),沿颈段食管及气管分布,上起环状软骨下缘,下至胸骨上切迹;Ⅲ亚区(锁骨上淋巴结),位于锁骨上窝,上起环状软骨下缘,下至锁骨水平;Ⅳ亚区(颈后淋巴结组),胸锁乳突肌后外缘至斜方肌前缘之间的颈后三角区域[7]。
5.统计学分析
结 果
1. 超声内镜结果
超声检查结果显示,72例食管癌中27例发生了下颈部淋巴结转移,共检出转移淋巴结112枚 (图1、2)。
2.患者临床特征与下颈部LNM发生的单因素分析
将患者临床特征相关指标与是否发生LNM进行单因素分析,结果显示肿瘤分期、病变长度及淋巴结个数与发生下颈部LNM有关(P均<0.05,表1)。
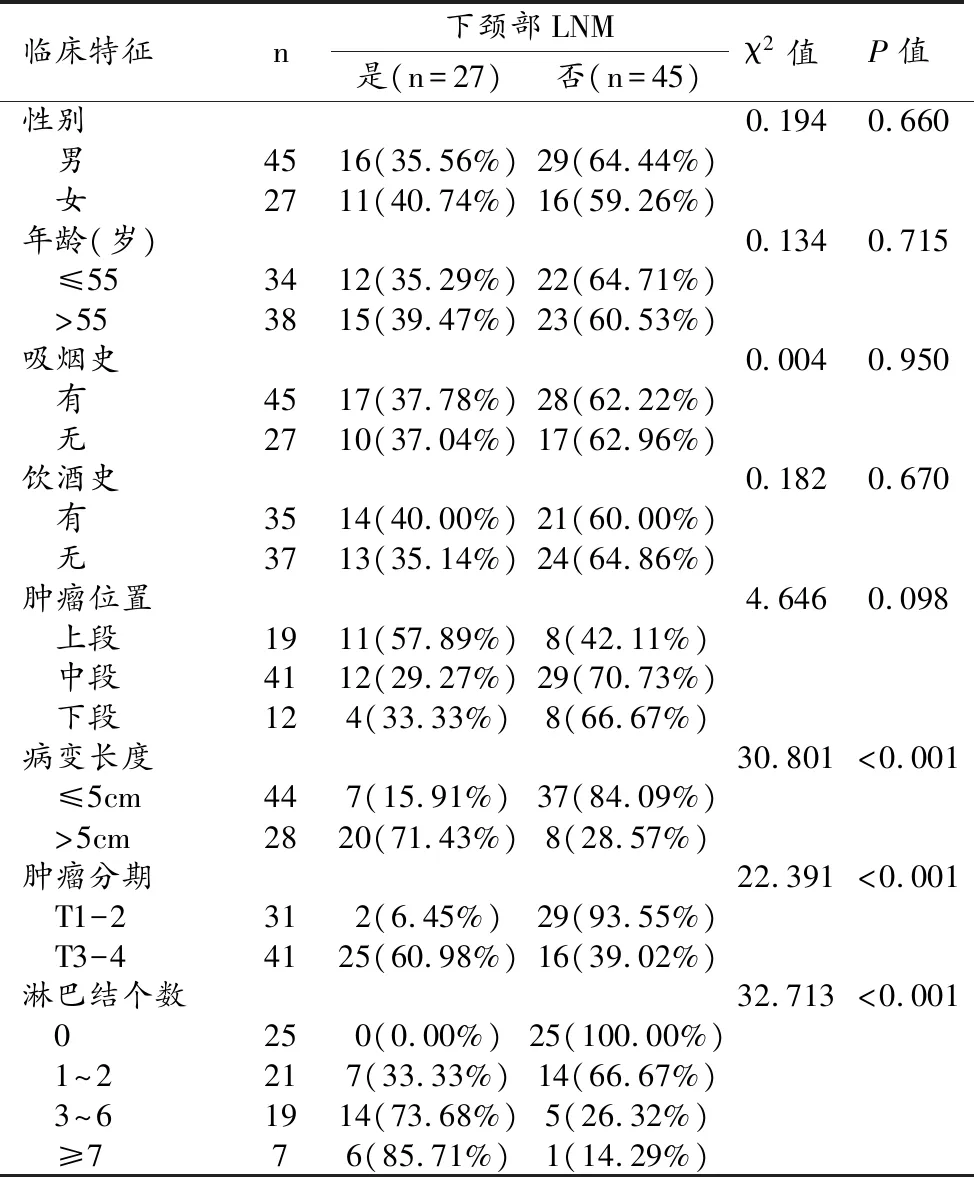
表1 患者临床特征与下颈部LNM发生的相关性分析 [n(%)]
3.下颈部LNM分布情况
27例患者存在LNM,占比为37.50%,共存在112个淋巴结考虑转移,根据淋巴结分区,转移的主要分区为Ⅱ和Ⅲ亚区,即颈段食管旁及锁骨上部区域,总占比达94.64%,但下颈部淋巴结在左右两侧的分布情况差异无统计学意义(P>0.05,表2)。
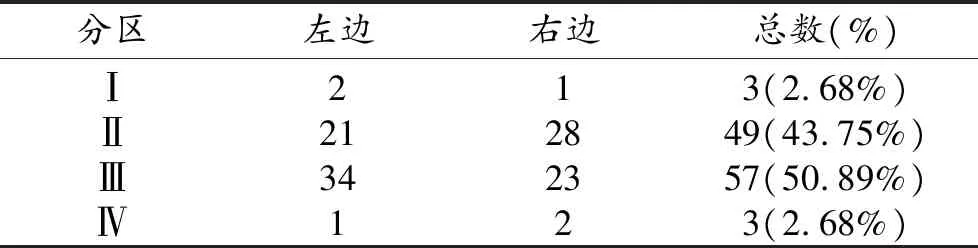
表2 下颈部LNM分布情况
4.影响食管癌下颈部LNM的危险因素分析
将表1中存在统计学意义的指标纳入logistic回归分析,结果显示病变长度、肿瘤分期及淋巴结个数为下颈部发生LNM的危险因素(P均<0.05,表3)。
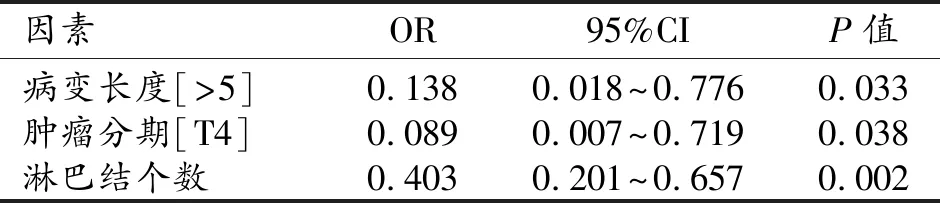
表3 影响食管癌下颈部发生LNM的危险因素分析
讨 论
侵袭浸润程度较高、淋巴结转移较早、总体预后不佳等为食管癌的主要临床特征,研究显示大多数患者在临床上选择的治疗方式为手术切除病变组织,但其复发率较高,且复发主要体现在淋巴结区域[8-9]。因此,术前对淋巴结区域的治疗更为重要,通过研究确定各淋巴结区域发生LNM的危险因素,对术前进行局部放疗照射具有重要意义。本研究通过纳排标准筛选出符合研究标准的食管癌患者,根据超声内镜及其临床特征对下颈部LNM进行危险因素分析。
超声内镜在临床上作为消化道疾病诊断的主要方法之一,其准确性较高,将超声与内镜功能相结合,可有效显示食管癌的病变位置、病变长度、浸润深度、病变处黏膜结构以及附近淋巴结情况,准确判断肿瘤的浸润及转移情况,且其不存在辐射,对患者本身友好[10-12]。本研究采用超声内镜检测出72例食管癌患者中27例发生了下颈部淋巴结转移,共检出转移淋巴结112枚,转移区域主要分布于II和III亚区,即颈段食管旁及锁骨上部区域,占比分别为43.75%、50.89%,这一结果显示了在进行局部放疗的时候,极少受到附带照射的下颈部区域是LNM发生的主要区域之一,且多因素回归分析结果显示淋巴结个数为下颈部LNM发生的危险因素。
相关研究表明,LNM转移程度会随着食管癌病变长度的增加而增加[13],这与本研究结果一致,但多因素回归分析结果显示,病变长度属于引起下颈部LNM的危险因素。本研究纳入的72例患者中发生下颈部LNM者占37.50%,根据相关性分析结果笔者认为这可能与本研究纳入的患者中T3-4期占比较高有关,后续多因素回归分析结果也确定肿瘤分期属于影响下颈部LNM的危险因素。食管癌发病位置复杂,医学上将其分成了上、中、下三段,但相关性分析结果显示病变位置与LNM并不相关,且多因素分析结果显示病变位置不属于引起LNM的危险因素,这说明LNM发生的主要原因是当食管癌细胞一旦浸润至黏膜下层,便可通过食管壁周围丰富的淋巴脉管网络不断地发生无规律转移,因此也能在一定程度上反映出肿瘤的浸润转移情况[14-15]。
手术切除前辅助一定放化疗手段能够使局部肿瘤变小,可提升手术切除率[16-17]。通过确定食管癌患者下颈部LNM的危险因素,有针对性地进行术前治疗,可以有效降低食管癌的复发率。但本研究也有一定局限性,如遇到食管管道狭窄或肿瘤过大时,超声内镜的检测范围容易受到影响,导致结果不够精确等。此外,本研究纳入的患者数量有限,未来的研究需要增加样本量来进一步验证本研究结论,以提高其可靠性和推广性。
综上所述,本研究结果显示肿瘤分期、病变长度及淋巴结数目为食管癌患者发生下颈部LNM的危险因素,对于食管癌的临床诊断和治疗具有重要意义。

