雷火灸配合“引气归元法”腹针、当归四逆汤加减治疗寒湿凝滞型原发性痛经临床观察※
张 颖 龚东方 潘艳芳 江 璇△
(1.肇庆医学高等专科学校中医学院,广东 肇庆 526000;2.广州中医药大学第一附属医院针灸科,广东 广州 510000;3.广州医科大学附属广州中医医院妇产科,广东 广州 510000)
原发性痛经,临床上以女性每值经期或者经行前后出现的周期性下腹部或腰骶部疼痛为特征性症状,严重者甚至影响正常的工作和生活。临床研究显示,原发性痛经已成为影响女性健康和生活质量的一类疾病,主要好发于青春期少女,以初潮2年内或未婚未育年轻女性多见,占痛经的发病率90%以上[1],中医辨证分型以寒湿凝滞型为多[2-3]。目前西医对于原发性痛经的治疗采用以激素类、镇痛类等药物及手术治疗为主,虽能快速有效减轻痛经症状,但无法彻底解决患者痛经问题[4-5]。而中医内外联合疗法治疗痛经显示出独特的优势,操作简便,安全稳定,患者依从性高。本研究采用雷火灸配合“引气归元法”腹针、当归四逆汤加减内外联合治疗原发性痛经患者30例,并与“引气归元法”腹针配合当归四逆汤加减治疗30例、布洛芬缓释胶囊治疗30例对照,观察疗效及对患者血清前列腺素和性激素水平的影响,结果如下。
1 资料与方法
1.1 一般资料 全部90例均为2021年1月至2022年6月肇庆医学高等专科学校附属医院针灸科及妇产科收治的原发性痛经患者,按照随机数字表法分为3组。治疗组30例,年龄16~33岁,平均(24.80±4.79)岁;病程3.5~15年,平均(6.71±4.07)年。中医对照组30例(后退出1例),年龄15~34岁,平均(25.14±5.09)岁;病程3.2~16年,平均(6.69±3.96)年。西医对照组30例(后退出2例),年龄17~35岁,平均(25.07±5.14)岁;病程3~15年,平均(6.46±3.81)年。3组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 病例选择
1.2.1 西医诊断标准 参照《妇产科学》[2]制定:①多在青春期,初潮后1~2年内发病;②疼痛在经行第1天最剧烈,持续2~3天后渐缓解,以痉挛性疼痛为主,部位在下腹部耻骨上;③可伴有恶心、呕吐,或其他不适等症状;④彩色超声波检查提示:子宫、双附件声像图未见异常。
1.2.2 中医辨证标准 参照《中医妇科学》[6]及《中药新药临床研究指导原则(试行)》[7]辨证为寒湿凝滞型:经前或经期小腹冷痛,得热痛减,色暗,有血块;平素带下量多,质清稀,畏寒肢冷。舌脉:舌暗或有瘀点、瘀斑,苔白或腻,脉沉紧或沉弦。
1.2.3 纳入标准 ①符合原发性痛经的西医诊断标准及中医辨证标准;②月经周期规律,病程不少于3个月,年龄15~35岁的女性患者;③意识清醒,且签署知情同意书。
1.2.4 排除标准 ①晕针严重,无法耐受针灸、中药治疗的患者;②合并严重感染、糖尿病、心脑血管、肿瘤、血液系统等疾病或者精神障碍者;③近期有激素类药物服用史以及宫内节育器放置者;④处于哺乳期或有生育需求者。
1.3 治疗方法
1.3.1 西药对照组 予布洛芬缓释胶囊(中美天津史克制药有限公司,国药准字H10900089)0.3 g,每日2次口服,于月经来潮疼痛症状出现时开始服用,至疼痛消失时停止服药,共治疗3个月经周期。
1.3.2 中医对照组 予“引气归元法”腹针联合当归四逆汤加减。①“引气归元法”腹针取穴:中脘、下脘、关元、气海,根据患者胖瘦程度及腹壁厚度选择0.30 mm×(25~40 mm)的针灸针(苏州天协针灸器械有限公司),穴位局部皮肤严格消毒,直刺进针,要求深刺入腹部肌层,可行轻度捻转手法,不做上下提插手法,留针30 min后出针,隔日治疗1次。②当归四逆汤加减药物组成:当归12 g,桂枝9 g,白芍9 g,细辛3 g,通草6 g,白术10 g,茯苓15 g,大枣8枚,炙甘草6 g。每日1剂,水煎2次取汁300 mL,分早、晚2次口服。③疗程:于患者每次月经来潮前7天开始治疗,直至月经来潮时停止。1个月经周期为1个疗程,共治疗3个月经周期。
1.3.3 治疗组 在中医对照组治疗基础上配合雷火灸法。雷火灸法主穴:中脘、下脘、关元、气海,配穴:归来(双)、水道(双),每次选取其中2个主穴和2个配穴,交替使用。选用雷火灸条(重庆市渝中区赵氏雷火灸传统医药研究所,成分:陈艾绒、木香、麝香、穿山甲、羌活、乳香等,规格:2.8 cm×10 cm/支),对准穴位进行温和灸操作。灸治的刺激量以患者穴位局部有温热感,皮肤轻度潮红而无灼痛感为度,灸条距皮肤局部1.5~3 cm为宜,每个穴位灸5 min,共操作20 min。施灸结束后在穴位局部涂上万花油,预防水疱发生。雷火灸法于腹针疗法结束后使用,隔日治疗1次。1个月经周期为1个疗程,共治疗3个月经周期。
1.4 观察指标及方法 ①痛经症状评分:参照《中药新药临床研究指导原则(试行)》[7]制定,于3组患者治疗前后及治疗结束3个月后进行评分,以每个项目得分相加计算总得分,总得分与症状严重程度成正比。其中包括:在月经期间以及月经前后出现下腹痛计5分(基础分);休克2分;腹痛不能忍受、烦躁不安、出冷汗、四肢发凉、不能正常工作和生活、需要卧床休息、普通的止痛措施不缓解各1分;腹痛明显、面色发白、普通止痛措施可使疼痛得到缓解、有腰酸、恶心呕吐、肛门坠胀各加0.5分;疼痛天数不超过1天为0.5分,痛经天数每增加1天加0.5分。②疼痛视觉模拟评分(VAS)[8]:3组患者治疗前后及治疗结束3个月后采用VAS评估疼痛程度,分值范围0~10分,其中0分表示无疼痛,10分则表示疼痛最剧烈。③前列腺素E2(PGE2)、前列腺素F2α(PGF2α)和性激素雌二醇(E2)、孕酮(P)水平:于治疗前后的月经周期第2~3天清晨空腹采集肘静脉血,采用酶联免疫吸附法检测血清PGE2和PGF2α的水平,电化学发光免疫法检测性激素E2、P的水平,试剂盒均购自大连泛邦生物有限公司,检测全程由同一医师按试剂盒使用说明书严格进行。
1.5 疗效标准 参照《中药新药临床研究指导原则(试行)》[7]。痊愈:治疗后,痛经评分降至0分,腹痛等症状消失;显效:治疗后痛经评分降低至治疗前评分的1/2以下,腹痛明显减轻,其余症状好转;有效:治疗后痛经评分降低至治疗前评分的1/2~3/4,腹痛减轻,其余症状好转;无效:腹痛及其症状无改善。
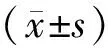
2 结果
2.1 3组临床疗效比较 治疗组总有效率96.66%(29/30),中医对照组总有效率82.76%(24/29),西医对照组总有效率64.29%(18/28),治疗组临床疗效优于中医对照组、西医对照组(P<0.05),中医对照组临床疗效优于西医对照组(P<0.05)。见表1。

表1 3组临床疗效比较 例(%)
2.2 3组治疗前后及随访时痛经症状评分比较 3组治疗后及随访时痛经症状评分均较本组治疗前降低(P<0.05),且治疗组治疗后及随访时均低于中医对照组、西医对照组同期(P<0.05),中医对照组治疗后及随访时均低于西医对照组同期,比较差异有统计学意义(P<0.05)。见表2。
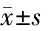
表2 3组治疗前后及随访时痛经症状评分比较 分,
2.3 3组治疗前后及随访时疼痛VAS比较 3组治疗后及随访时疼痛VAS均较本组治疗前降低(P<0.05),且治疗组治疗后及随访时均低于中医对照组、西医对照组同期(P<0.05),中医对照组治疗后及随访时均低于西医对照组同期,比较差异有统计学意义(P<0.05)。见表3。
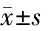
表3 3组治疗前后及随访时疼痛VAS比较 分,
2.4 3组治疗前后PGE2、PGF2α水平比较 3组治疗后PGE2水平均较本组治疗前升高(P<0.05),PGF2α水平均降低(P<0.05),治疗组治疗后PGE2水平均高于中医对照组、西医对照组(P<0.05),PGF2α水平均低于中医对照组、西医对照组(P<0.05),中医对照组治疗后PGE2水平高于西医对照组(P<0.05),PGF2α水平低于西医对照组,比较差异有统计学意义(P<0.05)。见表4。

表4 3组治疗前后PGE2、PGF2α水平比较
2.5 3组治疗前后性激素P、E2水平比较 3组治疗后P水平均较本组治疗前升高(P<0.05),E2水平均较本组治疗前降低(P<0.05),治疗组治疗后P水平均高于中医对照组、西医对照组(P<0.05),E2水平均低于中医对照组、西医对照组(P<0.05),中医对照组治疗后P水平高于西医对照组(P<0.05),E2水平低于西医对照组,比较差异有统计学意义(P<0.05)。见表5。
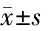
表5 3组治疗前后性激素P、E2水平比较
3 讨论
现代医学对于原发性痛经的确切发病机制尚未研究透彻,多数学者认为其与内分泌、神经因素及免疫功能、解剖因素、精神压力等有关,其中内分泌因素是导致原发性痛经的主要原因。有研究表明,原发性痛经的发生与体内前列腺素水平紊乱有关,以PGE2、PGF2α最为密切[9]。经期由于子宫内膜大量脱落溶解引起PGE2、PGF2α的释放,于经期的前2天达到高峰值[10]。PGF2α可促使子宫平滑肌的过度痉挛性收缩,引起局部缺血缺氧而导致疼痛,PGE2则起到拮抗PGF2α的作用,抑制子宫肌过度收缩[11]。此外,国外有研究显示,前列腺素的生成和释放与性激素失调有关[12],其中E2的含量与PGF2α的水平呈正相关,而P水平的升高则能拮抗E2的释放,因此升高P或者降低E2水平能有效消除疼痛症状[13]。目前西医在治疗上主要采用药物控制前列腺素的生成,来达到缓解痛经的作用。其中非甾体抗炎药物属于前列腺素合成酶抑制剂,具有降低发热者的体温,缓解中等程度疼痛,抑制白细胞和血小板聚集、减少缓激肽形成从而起到消炎等作用,是目前临床上用于多种痛症的常用药,如布洛芬、萘普生、双氯芬酸钠等,这些药物起效虽快,但疗效短暂且容易复发。
原发性痛经属中医学“经行腹痛”“胞中痛”范畴,以经期腹部疼痛为主症。最早记载痛经的主症及发病特点、治疗方药的是《金匮要略》。陈自明《妇人大全良方》中专篇论述痛经“此由寒气客于血室,血凝不行”,其认为痛经的主要病因病机为寒客胞宫和瘀血内阻。清代医家傅青主兼顾女性的生理心理特点,认为肝郁和肾虚也是痛经发生的重要原因。现代中医家在全面系统总结历代医家观点的基础上,认为痛经的病机主要是经期感寒饮冷、情志疏泄失常,或素体虚弱、房劳多产而致胞宫阻滞,不通则痛,或冲任空虚,不荣则痛。
本研究中采用的“引气归元法”腹针是薄智云教授[14]将其自身数十年临床实践经验与中医传统理论相结合,以中医基础理论和先天经络学说为基础,通过针刺腹部穴位激活以神阙为核心的先天经络系统,以促进后天经络系统,从而达到调整全身气血和脏腑阴阳平衡的作用。“引气归元法”中选取的均为任脉的腧穴,其中关元、气海穴在解剖位置上对应于胞宫,直接刺激可调理冲任、胞宫,中脘、下脘具有调理中焦以化寒湿的作用。原发性痛经的病位为胞宫,而人体腹部分布着大量与胞宫关系密切的经脉,因此腹针疗法能起到直接的良性刺激作用,改善体内的激素水平,进而解除子宫痉挛[15],使内脏器官生理功能趋于稳态[16-17]。有学者认为,寒湿凝滞型为痛经最常见的证型,基于“针以开导之,灸以温通之”的理论,本研究使用的雷火灸法利用中药和灸火热力、红外线辐射实现高温渗透作用,使药效透达穴位并循经传导,达到温通经络、散寒除湿、活血化瘀止痛的作用。现代多项研究表明,雷火灸中由于药物的加入,使得燃烧时的平均温度比清艾条高出10 ℃以上[18],其强大的热传递速率和渗透深度起到降低PGF2α水平、提高痛阈的作用,从而产生良好的镇痛效应[19]。女性体质必须以暖为主,暖则脾胃健运,脾肾阳气旺盛,女性经孕胎产等特殊功能保持正常,一旦亏虚则内寒外寒重生,以致寒湿凝滞和阳虚内寒双重影响。本研究中选取的当归四逆汤出自张仲景的《伤寒论》,具有温经散寒、养血通脉之功效,主治血虚寒厥证。本研究应用的当归四逆汤加减方,在原方基础上加茯苓、白术组成,方中当归养血和血;桂枝温经散寒,温通血脉;细辛温经散寒,助桂枝温通血脉;茯苓、白术健脾祛湿;白芍养血和营,助当归补益营血;通草通经脉,以畅血行;大枣益气健脾养血;甘草调和药性。此配伍使得散寒与除湿并用,温经与通脉兼施。现代药理研究发现,当归四逆汤能使PGF2α/PGE2的比值下降,降低子宫平滑肌的收缩频率和幅度,具有治疗痛经的临床作用[20-21]。
本研究结果显示,治疗结束后和随访时的长期疗效评价中,3组的痛经症状评分和疼痛VAS评分较治疗前均有下降(P<0.05),且治疗组的评分最低(P<0.05),其次为中医对照组(P<0.05)。虽然3组随访时评分有所反弹,但是仍然显示治疗组和中医对照组的临床疗效优于西医对照组(P<0.05)。说明西医常规治疗属于治标不治本,只注重患者的疼痛症状,没有从根本上去治疗痛经的病因,一旦停止药物干预,痛经的症状又再卷土而来。而治疗组和中医对照组从辨证论治出发,针对患者寒湿凝滞型的证型给予内外联合治疗,治疗组更在中医对照组的治疗基础上配合雷火灸治疗,借助药物和灸火的双重作用,实现针灸并施、内外兼治,以达到治病求本的目的。寒湿凝滞型患者最早表现为脾胃功能受损,寒湿与脾胃虚弱形成恶性循环,因此对于此证型的患者单纯依靠药物治疗有加重脾胃负担的可能,外治法目的在于打破这种恶性循环,弥补脾胃吸收功能的不足,帮助脾胃重新建立正常的运化机制,腹针以健运脾胃,雷火灸以祛寒助阳,中药以合脾通脉,三法共用以散寒祛湿,温暖胞宫。本研究结果显示,3组治疗后前列腺素PGE2、P水平较治疗前均升高(P<0.05),且治疗组治疗后均高于中医对照组、西医对照组(P<0.05);3组PGF2α、E2水平较治疗前均降低(P<0.05),且治疗组治疗后均低于中医对照组、西医对照组(P<0.05)。由此证实采用雷火灸配合“引气归元法”腹针、当归四逆汤加减的内外联合法可明显调节PGE2、PGF2α的释放,缓解子宫平滑肌痉挛性收缩,调节性激素水平,进而达到良好的镇痛,改善内分泌环境的作用。
综上所述,雷火灸配合“引气归元法”腹针、当归四逆汤加减的内外联合疗法可明显缓解寒湿凝滞型原发性痛经患者的疼痛症状,且有效调节前列腺素和性激素水平以改善内分泌环境,疗效持久稳定,值得临床推广使用。

