针刺乳腺活检病理诊断在乳腺癌中的应用价值
郑珍萍
近年来, 受遗传因素、生活习惯等多因素影响, 乳腺癌患病率逐年增高。乳腺癌是近年来十分常见的一种女性恶性肿瘤, 有较高的发病率, 严重威胁着女性患者的健康与安全。其主要原因是肿瘤自身的发生与发展中相应的特异性所决定的, 恶性肿瘤细胞在经过不断的发生发展过程中繁殖出更多的子细胞而扩散危及患者的正常组织甚至危害患者的生命, 对患者的生活质量造成了严重的影响[1]。因此, 为了有效控制乳腺癌的死亡率, 早期发现、早期诊断并给予及时治疗至关重要[2]。针刺乳腺活检病理是在超声引导下, 通过细针进行穿刺活检, 诊断过程创伤较小, 且取材可靠, 能够符合病理取材的需求。现探究将针刺乳腺活检病理应用于乳腺癌诊断中的临床价值, 特对2019 年1 月~2022 年1 月期间在本院接受治疗的乳腺癌患者200 例患者进行探究分析, 并总结如下。
1 资料与方法
1.1 一 般 资 料 选 取2019 年1 月~2022 年1 月 期间在本院接受治疗的乳腺癌患者200 例作为临床研究对象。200 例患者年龄35~65 岁, 平均年龄(44.02±7.22)岁;病程3~25 个月, 平均病程(12.22±5.29)个月;患病部位:54 例双侧乳腺癌, 79 例右侧乳腺癌, 67 例左侧乳腺癌;肿瘤临床分期:38 例Ⅲ期, 104 例Ⅱ期,58 例Ⅰ期。
纳入标准[3]:①均经术后组织病理学诊断确诊为乳腺癌;②符合针刺乳腺活检适应证;③具备完整的临床资料;④所有参与研究人员家属均签订知情同意书。
排除标准[4]:①合并其他乳腺疾病者;②合并神经系统疾病、血液系统疾病者;③合并癌症细胞转移者;④合并精神疾病者。
1.2 方法 所有患者均接受粗针穿刺乳腺活检病理诊断及组织病理学诊断, 针刺乳腺活检即在超声引导下确定入针点, 常规消毒穿刺部位周围皮肤, 将无菌巾铺盖在上方。术者左手将肿物进行固定, 右手握针, 尽可能压紧皮肤, 将针部与胸壁保持平行或呈一定角度刺入肿瘤。以初步设定的进针深度缓慢进针, 在针尖与肿块的2/3 处相碰时拉回针栓, 在平压或负压的情况下将针拔出。将取得的组织放置到玻片上, 给予镜检诊断。
1.3 观察指标及判定标准 以组织病理学诊断结果为金标准, 分析针刺乳腺活检病理诊断结果及针刺乳腺活检病理与组织病理学诊断对病理分型的检出结果;对比患者对组织病理学与针刺乳腺活检病理诊断的满意度。病理分型包括管内癌、黏液癌、浸润型导管癌。患者的诊断满意度采用本院自制的满意度调查问卷进行评定, 问卷包括诊断经济性、时效性以及便捷性。问卷满分100 分, 分值与满意度呈正比。评分>90 分为十分满意, 60~89 分为满意, <60 分为不满意。总满意度=(满意+十分满意)/总例数×100%[5]。
1.4 统计学方法 采用SPSS26.0 统计学软件处理数据。计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 针刺乳腺活检病理诊断结果分析 以组织病理学诊断结果为金标准, 其诊断阳性为200 例;针刺乳腺活检病理诊断的阳性检出率为98.50%(197/200)。
2.2 针刺乳腺活检病理与组织病理学诊断对病理分型的检出结果分析 组织病理学诊断对管内癌、黏液癌、浸润型导管癌的检出率分别为12.00%、9.00%、79.00%, 针刺乳腺活检病理诊断对管内癌、黏液癌、浸润型导管癌检出率分别为12.00%、8.00%、78.50%。见表1。

表1 针刺乳腺活检病理与组织病理学诊断对病理分型的检出结果分析[n(%), n=200]
2.3 患者对组织病理学与针刺乳腺活检病理诊断的满意度对比 患者对针刺乳腺活检病理诊断的总满意显著高于对组织病理学诊断的71.00%, 差异有统计学意义(P<0.05)。见表2。
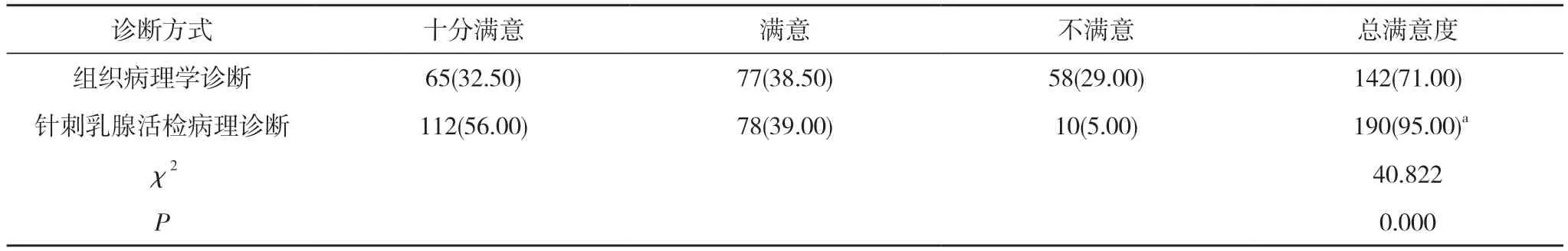
表2 患者对组织病理学与针刺乳腺活检病理诊断的满意度对比[n(%), n=200]
3 讨论
女性乳腺是一种复杂的内分泌器官, 也是女性独有的特殊器官, 可分泌乳汁用以哺育婴儿[6]。目前, 国家癌症中心发布《2017 年中国肿瘤现状和趋势》显示, 女性肿瘤患病率中乳腺癌已经成为女性恶性肿瘤之首, 是危害女性健康、阻碍其追求高生活质量“头号杀手”。乳腺癌的病理机制为上皮细胞异常增殖, 早期无典型临床症状, 多数患者对疾病的自检知识了解较少, 进而导致多数患者在确诊时已处于晚期[7,8]。而对于晚期乳腺癌患者, 其已错过最佳治疗时机, 只能通过放化疗控制疾病进展, 延长生命[9]。随着保乳手术的提出, 该疾病的治疗效果显著提高, 并能够保障乳房完整性[10]。但该术式要求疾病处于早期阶段, 对于发生转移或存在组织浸润者该术式并不适用。
随着近年来乳腺影像技术的发展不断成熟, 乳腺肿块的早期检出率越来越高。超声检查作为无创检查的首选方法之一, 是临床作为常规检查项目的首选。由于其无创性、简便性、可重复性均较好, 且价格低廉,获得了医生与患者的认可。而在临床开展相关的检查中需要注意嘱患者保持仰卧位, 彻底暴露乳腺、腋窝后, 探头频率设置妥当, 以患侧的乳头作为中心呈放射状的超声扫查, 完成各象限的检查, 在检查的过程中一旦发现病灶后, 则立即开展多切面观察, 主要是针对边界、形态、内部回声、血流等相关的情况, 并同时对双侧腋窝淋巴结进行检查以明确淋巴结情况。在乳腺超声检查时对所发现的肿块进行相关乳腺影像报告和数据系统(BIRADS)分类, 超声医师主要依据7 个方面的声像图特征进行判断, 即:形态、边缘、内部回声、后方回声、有无钙化灶、内部血流、纵横比。良恶性肿块有各自不同的特征性表现, 利用超声技术进行诊断时虽然敏感性与特异性较高, 但是不同病例分型超声表现有着较多的相似之处, 有些影像诊断仅能检测到肿块的存在, 对肿块的性质无法确定。且由于在临床中超声医师的检测能力参差不齐、超声仪器参数差异等, 由此可能导致漏诊与误诊几率, 故超声检查只能作为辅助诊断的手段或者初诊患者的检查, 并不能作为疾病性质的诊断手段。由此在临床中, 为了提高恶性肿瘤的早期检出率, 需及时给予活检方式确诊[11]。目前, 临床对乳腺癌的诊断金标准为组织病理学诊断,能够对临床治疗效果有效指导, 保障患者的身体健康。以往, 临床进行病理诊断是通过手术取出肿物组织完成操作, 诊断过程具有较大的创伤性, 不易被患者所接受, 故探寻创伤较小的病理诊断方式势在必行。
针刺乳腺活检病理诊断是确定乳房肿块性质时进行的小型手术, 一般用粗针、细针或是空心针刺穿刺进入乳房内, 通过针获取活组织或细胞接受相关的检查。其相关操作简捷, 仅需局部麻醉即可, 穿刺前为了确保穿刺获取细胞准确, 一般需要在术前接受B 超定位, 在获得准确定位后实施穿刺, 取少许活组织, 并将其送病理科进行相关的病理学检查。在整个过程中,除了麻醉进针会有少许疼痛, 后期基本无任何不适。但在穿刺后注意用手压迫止血约30 min, 休息1 h 后无不适可以离开, 1~2 d 后可以去除局部敷料进行正常洗澡。
本研究表明, 针刺乳腺活检病理诊断的阳性检出率为98.50%。针刺乳腺活检病理诊断对管内癌、黏液癌、浸润型导管癌的检出率分别为12.00%、8.00%、78.5%。患者对针刺乳腺活检病理诊断的满意度显著高于对组织病理学诊断的满意度, 差异有统计学意义(P<0.05)。对其分析, 针刺乳腺活检技术具有创伤小、诊断准确率高、操作简便、耗费较低等多种优势, 且不需要患者住院接受检查。经相关临床研究表明[12],对于直径>2 cm 的乳腺肿物, 其被诊断为阳性的几率更大, 能够及时发现病灶。与手术活检对比, 还具有能够预防肿瘤扩散、转移的特点, 为患者的预后做出保障。同时, 该诊断方式还能准确检出乳腺纤维腺瘤、乳腺增生等良性病变, 降低了手术对患者机体造成的损伤, 更易在临床推广实施。但由于该诊断方式在对肿物进行吸取时, 仅吸取细胞成分, 而无法获得细胞间质结构, 在疾病的形态学的诊断中具有较大的限制, 对于体积较小的肿瘤存在一定的漏诊率以及误诊率, 故需要通过其他诊断联合提高疾病早期诊断准确率。同时, 为了保障疾病诊断准确率, 能有效缓解患者疼痛感, 减少人为因素对诊断结果产生的影响。
综上所述, 乳腺癌诊断中针刺乳腺活检病理诊断具有较高的应用价值, 阳性检出率高且能够准确进行病理分型, 并更易在患者中推广实施。

