1.5T磁共振在诊断膝关节退行性骨关节病中的应用效果
黄 璐
(贵州省骨科医院医学影像科,贵州 贵阳 550002)
关节软骨在维持关节承重与正常活动中扮演着十分重要的角色,软骨病变是影响关节稳定的危险因素。退行性骨关节病(Osteoarthritis,OA)是骨科常见病,该病的形成会导致关节软骨萎缩、坏死,致使关节耐磨能力下降。其中,膝关节OA 是临床上常见的慢性疾病,临床表现为关节软骨病变、骨质呈现增生性病变,多发生于老年人群[1-2]。膝关节OA 的发生与患者的关节创伤、关节畸形、身材肥胖等因素相关,关节创伤或畸形会刺激滑膜,而关节创伤所致炎症反应可能会增加滑膜增生的风险。以往临床上诊断膝关节OA 的主要方式是先根据体征进行初步判断,然后结合X 线检查来明确病变情况。但有研究发现,X 线检查虽能够显示关节软骨的厚度及整体结构,但对于关节软骨组织水分变化的显示效果欠佳,往往需要在关节软骨已出现严重损伤时才能够显现出影像特征,在早期软骨损伤的诊断中缺乏特异性[3-4]。关节镜是诊断软骨病变的金标准,但考虑到此检查中需进行相关组织的切割(做病理切片),侵入性较强且操作复杂,一般不将其作为首选检查方式[5]。随着1.5T 磁共振诊断技术的不断完善,临床发现其能够展现膝关节OA病变发展期间关节软骨组织水分的变化;相较于常规X 线,其在呈现软骨组织变化情况方面的效果更好,有利于临床对膝关节OA 病变的严重程度进行详细的评估。在本文中,笔者主要是探讨1.5T 磁共振在诊断膝关节OA 中的应用效果。现报告如下。
1 资料与方法
1.1 一般资料
分析2020 年4 月至2021 年6 月贵州省骨科医院收治的80 例疑似膝关节OA 患者的影像学资料。纳入标准:(1)检查配合度良好;(2)病史资料、影像学资料完整;(3)有不同程度的关节疼痛、僵硬、活动无力、跛行等症状。排除标准:(1)存在因风湿病、脊柱炎、痛风等原因引起的关节疾病;(2)已开始接受关节镜手术、消炎等治疗的患者;(3)合并血液疾病的患者。入组对象包括男、女各40 例;年龄49 ~72 岁,平均(58.89±5.41) 岁;病程0.7 ~10 年,平均(5.21±0.42) 年。
1.2 方法
对80 例疑似膝关节OA 患者开展1.5T 磁共振检查以及关节镜手术病理检查。进行1.5T 磁共振检查的方法:使用美国GE HDX 1.5T 超导型磁共振仪进行检查。检查时患者保持仰卧位,膝关节外翻约10°~15°,仪器探头定位于目标检查区域,采用膝关节专用表面线圈采集目标区域图像,确保专用线圈置于髌骨下极水平位。为获取多个方位的关节软骨组织情况,分别在不同序列下进行扫查,各序列扫描层间距均为1 mm,层厚均为4 mm,扫描矩阵设定为256×256,检查视野为16 cm,体素为0.8 cm×0.7 cm×0.4 cm。横断面利用T1WI 序列及质子脂肪抑制(PDWI-FS)序列进行检查。参数设定如下:T1WI TE 9.8 ms,TR 500ms;PDWI-FS TE 34 ms,TR 3800 ms。斜 矢 状 面 应 用STIR、T1WI、T2WI 序列进行检查,参数设定如下:STIR TE 22 ms,TR 562 ms ;T1WI TE 22 ms,TR 562 ms;T2WI TE 99 ms,TR 3890 ms。在斜矢状面下进行检查时,需要保证前交叉韧带和斜矢状面平行。冠状面采用STIR、T1WI 序列进行检查,参数设定如下:STIR TE 100 ms、TR 400 ms ;T1WI TE 20 ms、TR 500 ms。观察目标检查区域内关节有无骨质增生、组织游离等情况,了解关节腔是否变窄,关节间隙是否存在积液,内膜是否增厚,记录存在病变征象关节软骨的所处位置及病变情况。进行关节镜手术病理检查的方法:视病变部位灵活选取入路,做穿刺点后深入关节腔,经内侧入路置入探针,依次检查关节囊、关节面、关节间隙处的组织病变情况,注意避免损伤周围血管、神经。
1.3 观察指标
(1)记录80 例患者的关节镜手术病理检查结果及1.5T 磁共振检查结果。(2)以关节镜手术病理检查结果为金标准,评估1.5T 磁共振对膝关节OA 的诊断效能。评估指标包括诊断准确率、灵敏度、特异度。
1.4 统计学分析
使用SPSS 25.0 软件分析数据,计量资料用均数± 标准差(±s)表示,采用t检验,计数资料用百分比(%)表示,采用χ² 检验。P<0.05 为差异有统计学意义。
2 结果
2.1 关节镜手术检查及1.5T 磁共振检查的结果
80 例疑似膝关节OA 患者中经关节镜手术检查确诊为膝关节OA 的患者有55 例(阴性25 例);1.5T磁共振检查结果为阳性者有58 例,为阴性者有22 例。
2.2 1.5T 磁共振检查结果与关节镜手术检查结果的比较
1.5T 磁共振检查结果与关节镜手术检查结果的比较情况见表1。以关节镜手术检查结果为金标准,1.5T磁共振诊断膝关节OA 的准确率为91.25%(73/80),灵敏度为96.36%(53/55),特异度为80.00%(20/25)。
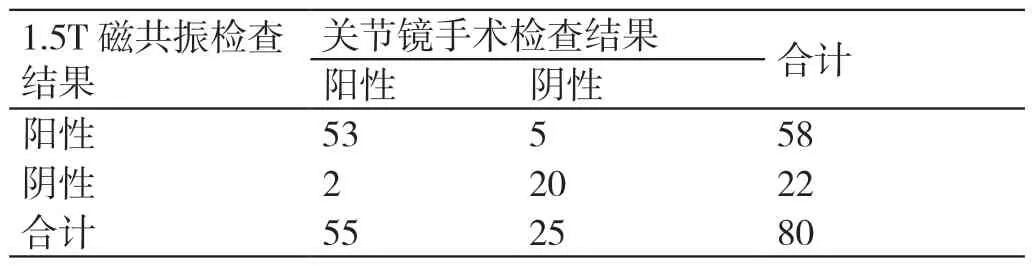
表1 1.5T 磁共振检查结果与关节镜手术检查结果的比较(例)
2.3 1.5T 磁共振与关节镜手术检查对膝关节OA病变影像学表现检出情况的比较
1.5T 磁共振与关节镜手术检查对各种膝关节OA 病变影像学表现检出率的差异无统计学意义(P>0.05),见表2。
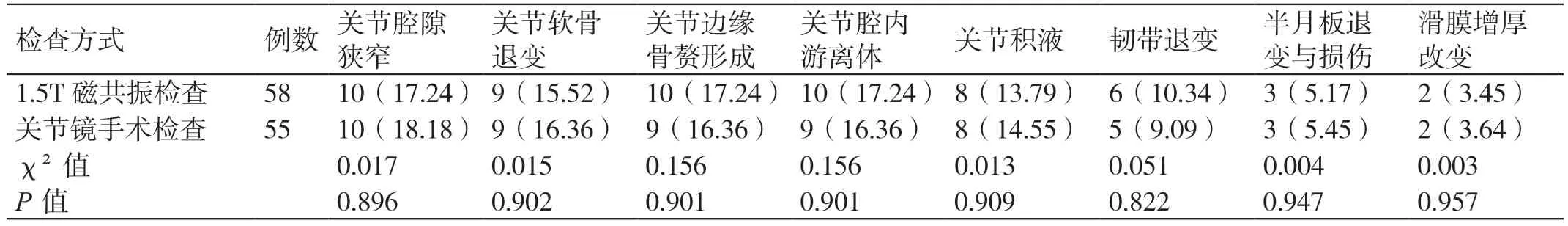
表2 1.5T 磁共振与关节镜手术检查对膝关节OA 病变影像学表现检出情况的比较[例(%)]
3 讨论
膝关节OA 也称为膝骨性关节炎,该病的形成与关节软骨功能减退及组织损伤关联密切,会引发关节活动受限、运动时疼痛加重等症状,需尽早进行治疗,以防关节软骨坏死、萎缩,遏制关节活动功能障碍的发展。尽早对膝关节OA 施以明确诊断,是遏制病变进展的重要前提。关节镜手术检查是诊断膝关节软骨病变的金标准,但该技术属于有创检查,部分早期未出现明显症状的患者对此检查的接受度较低[6-8]。为了在保证良好诊断效能的基础上降低诊断的创伤性,临床上开始致力于探索能够对膝关节OA 作明确诊断的无创性影像学检查方法。本研究的结果显示,1.5T磁共振诊断膝关节OA 的准确率为91.25%(73/80),灵敏度为96.36%(53/55),特异度为80.00%(20/25),诊断效能良好;且以关节镜手术检查结果为依据,发现1.5T 磁共振对关节边缘骨赘形成、关节腔内游离体、滑膜增厚改变等膝关节OA 相关影像学表现的检出情况良好。这与钟志民等[9]的研究结果相近,该研究显示,1.5T 磁共振对膝关节OA 所致软组织肿胀、骨质增生、关节间隙狭窄等影像学表现的检出情况与金标准相当,提示1.5T 磁共振检查可为膝关节OA 的临床诊断提供关节及周围软组织多视角下的影像,丰富诊断依据。关节软骨分布在运动关节的骨性关节面,具有减小关节滑动摩擦力、保护骨关节面等作用。膝关节OA 的产生会破坏膝关节面承重结构,随着软骨细胞损伤程度的加重,患者会逐渐出现疼痛、行走不便等症状,需及时给予诊断及治疗,恢复关节结构的正常。有研究指出,膝关节OA 的形成大多伴随着骨质结构、组织形态等方面的改变,1.5T 磁共振可展现关节软骨退变早期微观化结构变化,比如胶原纤维网格损坏、糖蛋白丢失、自由水含量异常等,常用的序列包括快速自旋回波(FSH)的T1WI、T2WI 以及PDWT、3D 脂肪抑制梯度回波(GRE)[10-11]。综合分析多个序列下的信息,能够获取多个方位下膝关节组织内部水分子的变化情况,防止因视角限制而未全面考量膝关节组织病变情况。此外,1.5T 磁共振检查的可重复性特征显著,除可根据检查影像判断有无病变外,还可以动态跟踪膝关节组织病变的进展、消退情况。
膝关节OA 所致关节肿胀、疼痛与膝关节软骨增生、滑膜炎等病变相关,在影像学检查中多表现为纤维局部关节腔积液[12]。在1.5T 磁共振序列中,T2WI和PDWI 在关节软骨和关节积液间有较好的对比度,关节软骨为中低信号,关节积液为高信号。关节间隙滑膜上皱襞增厚在压脂序列中呈现为稍高信号,关节腔内和髌上囊可显示大片状的长T1与T2信号;组成关节诸骨骨质有增生,胫骨平台、股骨内侧脂像呈片状,为高信号,周围模糊不清晰;在内外侧半月板前后角内图像中可见斑点条状高信号,关节周围软组织有肿胀。关节边缘骨赘形成、半月板损伤等病理性变化与关节间隙狭窄存在密切关联,而应用1.5T 磁共振检查能够根据膝关节间隙狭窄程度判断膝关节OA发病部位骨质结构、半月板、韧带等组织的变化情况。通过定量分析正常软骨和受损软骨间的量化数值差异,可及时了解膝关节软骨下骨机械性能的改变,有助于评估骨性关节炎软骨是否完整,并根据软骨缺损、异常改变程度对病变程度进行评估。
除多方位、多视角检查优势外,1.5T 磁共振对组织水分子的高敏感性同样可协助临床获取更为全面、精准的膝关节OA 诊断依据。本研究结果显示,1.5T 磁共振可显示关节软骨退变、腔隙狭窄等情况。软骨损伤时关节软骨表层中的Ⅱ型胶原发生退变,关节表面的摩擦作用增强,水分子通透性增高[13]。软骨中的水分因为承重快速流出,加之网架损伤以及蛋白多糖的丢失,使更多阴离子暴露,软骨内的水分不断增加,从而导致软骨发生肿胀。开展1.5T 磁共振检查能够在微观结构上间接反映组织生化组成,了解软骨内胶原含量,有助于临床根据软骨肿胀程度判断其是否出现退行性变化[14-15]。利用1.5T 磁共振高清晰度成像的优势还原膝关节软骨及周围软组织的情况,可防止早期症状不显著、图像重叠等情况影响诊断的准确性,有助于从多个方位全面评估膝关节软骨部位间隙的宽度,展现半月板、韧带等组织的情况,便于临床综合分析关节整体结构的病变情况,形成关于膝关节OA 的明确诊断。
综上所述,1.5T 磁共振在膝关节OA 诊断中可发挥积极作用,开展此项检查能够展现关节面、关节腔隙、软组织及周围韧带的情况。发挥此检查技术多方位成像、对组织水分子敏感度高等优势,还原立体的膝关节及周围软组织影像,利用其可重复性检查的优势对膝关节OA 病变的进展进行动态跟踪,可为临床提供丰富的诊断依据,便于临床结合多方位、清晰的膝关节组织影像学表现来对膝关节OA 作出明确诊断。

