直立倾斜试验期间心室复极化指标与血管迷走性晕厥的关系研究
王慧芳,黄织春
晕厥被定义为由一过性全脑血液低灌注导致的短暂性意识丧失(transient loss of consciousness,T-LOC),其特点为发生迅速、一过性、自限性并能够完全恢复,其发作时患者常因肌张力降低、不能维持正常体位而跌倒[1]。晕厥在人群中的发病率高,其发作多呈间断性,且病因复杂并缺乏统一的诊疗标准,目前虽然对晕厥的研究报道较多,但相关数据仍然有限,无论在发病机制、诊断还是治疗方面,仍缺乏多中心、大样本量、随机对照临床研究。血管迷走性晕厥(vasovagal syncope,VVS)是最常见的晕厥类型[2],直立倾斜试验(Head-Up Tilt Test,HUTT)是其诊断“金标准”[3],而心电图指标对于提高HUTT诊断晕厥的价值有重要意义。心室复极化指标通常被用来预测恶性心律失常的发生[4-5],其在VVS中作用的研究较少。本研究旨在探索HUTT期间心室复极化指标与VVS之间的关系,以期为VVS的防治提供参考依据。
1 对象与方法
1.1 研究对象 选取2021年1月至2022年10月就诊于内蒙古医科大学附属医院并行HUTT的疑似VVS患者79例为研究对象。纳入标准:(1)年龄为18~65岁;(2)有晕厥或晕厥前兆病史;(3)了解HUTT相关风险及后果,并签署HUTT知情同意书。排除标准:(1)存在明显的心脏、脑、肺脏等器质性病变者;(2)有吸毒史者;(3)存在炎症和离子(即钾、钙、镁)紊乱、生化指标异常者;(4)服用已知会延长QT间期的药物者;(5)发生恶性心律失常者;(6)对异丙肾上腺素及硝酸甘油过敏者;(7)妊娠期妇女。
1.2 研究方法
1.2.1 心电图检查 对患者进行心电图检查,纸速为25 mm/s,振幅为10 mm/mV。在V5心前区导联中手动测量心室复极化指标,包括RR间期、QT间期、QTc间期、QTp间期、Tp-Te间期、Tp-Te/QT比值、Tp-Te/QTc比值、QT指数(QT index,QTI)、校正的QT间期指数(corrected QT interval index,QTcI),连续测量3个心动周期,取平均值。其中RR间期指两个连续R波之间的时间间隔。QT间期指QRS波起点至T波终点的时间。QTc间期采用Bazett公式计算,即QTc间期=QT间期/。QTp间期指Q波开始到T波峰值的时间。Tp-Te间期指T波峰值到T波终点返回等电位线点的时间间隔;对于倒T波,从倒T波的最低点到T波返回等电位线点的末端测量Tp-Te间期,未考虑U波;在存在“驼峰”T波的情况下,T波的第一个峰值用于测量Tp-Te间期。QTI=(QT间期/656)×(心率+100)。QTcI=(QTc间期/656)×(心率+100)。
1.2.2 HUTT 试验前的准备工作包括:保持检查室环境安静,温度适宜,患者至少空腹4 h。试验过程包括:(1)基础试验:患者取平卧位,5 min后迅速将SHUT-100型直立倾斜试验床(生产厂家:北京斯坦德利科技有限公司)倾斜至70°并持续20 min,观察患者症状和体征变化,如果患者出现阳性结果则立即停止试验。(2)药物激发试验:基础试验无阳性结果者进行药物激发试验,患者保持倾斜状态下舌下含服300~400 μg硝酸甘油(生产厂家:山东圣鲁制药有限公司,国药准字H20058649)(也可使用异丙肾上腺素)并持续20 min,若患者出现阳性结果则立即停止试验,若20 min后仍无阳性结果出现,则试验结果为阴性。
HUTT阳性诊断标准[6]:(1)出现晕厥先兆或晕厥。(2)基础试验和/或药物激发试验中出现收缩压<80 mm Hg(1 mm Hg=0.133 kPa)、舒张压<50 mm Hg,或平均动脉压较基线(躺下平稳后的平均动脉压)下降>25%,或收缩压下降至90 mm Hg以下;心电图检查显示窦性心动过缓(心率<40次/min)、窦性停搏>3 s,或心率较基线减慢>20%,存在一过性二度或二度以上房室传导阻滞、交界区心率。
HUTT阳性分型[6]:(1)Ⅰ型(混合型):出现晕厥或晕厥先兆,血压下降达阳性值,心室率≥40次/min或<40次/min的持续时间<10 s,伴或不伴<3 s的心脏停搏,血压下降早于心率减慢;(2)ⅡA型(心脏抑制型):心室率<40次/min且持续时间>10 s,心脏停搏<3 s,心率减慢早于血压下降;(3)ⅡB型(心脏抑制型):心室率<40次/min且持续时间>10 s,心脏停搏>3 s,心率减慢早于血压下降;(4)Ⅲ型(血管抑制型):收缩压下降至60~80 mm Hg以下或平均动脉压较基线下降>20~30 mm Hg,晕厥时最大心率较基线减慢<10%。
1.3 观察指标 (1)一般资料。收集患者一般资料,包括年龄、性别、临床表现(包括恶心呕吐、心悸、头晕、黑蒙、出汗、视物模糊、胸闷、面色苍白、乏力)。(2)记录患者入院时(T0)及HUTT预倾斜阶段(患者平躺时,T1)、后倾阶段(患者出现阳性结果时,T2)、试验结束时(患者回到平躺位置后,T3)心室复极化指标。
1.4 统计学方法 采用SPSS 26.0软件进行数据分析。不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验,组内不同时间点观察指标比较采用Friedman检验,组内两两比较采用Wilcoxon符号秩检验;计数资料以相对数表示,组间比较采用χ2检验;采用ROC曲线分析T2时QT间期、Tp-Te间期预测VVS的价值。以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 79例患者中,HUTT阳性47例(其中混合型22例,心脏抑制型5例,血管抑制型20例),将其作为VVS组;HUTT阴性32例,将其作为非VVS组。两组年龄及心悸、头晕、视物模糊、胸闷发生率比较,差异无统计学意义(P>0.05);VVS组女性占比及恶心呕吐、黑蒙、出汗、面色苍白、乏力发生率高于非VVS组,差异有统计学意义(P<0.05),见表1。
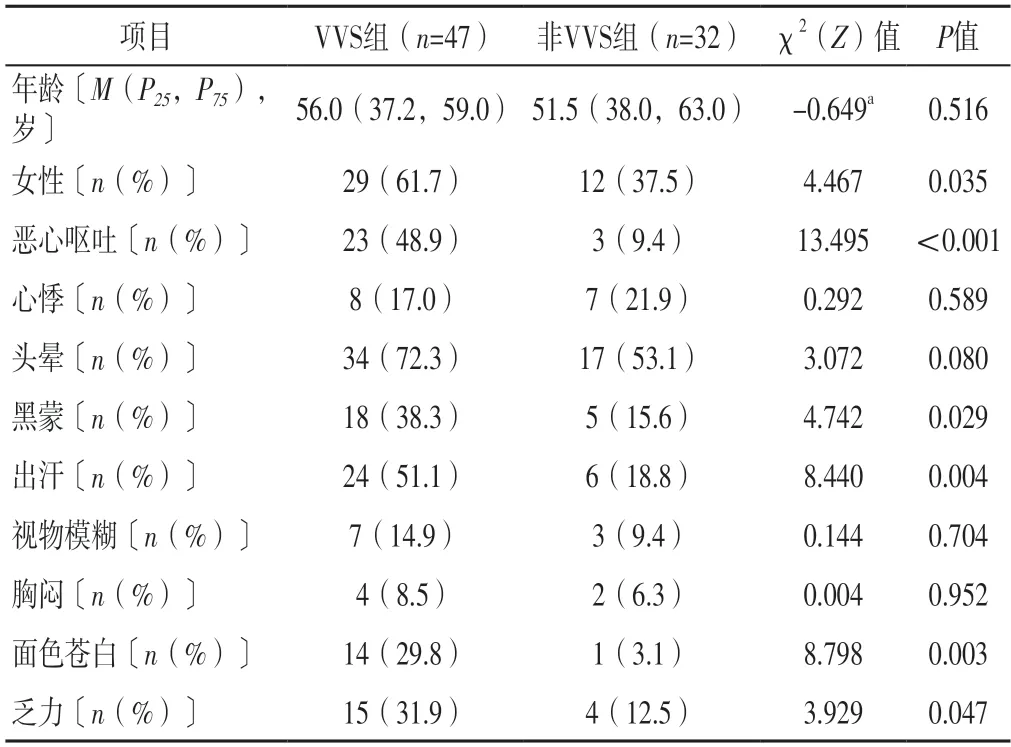
表1 两组一般资料比较Table 1 Comparison of general data between the two groups
2.2 两组不同时间点心室复极化指标比较 VVS组T0时RR间期短于非VVS组,Tp-Te间期长于非VVS组,Tp-Te/QT比值、Tp-Te/QTc比值、QTI、QTcI高于非VVS组,差异有统计学意义(P<0.05);两组T0时QT间期、QTc间期、QTp间期比较,差异无统计学意义(P>0.05)。两组T1时RR间期、QT间期、QTp间期比较,差异无统计学意义(P>0.05);VVS组T1时QTc间期、Tp-Te间期长于非VVS组,Tp-Te/QT比值、Tp-Te/QTc比值、QTI、QTcI高于非VVS组,差异有统计学意义(P<0.05)。VVS组T2时RR间期、QT间期、Tp-Te间期长于非VVS组,Tp-Te/QT比值、Tp-Te/QTc比值高于非VVS组,差异有统计学意义(P<0.05);两组T2时QTc间期、QTp间期、QTI、QTcI比较,差异无统计学意义(P>0.05)。VVS组T3时RR间期、QT间期、QTc间期、QTp间期、Tp-Te间期长于非VVS组,Tp-Te/QTc比值、QTI高于非VVS组,差异有统计学意义(P<0.05);两组T3时Tp-Te/QT比值、QTcI比较,差异无统计学意义(P>0.05)。非VVS组T2时RR间期、QT间期、QTp间期、Tp-Te间期短于T0、T1时,QTc间期长于T0、T1时,Tp-Te/QTc比值低于T0、T1时,QTI高于T0、T1时,QTcI高于T1时,差异有统计学意义(P<0.05);非VVS组T3时RR间期、QT间期、QTp间期、Tp-Te间期短于T0、T1时,Tp-Te/QTc比值低于T0、T1时,QTcI高于T0、T1时,QTc间期长于T1时,RR间期长于T2时,QTc间期短于T2时,QTI、QTcI低于T2时,差异有统计学意义(P<0.05);VVS组T2时QT间期短于T1时,QTp间期短于T0、T1时,Tp-Te间期长于T0、T1时,Tp-Te/QT比值、Tp-Te/QTc比值高于T0、T1时,差异有统计学意义(P<0.05);VVS组T3时QT间期长于T0、T2时,QTp间期长于T0、T1、T2时,Tp-Te间期短于T2时,Tp-Te/QT比值、Tp-Te/QTc比值低于T1、T2时,差异有统计学意义(P<0.05),见表2。
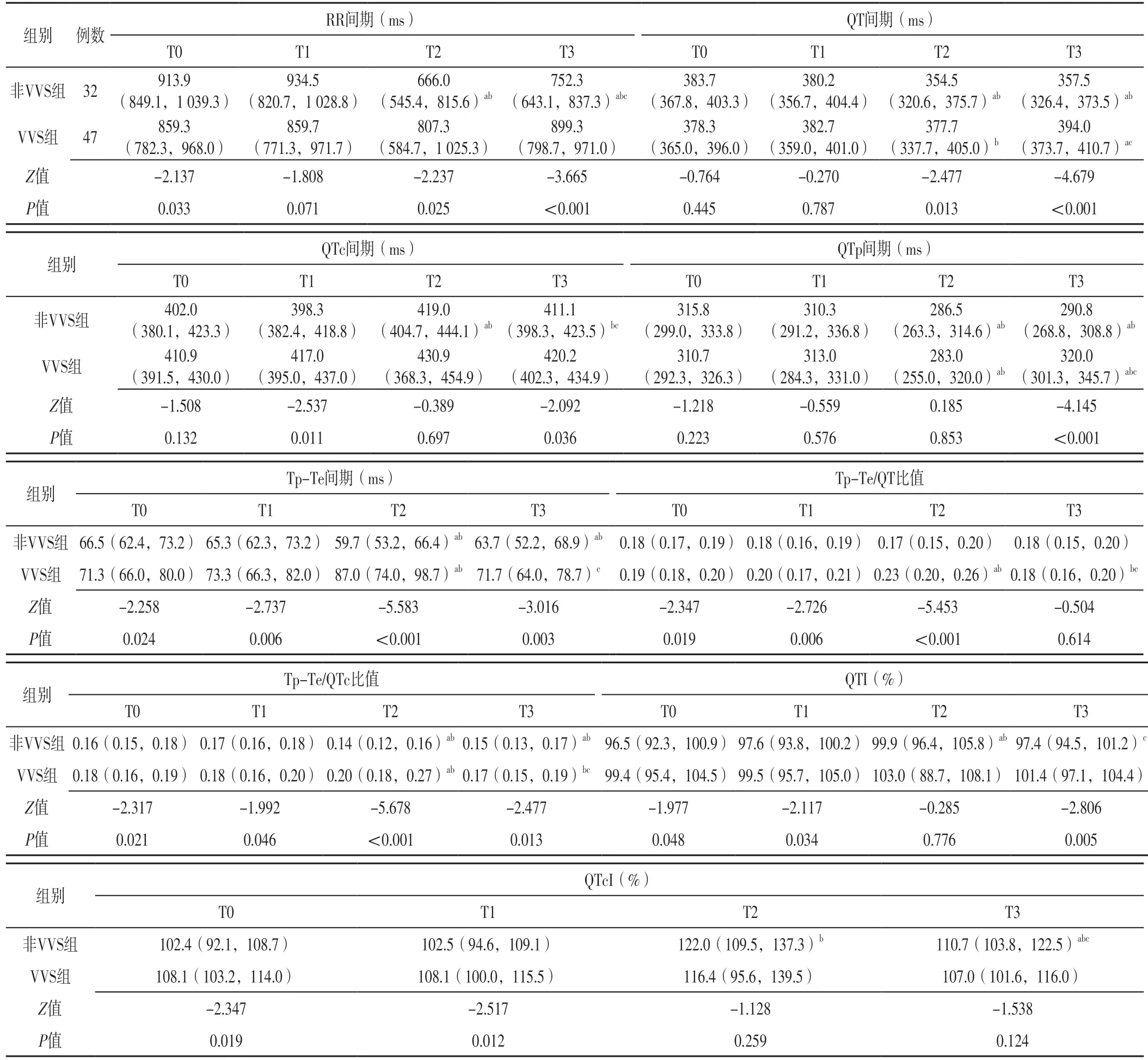
表2 两组不同时间点心室复极化指标比较〔M(P25,P75)〕Table 2 Comparison of ventricular repolarization indexes between the two groups at different time points
3 讨论
晕厥是临床上的常见症状,其中又以VVS最为常见。随着研究的深入,人们对VVS的了解较前有所增多,VVS目前被普遍认为与自主神经和血管张力调节失衡有关[7],其发病机制与Bezold-Jarisch反射有关,该反射可引起交感神经活性下降、迷走神经活性升高,导致反射性心动过缓、血压下降、脑血流量降低,进而引起晕厥,而HUTT可通过体位改变或药物作用诱发Bezold-Jarisch反射,从而模拟或再现晕厥发作过程,进一步明确晕厥的病因[1,6]。此外,心电图指标可以提高HUTT结果的准确性,且可以更早地发现试验过程中晕厥的患者,从而提高试验的安全性[6]。心室复极化指标作为重要的心电图指标,对多种疾病均有预测作用[8]。正常心肌细胞动作电位是由去极化和复极化离子电流形成的,其中复极化过程尤为重要,而自主神经通过对离子通道的控制可影响复极化过程,且自主神经张力增高或减低均会对心室复极化产生影响,即交感神经张力增高时QT间期明显缩短,并伴有T波形态改变,而副交感神经张力增高时QT间期则延长[9]。除了QT间期、QTc间期外,近年来随着研究的不断深入,逐渐发现了Tp-Te间期、Tp-Te/QT比值、Tp-Te/QTc比值、QTI、QTcI等新型心室复极化指标[10-11]。本研究旨在分析HUTT期间心室复极化指标和VVS之间的关系。
本研究结果显示,VVS组女性占比及恶心呕吐、黑蒙、出汗、面色苍白、乏力发生率高于非VVS组,与既往研究结果[7-9]相似。还有研究显示,VVS主要发生在31~50岁人群中[12],其中面色苍白、头晕和出汗是最常报告的前驱体征和症状[8,13]。
研究显示,自主神经系统与心血管系统密切相关,HUTT是临床上用于检测心血管自主神经功能的主要方法[14],而自主神经功能障碍是VVS的主要发病原因[7]。在HUTT期间,自主神经系统的变化包括交感神经张力增加、副交感神经张力下降和血液中儿茶酚胺水平升高[15],其可通过影响心室肌的动作电位持续时间(action potential duration,APD)而直接影响QT间期,并通过调节RR间期而间接影响QT间期[16]。KOLARCZYK等[17]探究了HUTT期间RR间期与VVS的关系,结果显示,晕厥组直立期的RR间期短于入院时、静息期及患者回到平卧位之后的RR间期。研究表明,VVS患者QT间期及其相关指标可能出现异常[18],其可能反映心室复极化的自主神经调节过程。一项关于HUTT期间VVS患者QT间期动态变化的研究结果显示,静息时VVS组和对照组QT间期比较无统计学差异,而HUTT期间发生晕厥时VVS组QT间期明显延长[19]。QTc间期的主要决定因素是左心室收缩功能,同时QTc间期延长被认为是交感-迷走神经失衡的结果,其可能是晕厥患者发生心血管病的潜在标志物[20]。目前国内外关于QTp间期与VVS关系的研究较少,其通常被用来辅助测量Tp-Te间期[21]。Tp-Te间期是衡量心肌透壁性复极离散度(transmural dispersion of repolarization,TDR)的指标,用于评估心室复极情况,也是评估心律失常风险的指标[22]。AMOOZGAR等[23]研究显示,HUTT阳性患儿V1导联的Tp-Te间期明显延长。同样的,SUCU等[11]研究证实,神经介导性晕厥与Tp-Te间期延长有关。KOLARCZYK等[17]研究发现,晕厥儿童在直立倾斜试验床倾斜之后的阶段中的Tp-Te间期较其余阶段明显延长,认为Tp-Te间期可能是评估晕厥儿童室性心律失常风险的工具,且Tp-Te间期延长的晕厥儿童需要继续接受门诊检查及治疗。本研究结果显示,VVS组T0时RR间期短于非VVS组,Tp-Te间期长于非VVS组;VVS组T1时QTc间期、Tp-Te间期长于非VVS组;VVS组T2时RR间期、QT间期、Tp-Te间期长于非VVS组;VVS组T3时RR间期、QT间期、QTc间期、QTp间期、Tp-Te间期长于非VVS组。分析原因可能为自主神经功能障碍导致VVS患者交感神经功能下降,副交感神经功能增强,进而导致病情进展,而迷走神经兴奋时会引发RR间期、QT间期及Tp-Te间期延长[11,17]。虽然RR间期、QT间期在HUTT期间均延长,但QT间期对HUTT的反应比心率的变化慢,导致使用Bazett公式计算的QTc间期明显延长[21]。本研究结果还显示,两组T0时QT间期、QTc间期、QTp间期比较,差异无统计学意义;两组T1时RR间期、QT间期、QTp间期比较,差异无统计学意义;两组T2时QTc间期、QTp间期比较,差异无统计学意义;这可能与本研究患者例数较少有关。此外,本研究结果显示,非VVS组T2时RR间期、QT间期、QTp间期、Tp-Te间期短于T0、T1时,QTc间期长于T0、T1时;非VVS组T3时RR间期、QT间期、QTp间期、Tp-Te间期短于T0、T1时,RR间期长于T2时,QTc间期短于T2时。分析原因为,非VVS患者在后倾阶段其交感神经兴奋,导致RR间期、QT间期、QTp间期缩短(心率增快)[7],而QT间期的缩短幅度更大,故QTc间期延长;在试验结束时,患者心率较后倾阶段慢,故QTc间期缩短;此外,非VVS患者在后倾阶段和试验结束时的交感神经张力增加,可直接或间接激活快激活延迟整流钾电流通道[9],从而导致Tp-Te间期缩短。本研究结果还显示,VVS组T2时QT间期短于T1时,QTp间期短于T0、T1时,Tp-Te间期长于T0、T1时;VVS组T3时QT间期长于T0、T2时,QTp间期长于T0、T1、T2时,Tp-Te间期短于T2时。分析原因为,在晕厥发作出现严重心动过缓时尽管迷走神经对窦房结有明显影响,交感神经对外周血管的作用消失,但残余交感神经对心室肌的刺激可能导致VVS诱发的心动过缓期间QT间期缩短[24];VVS患者发病时存在自主神经功能障碍,交感神经张力减弱,心室不同部位复极异质性增大[9],从而导致Tp-Te间期延长。
目前关于Tp-Te/QT比值、Tp-Te/QTc比值与VVS关系的研究较少。SUCU等[11]试验证实了神经介导性晕厥患者发病与Tp-Te/QT比值、Tp-Te/QTc比值增高相关。本研究结果显示,VVS组T0、T1、T2时Tp-Te/QT比值、Tp-Te/QTc比值高于非VVS组;VVS组T3时Tp-Te/QTc比值高于非VVS组;非VVS组T2、T3时Tp-Te/QTc比值低于T0、T1时;VVS组T2时Tp-Te/QT比值、Tp-Te/QTc比值高于T0、T1时,T3时Tp-Te/QT比值、Tp-Te/QTc比值低于T1、T2时;提示VVS患者HUTT期间尤其后倾阶段Tp-Te/QT比值、Tp-Te/QTc比值明显升高。
研究显示,QTI受自主神经张力的影响,校正混杂因素后QTI比QTc间期能更敏感和准确地反映自主神经功能障碍情况[25-26]。研究显示,VVS患者QTc间期、QTp间期明显延长,QTI、QTcI明显升高[11,14]。同样的,SUCU等[11]研究显示,神经介导性晕厥患者QTI及QTcI均升高。本研究结果显示,VVS组T0、T1时QTI、QTcI高于非VVS组;两组T2时QTI、QTcI比较,差异无统计学意义;VVS组T3时QTI高于非VVS组;两组T3时QTcI比较,差异无统计学意义;非VVS组T2时QTI高于T0、T1时,QTcI高于T1时;非VVS组T3时QTcI高于T0、T1时,QTI、QTcI低于T2时;提示VVS可能与QTI、QTcI无关,本研究结果与上述研究结果不同,可能与本研究患者例数较少有关。
综上所述,HUTT期间,VVS患者发病时RR间期、QT间期、Tp-Te间期延长,Tp-Te/QT比值、Tp-Te/QTc比值升高。但本研究尚存在一定局限性:(1)本研究样本量较小,可能对总体的代表性较差。(2)试验期间心电图指标依靠计算机软件分析获得,虽然避免了手动测量造成的误差,但仍存在一定的测量误差,可能在一定程度上影响试验结果。(3)虽然测量心电图指标时选择3个心动周期以尽量减小测量误差,但仍不能完全反映真实的结果。
作者贡献:王慧芳进行文章的构思与设计,文献/资料收集、整理,撰写及修订论文;黄织春进行文章的可行性分析,负责文章的质量控制及审校,并对文章整体负责、监督管理。
本文无利益冲突。

