PDCA循环管理降低肿瘤患者调强放疗摆位误差的有效性
赵本华,付文荣,王海云, 曹继宗,惠 斌
1.西安国际医学中心医院放射治疗中心,陕西西安 710100;2.空军军医大学唐都医院放射诊断科,陕西西安 710038
调强放疗是治疗肿瘤的一种常用手段,既能精确照射肿瘤靶区,又能尽可能保护正常器官与组织,从而有效提高肿瘤控制率,降低放射并发症发生率[1-2]。但调强放疗中不可能避免存在摆位误差,使肿瘤靶区剂量得不到完全保证,且正常组织也可能受到照射[3-4]。因此,在调强放疗时需严格要求肿瘤患者摆位准确,降低摆位误差,以确保肿瘤靶区无遗漏的同时,不过多危及正常器官与组织[5-6]。PDCA循环是一种质量管理工具,最早被应用在企业管理中,现已在护理管理中得到应用,但在降低肿瘤患者调强放疗摆位误差的相关报道较少[7]。基于此,本研究探讨了PDCA循环管理在降低肿瘤患者调强放疗摆位误差中的应用效果,现报道如下。
1 资料与方法
1.1一般资料 选取2021年1-12月在西安国际医学中心医院(以下简称本院)接受治疗的120例肿瘤患者作为研究对象,按照不同的干预方法将其分为常规组和研究组,每组60例。纳入标准:(1)经病理组织活检确诊;(2)首次接受放疗;(3)完成放疗计划;(4)年龄35~70岁;(5)文化水平为小学及以上;(6)神志清晰,可配合研究;(7)临床资料完善。排除标准:(1)卡氏评分<70分;(2)预计生存期<3个月;(3)伴有皮肤疾病、糖尿病;(4)伴有精神疾病、认知功能障碍;(5)不能满足放疗定位要求。常规组女24例,男36例;年龄37~70岁,平均(54.14±7.83)岁;肿瘤类型:胸腹部肿瘤16例,头颈部肿瘤23例,生殖系统肿瘤13例,淋巴及血液系统肿瘤8例;文化水平:初中及小学33例,高中15例,高中以上12例。研究组女28例,男32例;年龄35~70岁,平均(52.28±8.54)岁;肿瘤类型:胸腹部肿瘤17例,头颈部肿瘤25例,生殖系统肿瘤12例,淋巴及血液系统肿瘤6例;文化水平:初中及小学29例,高中17例,高中以上14例。两组患者性别、年龄、肿瘤类型、文化程度比较,差异均无统计学意义(P>0.05),具有可比性。本研究由本院医学伦理委员会审核通过。所有患者均知晓本研究,并签署知情同意书。
1.2方法
1.2.1常规组 予以常规干预,放疗前辅助患者完成各项检查,制作放疗体位装置,并模拟定位,医师勾画靶区范围,保持标记清晰,若出现褪色现象,应及时请医师补画;照射时要确保与定位体位一致,告知患者放疗过程中不可随意变换体位。
1.2.2研究组 在常规干预基础上予以PDCA循环管理,具体措施如下:(1)计划阶段。组建肿瘤患者调强放疗摆位改进小组,组长为放疗科主任,组员包括放疗医师2名、物理师2名、技师2名及护士2名。小组成员采用鱼骨图法找出肿瘤患者调强放疗摆位误差产生原因,包括人、法、机、料、测、环6个方面,如心理辅导不到位、宣教不到位、培训不到位、制度不健全等。梳理调强放疗流程,讨论并制订肿瘤患者调强放疗有关规章制度,涉及放疗前后心理护理、摆位误差测量规范、定位规范、放疗注意事项、放疗操作规范等。组员将改进目标设定为降低肿瘤患者调强放疗摆位误差,并依照患者个体化差异制订不同调强放疗方案。(2)执行阶段。小组组长对组员实施培训,并培训全部参与治疗人员,使其掌握肿瘤患者调强放疗期间注意事项、心理干预方法及体位固定、摆位等操作规范、工作流程。调强放疗前,依照患者实际情况制作放疗定位模具,由放疗医师及护士向肿瘤患者介绍治疗流程、注意事项,解答患者疑问,给予心理辅导,与患者亲切交流,与其进行适度肢体与眼神接触,并播放轻柔、舒缓音乐,以缓解患者紧张、不安等不良情绪,再由放疗医师、物理师与技师依照标准定位治疗流程进行定位与体位固定,最后由物理师与技师进行摆位、治疗,依据规范测量并记录摆位误差。(3)检查阶段。每周放疗结束后,由组长组织组内放疗医师、物理师、技师及护士各1名组成检查组,与技师、物理师联系,共同检查肿瘤患者定位、体位固定、摆位、摆位误差测量与记录等操作执行情况及各种记录表、检查表,与护士、放疗医师沟通,掌握肿瘤患者病情、对患者的心理干预情况,与肿瘤患者沟通,了解其心理、生理、精神状况,以及患者放疗次数、对放疗的看法等。由组长记录检查情况。(4)改进阶段。肿瘤患者调强放疗疗程结束后,由组长组织组员召开小组会议,统计、分析检查情况,找出现存问题,与组员共同探讨总结问题产生的根因,并形成改进意见,提出改进措施,优化肿瘤患者调强放疗体位固定、定位、摆位、摆位误差测量与记录、心理干预等方案。将改进措施应用于下批放疗患者中,对于未解决、新发现、疑难与遗留问题转入下一PDCA循环中加以解决。
1.3观察指标
1.3.1依从性 比较两组干预前后依从性,其中主动按指示进行放疗定位与摆位为完全依从,被动按指示进行放疗定位与摆位为部分依从,不能按指示进行放疗定位与摆位为不依从[8-9]。总依从率=(完全依从例数+部分依从例数)/总例数×100.00%。
1.3.2占机时间 比较两组定位占机时间与摆位占机时间。定位占机时间是指从患者进入治疗室开始到患者腋中线、双乳连线、体中线与三维定位激光线相吻合的时间。摆位占机时间是指从患者进入治疗室到患者体表定位标记线与三维定位激光线相吻合的时间[10-11]。
1.3.3摆位误差 比较两组干预前后X、Y、Z轴上摆位误差,以电子射野影像系统(瑞典Elekta公司,iViewGT3.2)、红外线跟踪摆位系统(德国Brain LAB公司,EXACTRAC 4.5)测量摆位误差,放疗前拍摄2张患者正交野射野图像,依据数字重建图像对靶区解剖结构进行勾画,由≥2名专业医师对比数字重建图像、正交野射野图像,以电子射野影像系统中iViewGT软件测量X(左右)、Y(上下)、Z(前后)轴上摆位误差。每例患者干预前后各拍摄、测量1次[12-13]。
1.3.4护理质量 自制评估量表对两组护理人员护理质量进行评价,内容包括基础护理、操作技术、护理安全、护理不良事件、人文关怀,每个项目分值为0~100分,得分高低与护理质量呈正比[14]。经预实验,本量表评估一致性信度Cronbach′s α为0.91,效度系数为0.80。

2 结 果
2.1两组干预前后依从性比较 干预前,研究组总依从率为45.00%,低于常规组的53.33%,但差异无统计学意义(P>0.05);干预后,研究组总依从率(96.67%)高于常规组(73.33%),差异有统计学意义(P<0.05)。见表1。
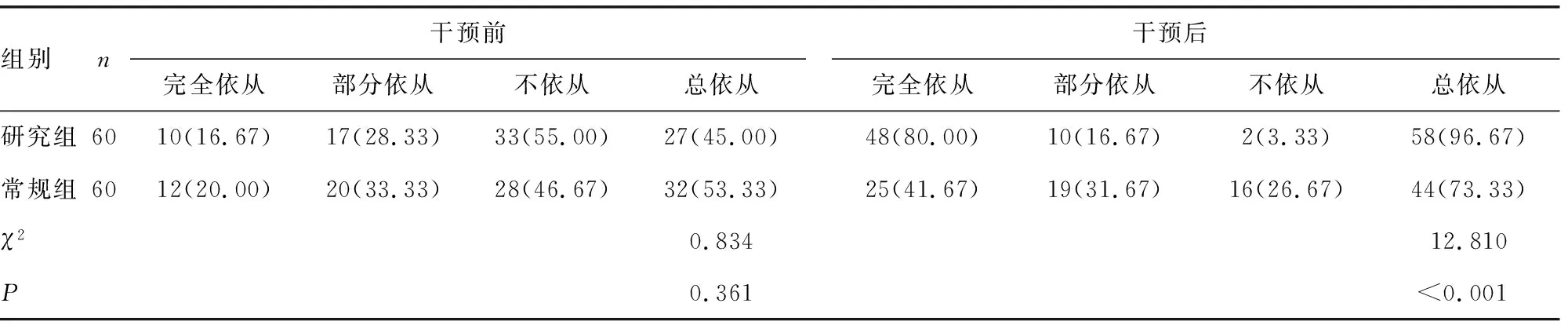
表1 两组干预前后依从性比较[n(%)]
2.2两组占机时间比较 研究组定位与摆位占机时间均短于常规组,差异有统计学意义(P<0.05)。见表2。
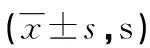
表2 两组占机时间比较
2.3两组干预前后摆位误差比较 干预前,两组X、Y、Z轴上摆位误差比较,差异均无统计学意义(P>0.05);干预后,研究组X、Y、Z轴上摆位误差均优于常规组,差异有统计学意义(P<0.05)。见表3。
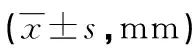
表3 两组干预前后摆位误差比较
2.4两组护理质量比较 研究组基础护理、操作技术、护理安全、护理不良事件、人文关怀护理质量得分明显高于常规组(P<0.05)。见表4。
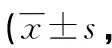
表4 两组护理质量比较分)
3 讨 论
调强放疗包括体位固定、定位、肿瘤靶区勾画、摆位、治疗执行等多个环节,摆位是其中重要一环,摆位误差会对照射剂量造成直接影响,进而降低治疗效果与安全性[15-16]。因此,有必要给予摆位误差校正高度重视。
PDCA循环包括计划、执行、检查、改进4个阶段,是一个不断发现并解决问题的过程,可取得循环改进护理质量的效果[17]。杨建芬等[18]指出,PDCA循环可降低直肠癌患者调强放疗摆位误差。患者执行力、理解力不同,加之不良情绪、意志力、呼吸幅度、咳嗽、吞咽等因素影响,均会造成体位移动,导致摆位误差,从而降低调强放疗精确性。本研究结果显示,干预后研究组总依从率高于常规组、定位与摆位占机时间均短于常规组,且X、Y、Z轴上摆位误差优于常规组,差异均有统计学意义(P<0.05),说明在肿瘤患者调强放疗中实施PDCA循环管理,能提高依从性,减少占机时间,进而降低摆位误差,与杨建芬等[18]研究结果相似。分析原因可能为,PDCA循环管理首先分析肿瘤患者调强放疗摆位误差产生原因,制订相关护理计划,可为降低摆位误差奠定基础,执行阶段给予患者健康宣教、心理辅导等干预,可使患者掌握体位固定方法,缓解紧张、焦虑情绪,以最佳状态面对放疗,由被动接受摆位转换至主动配合摆位,缩短定位与摆位时间,通过实现定位治疗流程标准统一化、模具选择制作个体化,可提高治疗精度,降低摆位误差,在检查阶段检查患者体位固定、摆位等各项操作的执行情况,为循环反馈系统的形成提供支持,在改进阶段,完成1个PDCA循环后,将未解决的摆位误差有关问题转入下一PDCA循环中,通过不断改进,可进一步降低摆位误差。本研究中研究组基础护理、操作技术、护理安全、护理不良事件、人文关怀护理质量得分明显高于常规组(P<0.05),说明PDCA循环管理的应用可有效提高护理质量,这与摆位误差的下降密不可分。
综上所述,PDCA循环管理用于降低肿瘤患者调强放疗摆位误差效果突出,可提高依从性,缩短定位与摆位占机时间,有效降低摆位误差。

