CT、MRI 在原发性骨肿瘤中侵袭特征的比较研究
陈春兵,陈 剑,徐贵川,黄国飚,江 林
(遵义市第一人民医院<遵义医科大学第三附属医院>放射科 贵州 遵义 563000)
原发性骨肿瘤是原发于骨骼或其附属组织的肿瘤,临床表现类型多样,且有良恶性之分,通常良性骨肿瘤容易治疗,但恶性肿瘤因其病理特性复杂,病情发展迅速,在临床上的治疗效果并不理想。虽然临床上原发性骨肿瘤病变的发生率相对较低,但病情较为复杂,一旦控制不当,将直接威胁患者生命安全[1]。原发性骨肿瘤具有生长缓慢、早期症状不明显等特点,随着肿瘤长大,会直接压迫骨周边组织,导致患者临床疼痛症状明显,伴随着骨折、局部肿胀等侵袭症状[2]。由此可见,针对原发性骨肿瘤患者,需要在早期诊断分析骨肿瘤良恶性,观察局部侵袭情况,从而提高患者病情诊出率,有利于患者后续治疗[3]。基于此,本文选取遵义市第一人民医院2016年1月—2022年12月收治的140 例骨肿瘤病变患者,分析CT、MRI 技术在骨肿瘤诊断中的应用价值,报道如下。
1 资料与方法
1.1 一般资料
回顾性分析遵义市第一人民医院2016年1月—2022年12月收治的140 例骨肿瘤病变患者的临床资料,经病理证实良性92 例,恶性48 例。良性病变患者中,男性65 例,女性27 例,年龄22 ~65 岁,平均年龄(43.26±4.73)岁;病程1 ~3年,平均病程(1.55±0.27)年。恶性病变患者中,男性31 例,女性17 例,年龄23 ~66 岁,平均年龄(44.13±4.87)岁;病程1 ~3年,平均病程(1.53±0.24)年。肿瘤发病部位:四肢长骨109 例、脊柱16 例、其他15 例。患者均知情同意并签署知情同意书。
纳入标准:①所有患者均经手术病理证实为骨肿瘤病变;②患者均于术前7 d 接受CT 及MRI 检查,影像学检查资料完整。排除标准:①存在其他恶性肿瘤者、肝肾功能不全者;②认知、行为异常者;③检查禁忌者;④转移性骨肿瘤患者;⑤无法配合本次研究者及中途退出者。
1.2 方法
CT 扫描:采用西门子SOMATOM Force 双源CT,扫描参数:电压120 kV,电流200 mAs,准直器宽度64×0.6 mm,螺距1.0 mm,旋转时间0.33 s,层厚1.0 mm,重叠0.7 mm;CT 增强扫描采用CT 专用高压注射器以3.0 ~4.0 mL/s 流速经肘静脉注入造影剂碘海醇,剂量为1.5 ~2.0 mL/kg,图像重建算法采用骨算法,进行矢状位、冠状位三维重建及多平面重组图像后处理。
MRI 扫描:使用Siemens 3.0T MRI Vida 扫描,选择自旋回波序列SE-T1WI:TR 600 ms,TE 10 ms;快速自旋回波序列(FSE)T2WI:TR 3 800 ms,TE 80 ms;脂肪抑制序列选择T2WI 预饱和压脂像:TR 2 500 ms,TE 40 ms。根据患者病变部位进行扫描,维持层厚5 mm,层间距为0.5 ~1.0 mm,视野(FOV)20 ~40 cm,矩阵为256×256。增强MRI 专用高压注射器以1.5 mL/s 流速经肘静脉注入造影剂钆喷酸葡胺0.2 mmol/kg。平扫及增强采集图像至少包含轴位、冠状面及矢状位。
原发性骨肿瘤侵袭征象分析及图像阅读:由2 位副主任医师进行阅片,观察肿瘤情况及侵袭特征。侵袭性征象的判定:骨皮质中断与病理性骨折、类似瘤骨的钙化骨与残余骨质、骨膜反应不连续、周围骨髓与软组织水肿、存在占位效应的异常软组织影。经专业医师阅片分析,统计存在侵袭性征象的病例,并结合其诊断效果,确定最终的病理诊断符合例数。
1.3 观察指标
①以病理结果为金标准,统计CT、MRI 单一及联合检测结果,比较诊断效能,指标包括灵敏度、特异度、准确率。②对比良恶性原发性骨肿瘤的侵袭性特征,包括骨皮质中断与病理性骨折、类似瘤骨的钙化骨与残余骨质、骨膜反应不连续、周围骨髓与软组织水肿、存在占位效应的异常软组织影五种侵袭特征。
1.4 统计学方法
采用SPSS 21.0 统计软件分析数据。符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验,易P<0.05 为差异有统计学意义。
2 结果
2.1 不同检测方式对原发性骨肿瘤的诊断结果
140 例患者手术病理证实,良性92 例,恶性48 例;良性肿瘤包括骨软骨瘤18 例、骨样骨瘤17 例、骨血管瘤16 例、骨化性纤维瘤16 例、骨巨细胞瘤12 例、其他13 例;恶性肿瘤包括骨肉瘤12 例、软骨肉瘤8 例、骨纤维肉瘤7 例、尤文氏肉瘤6 例、恶性神经鞘瘤5 例、淋巴结4 例,浆细胞瘤3 例,其他3 例。
CT 检测良性肿瘤87 例,恶性肿瘤53 例,误诊10 例,漏诊5 例;MRI 检测良性88 例,恶性52 例,误诊7 例,漏诊3 例。CT、MRI 联合检测良性92 例,恶性48 例,误诊1 例,漏诊1 例。CT 及MRI 联合检测灵敏度97.92%、特异度98.91%、准确率98.57%均高于CT及MRI 单一检测,其中特异度、准确率差异有统计学意义(P<0.05),CT 与MRI 比较各指标差异不显著(P>0.05)。见表1 ~表4。

表1 CT 检测结果 单位:例
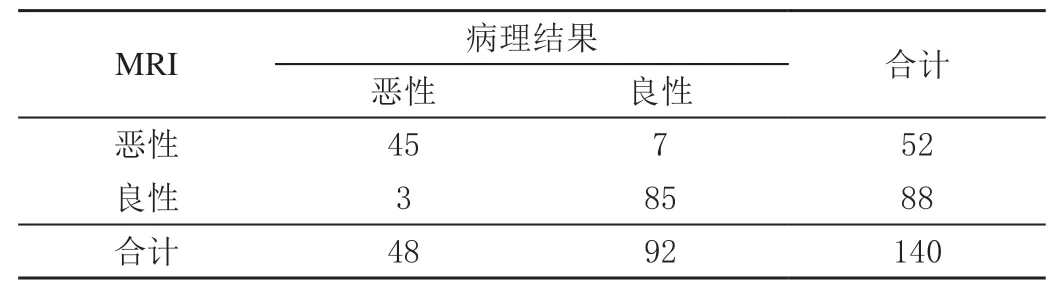
表2 MRI 检测结果 单位:例
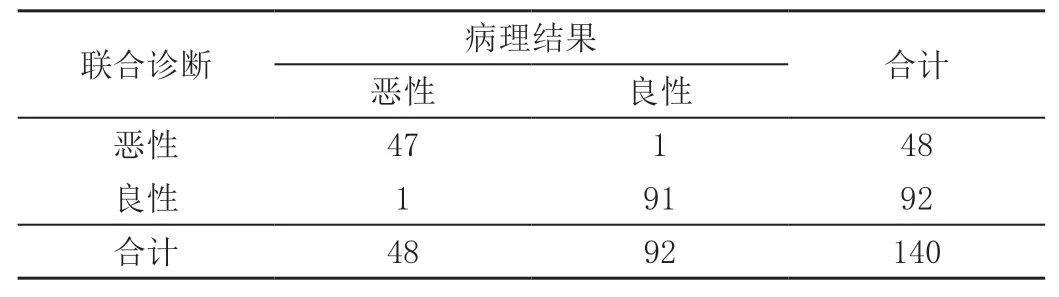
表3 CT 联合MRI 检测结果 单位:例

表4 不同检测方式诊断效能比较[%(n/m)]
2.2 良恶性原发性骨肿瘤侵袭特征差异比较
良恶性原发性骨肿瘤骨髓与软组织水肿、占位效应的异常软组织影、骨膜反应不存在连续性、骨皮质中断与病理性骨折及类似瘤骨的钙化骨与残余骨质CT、MRI侵袭特征差异显著(P<0.01),见表5。

表5 良恶性骨肿瘤CT、MRI 侵袭性特征差异比较[n(%)]
3 讨论
骨肿瘤是发生于骨骼或其附属组织(血管、神经、骨髓等)的肿瘤,是常见病。原发性骨肿瘤的病临床表现为缓慢进行性、呈膨胀性的局部骨性肿块,侵蚀骨皮质,肿块可压迫邻近器官、组织,从而出现局部骨区畸形、肿胀、疼痛等不同临床表现[2]。骨肿瘤对人类机体的影响较为直观,一旦治疗不当,将严重影响患者生活质量,甚至导致死亡。统计发现,我国骨肿瘤发病率平均为1/50 000,常见致病因素包括遗传及基因、不当饮食习惯、生活压力过大、环境影响因素等[3]。而长期高度的精神压力将导致身体疲惫、免疫功能下降、内分泌失调、体内酸性物质沉积也是主要的骨肿瘤的诱发原因[4]。
而随着临床医疗水平的提升,CT、MRI 技术日渐成熟,CT、MRI 技术在原发性骨肿瘤临床诊断中应用广泛[5]。本文结果发现,140 例患者经手术病理证实,良性肿瘤92 例,恶性肿瘤48 例;CT 检测良性87 例,恶性53 例,误诊10 例,漏诊5 例;MRI 检测良性88 例,恶性52 例,误诊7 例,漏诊3 例。CT、MRI 联合检测良性92 例,恶性48 例,误诊1 例,漏诊1 例。CT、MRI 联合检测灵敏度97.92%、特异度98.91%、准确率98.57% 均高于CT 的89.58%、89.13%、89.29% 及MRI 的93.75%、92.39%、92.86%,其中特异度、准确率差异有统计学意义(P<0.05),CT 与MRI 比较各指标差异不显著(P>0.05)。与成旭鸿等[6]研究结果相似,说明CT 与MRI 联合诊断原发性骨肿瘤,诊出率更高。其主要是因为CT 具有较高的密度分辨率,能够清晰显示骨肿瘤骨质破坏及骨膜反应情况,尤其表现在显示细薄骨膜反应上,但对于肿瘤周围水肿、软组织肿块及邻近组织与器官的关系情况等,并不能完全显示。MRI 在临床上普及率越来越高,其具有较高的组织分辨率,可以准确显示病灶范围及软组织肿块,清晰显示肿瘤周围水肿、肿瘤与邻近组织与器官的关系,但显示钙化的情况并不理想[7]。但采用CT 联合MRI 的诊断方式,能够综合两种诊断方法的优势,从而提升其诊断效果。本文结果发现,良恶性原发性骨肿瘤骨髓与软组织水肿、占位效应的异常软组织影、骨膜反应不存在连续性、骨皮质中断与病理性骨折及类似瘤骨的钙化骨与残余骨质CT、MRI 侵袭特征差异显著(P<0.01),根据原发性骨肿瘤侵袭特征,辨别其良恶性,便于后续治疗。在CT、MRI 相关侵袭性征象的诊断中发现,①对于骨髓与软组织水肿征象,CT 无法观察到骨髓水肿情况,仅能显示周围软组织肿胀;而MRI 能够有效确诊患者骨髓水肿与软组织水肿位置和具体范围[8]。②对于软组织肿块征象,CT 图像能够呈现与软组织肿块及邻近组织与器官的关系情况,并不能完全显示;而MRI 诊断能够发现其边界情况,检测内部信号和密度,从而分析肿瘤良恶性更加可靠。③对于骨膜反应不存在连续性征象情况,CT 图像能够清晰显示骨膜反应,但针对细薄的骨膜反应仍旧有一定的局限性[9],而MRI 图像亦能显示。④在骨皮质中断与病理性骨折,采用CT 诊断能清楚发现患者骨皮质连续性中断、病理性骨折情况,具有较高的诊断效果;而MRI 显示效果相差不大。⑤瘤骨的钙化骨与残余骨质征象中,CT 诊断效果优秀,采用MRI 并不能清晰呈现患者病理组织钙化情况,导致临床诊断误差较大[10]。肿瘤侵袭特征往往会同时出现情况,单一用CT 或者MRI 检查原发性骨肿瘤侵袭征象,容易造成临床误诊情况,不利于后续正确治疗,因此,CT、MRI 联合诊断能够全面显示原发性骨肿瘤骨髓与软组织水肿、占位效应的异常软组织影、骨膜反应不存在连续性、骨皮质中断与病理性骨折及类似瘤骨的钙化骨与残余骨质等侵袭性特征,从而对原发性骨肿瘤有更加全面的评判,作出准确诊断[11-12]。
综上所述,CT、MRI 对原发性骨肿瘤各有优势,但两种单一诊断方式在检出其侵袭征象方面存在局限性,通过CT 联合MRI 诊断方式能够有效提升原发性骨肿瘤检出率,清晰显示患者骨肿瘤侵袭性征象,有利于分析患者病情,值得临床推广应用。

