益气定眩方联合针刺对颈性眩晕患者的疗效研究
韩雪
(佳木斯市中医医院老年病科,黑龙江 佳木斯 154002)
颈性眩晕又称椎动脉型颈椎病,因椎动脉颅外段受到颈椎异常增生或生理曲度改变等导致颈椎病变受到压迫及刺激,出现椎动脉扭曲或痉挛等现象,继而出现因脑供血不足引发的眩晕等临床症状。中老年患者是该病症常见人群,其症状特点在于头颈部活动时突发眩晕,病情严重者可导致晕厥,且症状持续时间较短,随着颈部位置恢复症状逐渐缓解[1,2]。目前,临床治疗颈性眩晕的方法较多,西医在颈性眩晕治疗中以非甾体类镇痛、抗血小板聚集等药物为主,可有效改善血液黏稠度及各临床症状,但患者需长时间服药,所产生的药物不良反应等易对其治疗依从性造成影响[3]。近年来,中医学通过辨证论治,在改善临床症状、减少不良反应中具有重要作用。针刺为中医外治法,通过对病变处行针刺刺激,有助于减轻神经根水肿,改善局部微循环障碍,并可解除肌痉挛,促进受损神经修复,但单独使用起效较慢。益气定眩方为经验方,具有宁心安神、燥湿利水、健脾和胃之效[4]。鉴于此,本研究采用益气定眩方联合针刺治疗颈性眩晕,旨在探究对眩晕程度及椎动脉血流动力学的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2019 年3 月—2021 年6 月于我院接受治疗的80 例颈性眩晕患者作为研究对象,按随机数字表法分为研究组及对照组,每组40 例。研究组男19 例,女21 例;年龄26~70 岁,平均年龄(48.52±3.61)岁;病程7 个月~4 年,平均病程(2.08±0.59)年;合并糖尿病19 例,高血压23 例,高血脂12 例。对照组男17 例,女23 例;年龄25~70 岁,平均年龄(48.49±3.37)岁;病程6 个月~4 年,平均病程(2.10±0.63)年;合并糖尿病21 例;高血压24 例,高血脂10 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究获我院伦理委员会批准,患者知情同意并签署知情同意书。
1.2 诊断标准
西医符合《眩晕诊治多学科专家共识》[5]中相关诊断标准,患者存在颈部疼痛,伴有眩晕、头晕等症状;旋颈试验呈阳性;影像学检查可见椎体不稳、椎间盘突出及颈椎反屈等。中医符合《中医病证诊断疗效标准》[6]中气虚血瘀证诊断标准,表现如下:眩晕耳鸣、劳累即发、动则加剧、面色唇甲不华、倦怠乏力;头部刺痛、食欲减退、无法入睡,舌质淡,苔黄,脉细涩。
1.3 入选标准
纳入标准:符合中、西医诊断标准;均可耐受本次治疗。排除标准:既往存在颈椎手术史;代谢或免疫系统疾病;感染或传染性疾病;局部皮肤破损;认知功能障碍,无法配合完成本次研究者。脱落与剔除标准:患者出现其他特殊病情,需要服用影响本次研究结果的药物;存在严重并发症需更改治疗方案者。终止试验标准:治疗过程中出现严重不良反应者;治疗过程中出现并发症或危急重症,需进行治疗而影响本次实验者;患者或家属中途退出或放弃本次研究者;医患无法合作,客观因素拒绝本次实验治疗,经劝阻无效者。
1.4 方法
所有患者均采用常规治疗,取30 mg 盐酸倍他司汀注射液(华润双鹤药业股份有限公司,规格:2 ml ∶10 mg,国药准字:H11022022)与250 ml 生理盐水混合后静脉滴注治疗,1 次/d。对照组在常规治疗基础上采用针刺治疗,取双侧大椎穴、天柱穴、风池穴,患侧外关穴、合谷穴、曲池穴、后溪穴,针刺治疗时使患者保持坐位,使用一次性不锈钢毫针,对穴位周围皮肤行常规消毒,对大椎穴斜刺0.5~1.0 cm,针感向肩臂部传导,而其他穴位均采用常规针刺治疗,针刺强度以局部酸胀感为主,待针刺得气后留针30 min 后拔出,1 次/d,每周治疗5 次,连续治疗4 周。于上述治疗基础上,研究组联合益气定眩方治疗,组方如下:龙骨30 g、干姜9 g、桂枝10 g、白芍15 g、生牡蛎30 g、生柴胡10 g、天麻10 g、川芎15 g、泽泻20 g、白术20 g、陈皮10 g、荷叶15 g、党参30 g、茯苓30 g、当归15 g、甘草9 g。用水煎煮取汁200 ml,100 ml/次,2 次/d,1 剂/d,连续服用4 周。
1.5 观察指标
①临床疗效:眩晕、颈部疼痛等症状全部消失,中医证候积分下降幅度≥95%为临床治愈;眩晕、颈部疼痛等临床症状较治疗前明显好转,中医证候积分下降70%~94%为显效;眩晕、颈部疼痛等症状好转,中医证候积分下降30%~69%为有效;未达上述标准为无效。②中医证候积分:评估患者治疗前及治疗4 周后眩晕耳鸣、面色唇甲不华、倦怠乏力、头部刺痛、食欲减退、无法入睡症状改善情况,依据无、轻度、中度、重度赋予0、2、4、6 分,评分越高表明症状越严重。③眩晕程度:于治疗前及治疗4 周后应用颈性眩晕症状与功能评估量表(ECCV)对患者眩晕程度进行评估,包括头痛2 分,心理、工作、日常生活、颈肩痛、社会适应各4 分,眩晕程度16 分,评分越高表明眩晕症状越轻。④椎动脉血流动力学指标:分别于治疗前及治疗4 周后应用彩色多普勒超声诊断仪对患者椎动脉血流情况进行评估,包括左侧椎动脉(LVA)、右侧椎动脉(RVA)及基底动脉(BA)。⑤前庭功能:采用前庭诱发肌源性电位,包括颈源性肌源性电位cVEMP、眼源性肌源性电位oVEMP,仪器采用日本光电肌电位诱发电位。分别记录N 波潜伏期、P 波潜伏期和N-P 波振幅。
1.6 统计学分析
2 结果
2.1 两组临床疗效比较
研究组治疗总有效率高于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组临床疗效比较[n(%)]
2.2 两组中医证候积分及眩晕程度评分比较
治疗后,两组中医证候积分及眩晕程度评分优于治疗前,研究组中医证候积分低于对照组,眩晕程度评分高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组中医证候积分及眩晕程度评分比较[(±s),分]
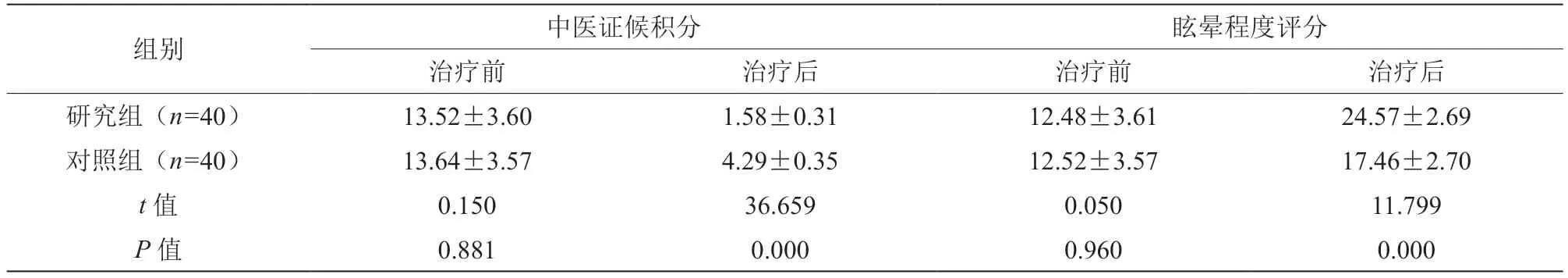
表2 两组中医证候积分及眩晕程度评分比较[(±s),分]
组别 中医证候积分 眩晕程度评分治疗前 治疗后 治疗前 治疗后研究组(n=40)13.52±3.60 1.58±0.31 12.48±3.61 24.57±2.69对照组(n=40)13.64±3.57 4.29±0.35 12.52±3.57 17.46±2.70 t 值 0.150 36.659 0.050 11.799 P 值 0.881 0.000 0.960 0.000
2.3 两组椎动脉血流动力学指标比较
治疗后,两组LVA、RVA 及BA 水平高于治疗前,且研究组高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组椎动脉血流动力学指标比较[(±s),cm/s]
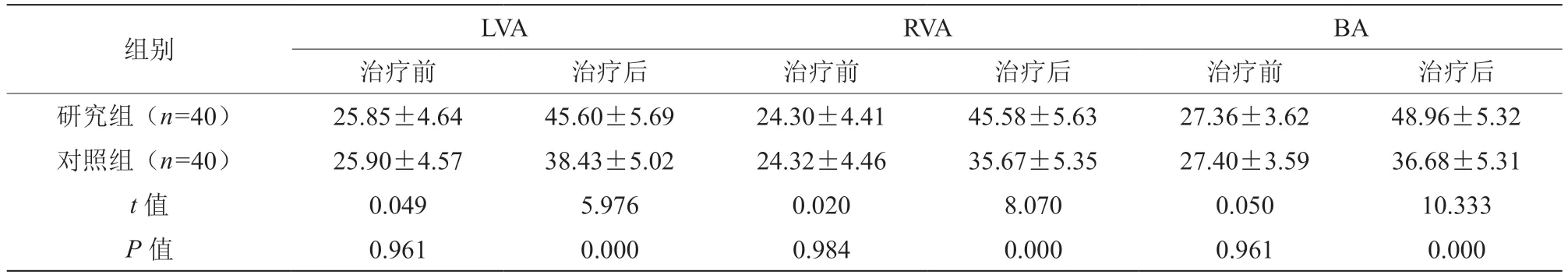
表3 两组椎动脉血流动力学指标比较[(±s),cm/s]
组别 LVA RVA BA治疗前 治疗后 治疗前 治疗后 治疗前 治疗后研究组(n=40)25.85±4.64 45.60±5.69 24.30±4.41 45.58±5.63 27.36±3.62 48.96±5.32对照组(n=40)25.90±4.57 38.43±5.02 24.32±4.46 35.67±5.35 27.40±3.59 36.68±5.31 t 值 0.049 5.976 0.020 8.070 0.050 10.333 P 值 0.961 0.000 0.984 0.000 0.961 0.000
2.4 两组前庭功能水平比较
治疗后,两组前庭功能水平优于治疗前,且研究组CGPR 水平优于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组治疗前后前庭功能水平比较(±s)

表4 两组治疗前后前庭功能水平比较(±s)
组别 时间 cVEMP oVEMP N 波潜伏期 P 波潜伏期 N-P 波振幅 N 波潜伏期 P 波潜伏期 N-P 波振幅研究组(n=40)治疗前 13.41±0.54 24.56±0.54 52.232±4.52 10.11±0.55 16.03±0.54 3.81±0.54治疗后 13.55±0.56 23.26±0.49 56.89±3.62 10.21±0.52 15.14±0.43 4.78±0.41 t 值 1.273 12.607 5.702 0.934 9.117 10.116 P 值 0.206 0.000 0.000 0.352 0.000 0.000对照组(n=40)治疗前 13.49±0.61 24.45±0.61 51.45±4.65 10.18±0.53 16.15±0.49 3.83±0.48治疗后 13.64±0.53 23.80±0.57 53.58±3.25 10.06±0.47 15.84±0.33 4.22±0.38 t 值 1.313 5.505 2.655 1.198 3.711 4.505 P 值 0.192 0.000 0.009 0.234 0.000 0.000 t治疗前 0.694 0.955 0.840 0.648 1.164 0.196 P治疗前 0.489 0.342 0.403 0.518 0.247 0.845 t治疗后 0.825 5.080 4.811 1.513 9.132 7.084 P治疗后 0.411 0.000 0.000 0.133 0.000 0.000
3 讨论
3.1 中医学对颈性眩晕的认识
中医学依据颈性眩晕症状表现将其归结为“眩晕”范畴,眩晕即旋转不定,甚则晕倒。病理关键在于经脉与气血郁结,颈椎退行性改变、颈肌损伤、骨质增生、环枢椎关节错位等均可导致经脉气血瘀阻、气滞不通。《灵枢·口问篇》中记载:“故上气不足……目为之眩”。眩晕分型较多,但不外乎虚实两端,传统眩晕病机为血虚、气虚、阴虚、阳虚等,气之实则表现为气滞及气瘀,气为万病之源,可导致脏腑功能紊乱,使患者出现眩晕、头胀晕、旋转感、站立不稳、腰膝无力等症状,还会对肝、肾、脾等脏器造成影响。因肝喜调达,当肝气郁结、气郁化火时,则致肝肾亏损、水不涵木、肝阳上亢,上冲于脑后发生眩晕;又因肝木旺克脾土,脾胃受损,则影响水谷运化,吸收精微物质,引发气血生化来源不足,气血亏虚无法上荣于脑后致眩;或因脾虚运化水湿功能受限,聚湿生痰,痰浊蒙蔽清窍后至眩。由此可见,脏腑之气的虚实转化是颈性眩晕的基本病机,且贯穿本病始终[7,8]。故在中医治疗中应以补虚为主,同时兼以活血化瘀,方可达治疗目的。
3.2 治疗效果分析
本研究结果显示,治疗总有效率研究组为95.00%,高于对照组的80.00%,表明采用益气定眩方联合针刺在颈性眩晕患者治疗中临床疗效确切。针刺作为中医常用的外治法,能够有效改善脑部循环及代偿功能,增强脑血流的主动调节功能,加快脑灌注量。本研究中选择的大椎穴为督脉常用腧穴,具有通阳调气、通督镇静之效;天柱穴属足太阳膀胱经,能够有效缓解肩背痛、头痛等症状,具有行气止痛之效;风池穴清肝明目、平肝潜阳;外关穴、合谷穴通经活络、清热解表、行气止痛;曲池穴疏风清热;后溪穴通督脉、壮阳气;诸穴合用,可激发阳经之气、安神定眩、行气止痛[9,10]。益气定眩方为我院常用经验方,组方中龙骨镇静安神、平肝潜阳;干姜温中散寒、回阳通脉;桂枝温经通脉、助阳化气;白芍行气止痛、养血调经;生牡蛎收敛固涩、平肝潜阳;生柴胡疏肝解郁、升阳举陷;天麻祛风通络;息风止痉、平抑肝阳;川芎祛风止痛、行气活血;泽泻渗水利湿;白术燥湿利水;陈皮理气健脾、燥湿化痰;荷叶生津清热;党参补中益气、益血生津、健脾益肺;茯苓宁心安神;当归补血活血。诸药合用,可奏健脾和胃、活血化瘀、宁心安神、燥湿利水之效[11]。
3.3 对中医证候积分及眩晕程度评分的影响
本研究中研究组治疗后中医证候积分低于对照组,眩晕程度评分研究组高于对照组,表明联合治疗能够有效改善患者各临床症状,并可改善眩晕程度,有助于促进病情转归。分析其原因为在针刺治疗下能够有效刺激各穴位,达到安神定眩、通经活络、行气止痛之效,同时配合益气定眩方治疗可从根本上解决病机,以达宁心安神、缓解眩晕的效果。
3.4 对椎动脉血流动力学及前庭功能的影响
本研究中研究组治疗后LVA、RVA 及BA 水平均高于对照组,CGPR 水平优于对照组,表明在联合治疗下患者前庭功能得到有效改善,且椎动脉血流动力学各指标水平均得到好转,有助于促进病情转归。现代药理学研究表明[12],益气定眩方中的当归有效成分阿魏酸等能够对抗血栓形成,抑制血小板聚集;党参中的总黄酮可扩展脑血管,促进脑部血液循环,兴奋中枢神经系统,改善椎动脉血流动力学;川芎中的生物碱、有机酸等成分可降低血管外周阻力,增大脑血流量,减轻脑组织缺血缺氧性损害。
综上所述,益气定眩方联合针刺在颈性眩晕患者治疗中能够有效缓解各临床症状,减轻眩晕程度,改善椎动脉血流动力学各指标水平,疗效确切,有助于促进预后恢复。但本研究纳入样本量较少、研究时间较短等,使得临床数据存在一定误差,在后续研究中需加大研究样本量,延长随访时间,为临床提供更加可靠且有效的数据参考。

