子宫动脉上行支结扎术联合宫腔球囊填塞术在剖宫产产后出血中的应用效果
陈丽芳 郑玉 李剑琦
1陆丰市人民医院妇产科,汕尾 516500;2广州医科大学附属第三医院妇产科 广东省产科重大疾病重点实验室,广州 510150
产后出血是目前我国孕产妇死亡的首位原因。绝大多数产后出血所导致的孕产妇死亡是可避免或创造条件可避免的,其关键在于早期诊断和正确处理[1]。产后出血是指胎儿娩出后24 h 内阴道分娩者出血>500 ml、剖宫产分娩者出血>1 000 ml[2]。产后出血有4大主要原因,其中最常见的是子宫收缩乏力,治疗子宫收缩乏力的方法有子宫按摩或者压迫法、应用缩宫素、止血药物、宫腔填塞术(包括宫腔球囊填塞术)[3]、子宫压迫缝合术、盆腔血管结扎术(包括双侧子宫动脉上行支、下行支结扎术)[4]、经导管动脉栓塞术、子宫切除术等[2]。
在广州医科大学附属第三医院的技术帮扶下,陆丰市人民医院自2019 年开始自主开展剖宫产术中施行双侧子宫动脉上行支结扎术或联合宫腔球囊填塞术用于产后出血的救治。本研究回顾性分析陆丰市人民医院近年来开展该两项技术以来产后出血的数据,探讨剖宫产术中应用双侧子宫动脉上行支结扎术联合宫腔球囊填塞术治疗产后出血的效果,为提高陆丰市人民医院产后出血的诊治水平,降低产后出血的发生率、减少产后出血量,也有助于减少产褥感染的发生,促进产妇的快速康复。
资料和方法
1.一般资料
回顾性统计2019 年1 月至2021 年12 月在陆丰市人民医院住院剖宫产分娩、具有产后出血高危因素的产妇共200例,剖宫产产后出血行子宫动脉上行支结扎术联合宫腔球囊填塞术的设为研究组,剖宫产产后出血单纯行宫腔球囊填塞术的设为对照组。其中研究组100 例和对照组100 例,研究组年龄为(28.07±4.78)岁,孕周范围34+3~40+5周,对照组年龄(27.74±3.90)岁,孕周范围34+4~40+3周。其中,研究组100 例中产后出血高危因素(手术指征)分别为双胎妊娠23 例、前置胎盘18 例、胎盘早剥6 例、重度子痫前期22 例、巨大儿14 例、羊水过多7 例、产程异常10 例;对照组100 例中产后出血高危因素(手术指征)分别为双胎妊娠21 例、前置胎盘19 例、胎盘早剥9 例、重度子痫前期18 例、巨大儿16 例、羊水过多8 例、产程异常9 例。本回顾性研究经陆丰市人民医院伦理委员会批准。
2.纳入标准、排除标准
纳入标准:(1)具有剖宫产产后出血高危因素:双胎妊娠、前置胎盘、胎盘早剥、重度子痫前期、巨大儿、羊水过多、产程异常等;(2)胎儿娩出后子宫收缩差,经常规处理后仍然出现10 min 内出血量达800 ml,或预计产后出血量1 000 ml 以上。排除标准:胎儿娩出后,经常规处理产后出血量≤800 ml。
3.实施方法
剖宫产术中顺利娩出胎儿后,考虑均具有产后出血高危因素,全部产妇常规给予子宫肌层注射20 U缩宫素、卡前列素氨丁三醇注射液,将子宫搬出腹腔后按摩子宫促进收缩,如子宫收缩差,符合上述纳入标准,即行以下方法处理:研究组行双侧子宫动脉上行支结扎术联合宫腔球囊填塞术,对照组单纯行宫腔球囊填塞术。双侧子宫动脉上行支结扎术和宫腔球囊填塞术具体操作步骤按照参考文献[5]执行。
4.观察指标
观察研究组和对照组的产后出血量、手术时间、住院时间和术前术后血红蛋白(HGB)变化,记录两组的产后并发症及不良反应情况,包括伤口愈合不良、产褥感染、下肢静脉血栓、头晕、恶心呕吐和腹胀、腹泻症状。
5.统计分析
数据分析使用Graphpad Prism 9.0 软件进行统计并分析。研究对象中符合正态分布的计量资料使用(±s)进行表示,用独立样本t检验。对手术指征、术后并发症及不良反应率等计数资料使用例(%)进行表示,用χ2检验,比较的检验水准设定为α=0.05,以P<0.05为差异有统计学意义。
结果
1.一般情况分析(表1)
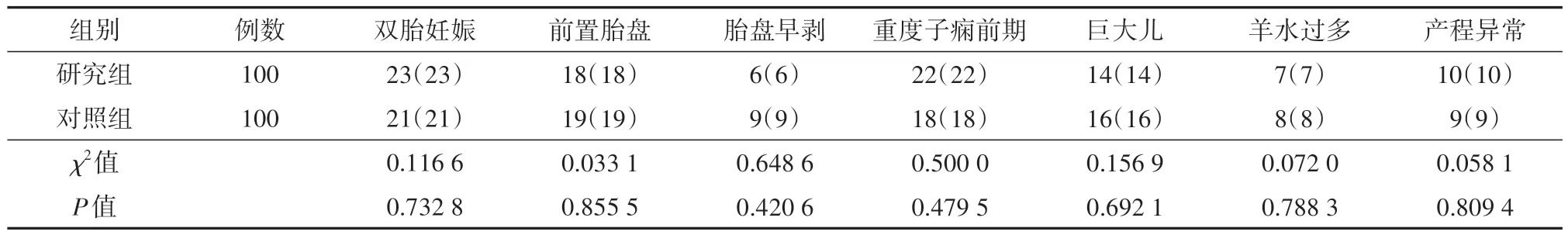
表1 两组具有产后出血高危因素的剖宫产产妇的剖宫产手术指征比较[例(%)]
纳入共200 例产妇,研究组年龄为(28.07±4.78)岁,对照组年龄(27.74±3.90)岁,两组比较差异无统计学意义(t=0.534 9,P=0.593 3);研究组孕周范围34+3~40+5周,对照组孕周范围34+4~40+3周。具有产后出血风险的剖宫产手术指征中,研究组与对照组的双胎妊娠、前置胎盘、胎盘早剥、重度子痫前期、巨大儿、羊水过多、产程异常指征占比差异均无统计学意义(均P>0.05)。
2.研究组100 例产妇与对照组100 例产妇围手术期临床观察指标的比较(表2)
表2 两组具有产后出血高危因素的剖宫产产妇的围术期临床观察指标比较(± s)
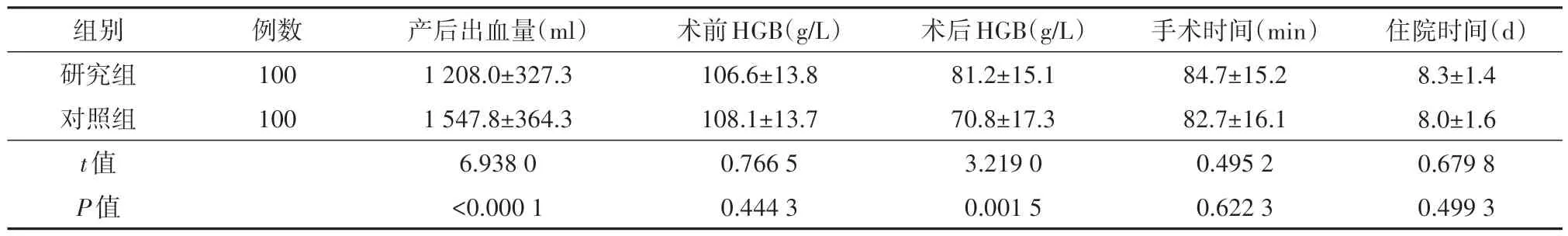
表2 两组具有产后出血高危因素的剖宫产产妇的围术期临床观察指标比较(± s)
注:研究组行双侧子宫动脉上行支结扎术联合宫腔球囊填塞术,对照组单纯行宫腔球囊填塞术;HGB为血红蛋白
组别研究组对照组t值P值例数100 100产后出血量(ml)1 208.0±327.3 1 547.8±364.3 6.938 0<0.000 1术前HGB(g∕L)106.6±13.8 108.1±13.7 0.766 5 0.444 3术后HGB(g∕L)81.2±15.1 70.8±17.3 3.219 0 0.001 5手术时间(min)84.7±15.2 82.7±16.1 0.495 2 0.622 3住院时间(d)8.3±1.4 8.0±1.6 0.679 8 0.499 3
研究组的产后出血量为(1 208.0±327.3)ml,对照组产后出血量为(1 547.8±364.3)ml,研究组的产后出血量比对照组明显较少,两组比较差异有统计学意义(t=6.938 0,P<0.000 1)。研究组的术前HGB 为(106.6±13.8)g∕L,对照组为(108.1±13.7)g∕L,两组比较差异无统计学意义(t=0.766 5,P=0.444 3);研究组的术后HGB 为(81.2±15.1)g∕L,对照组为(70.8±17.2)g∕L,两组比较差异有统计学意义(t=3.219 0,P=0.001 5)。研究组和对照组的手术时间分别为(84.7±15.2)min 和(82.7±16.1)min,两组比较差异无统计学意义(t=0.495 2,P=0.622 3);研究组和对照组的住院时间分别为(8.3±1.4)d 和(8.0±1.6)d,两组比较差异无统计学意义(t=0.679 8,P=0.499 3)。
3. 两组产妇术后并发症及不良反应发生情况比较(表3)

表3 两组具有产后出血高危因素的剖宫产产妇的产后并发症及不良反应发生情况比较(例)
研究组和对照组术后并发症及不良反应有伤口愈合不良、产褥感染、下肢静脉血栓、头晕、恶心呕吐和腹胀、腹泻,总的发生例数和总发生率分别为23 例(23%)和20 例(20%),虽然研究组发生率高于对照组,但两组比较差异无统计学意义(χ2=0.266 6,P=0.605 6)。
讨论
产后出血是产科严重的并发症,特别是在剖宫产分娩中,既往本院在技术缺乏的情况下,主要是使用宫缩剂、持续性子宫按摩或按压等保守措施来治疗产后出血,但对于严重的产后出血或者难治性产后出血[6],单纯靠上述保守措施仍无法止血,这个时候就需要外科手术(包括双侧子宫动脉上行支结扎术、宫腔球囊填塞术)、介入治疗甚至切除子宫来治疗[4]。
子宫动脉上行支结扎术属于盆腔血管结扎术的一种,是预防和治疗产后出血甚至是严重产后出血的利器。妊娠晚期,90%子宫血流的来源于子宫动脉,因此,子宫动脉上行支结扎可使产后的子宫血流明显减少,当子宫的侧支循环建立时,出血部位已形成牢固血栓而达到有效的止血目的[7]。有研究报道,单纯子宫动脉上行支结扎术可以有效降低凶险性前置胎盘剖宫产产后出血发生率和减少出血量[8]。
宫腔球囊填塞术作为产后出血,特别是严重性产后出血的治疗方法,发挥了非常重要的作用[4]。曾成英等[9]认为宫腔球囊填塞术操作简单、止血快,出血量、输血量、疗效优于B-Lynch 缝合术。李相宜等[10]研究认为,在治疗剖宫产产后出血中,宫腔球囊填塞术对于减少术后2 h出血和术后24 h 出血显著优于宫腔塞纱术。曾丽仪等[11]研究发现,宫腔球囊填塞术压迫宫腔止血效果明显、操作简单、安全、有效,在没有介入治疗手术条件的医院,使用宫腔球囊填塞术是保守治疗的终末手段,为转诊至上级医院行介入治疗提供转诊时间。李翠丽和万俐[12]联合运用B-lynch 背带式缝合术、宫腔球囊填塞术、子宫动脉结扎术能有效减少因凶险性产后出血所致的子宫切除的风险,单独使用以上任何一种手术方法治疗严重产后出血的疗效是不确定的。但对于双侧子宫动脉上行支结扎术联合宫腔球囊填塞术一起治疗剖宫产产后出血的效果如何,目前尚未有很多的研究报道。
本研究通过对比分析双侧子宫动脉上行支结扎术联合宫腔球囊填塞术与单纯宫腔球囊填塞术在剖宫产产后出血的治疗效果,发现研究组的产后出血量、术后HGB 下降程度明显低于对照组,并且两组的手术时间、住院时间和产后并发症等没有明显差异,提示双侧子宫动脉上行支结扎术联合宫腔球囊填塞术在治疗剖宫产产后出血中明显优于单纯使用宫腔球囊填塞术。
但是,由于本研究没有对产后出血量进行分层分析,经过常规按摩子宫、注射缩宫素后效果欠佳的行双侧子宫动脉上行支结扎术联合宫腔球囊填塞术对胎儿娩出后10 min内出血量大于800 ml 的产后出血具有明确的效果,但对于出血量在大于500 ml、小于800 ml这个范围是否也适用、是否属于过度治疗有待进一步重新收集更加具体的数据进行分层分析。同时,本研究设置的对照组为单纯使用宫腔球囊填塞,没有对单纯使用双侧子宫动脉上行支结扎进行对比研究,也是需要再进一步研究进行优化设计。最后,本研究为回顾性分析,为了更好地判断双侧子宫动脉上行支结扎术联合宫腔球囊填塞术治疗剖宫产产后出血的效果,下一步应设计双盲随机对照试验。
作者贡献声明陈丽芳负责项目的酝酿和设计试验、实施研究、采集数据、分析统计数据,并起草文章;郑玉,李剑琦负责实施研究、采集数据、统计分析;李剑琦负责项目的酝酿和设计试验,分析统计数据,技术指导和对文章的知识性内容作批评性审阅

