莫西沙星在肺炎治疗中的临床效果
饶智燕
肺炎是呼吸内科最常见的一类肺部感染性病变,主要是由病原体侵入下呼吸道所致,其临床表现主要为咳嗽、咯痰等,严重影响到患者的身心健康[1-2]。抗菌药物是肺炎治疗时的常用药物,如左氧氟沙星、莫西沙星等。本研究观察莫西沙星在肺炎治疗中的临床效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年1月—2020年6月江西省丰城市人民医院收治的肺炎患者200例,根据随机数字表法分为观察组和对照组,每组100例。观察组男52例,女48例;年龄20~64(41.95±13.37)岁;对照组男51例,女49例;年龄20~63(41.69±13.42)岁。2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究通过医院伦理委员会审核批准,患者及家属已知晓研究内容并签署知情同意书。
1.2 病例选择标准 纳入标准:(1)肺炎确诊者;(2)神志清醒者;(3)年龄18~65岁者。排除标准:(1)既往有本研究相关药物过敏史者;(2)伴精神障碍、认知障碍者;(3)合并糖尿病、心脑血管疾病者;(4)近3个月接受过抗菌药物或糖皮质激素类药物治疗者。
1.3 治疗方法 观察组予盐酸莫西沙星注射液(南京优科制药有限公司生产)治疗,每次0.4 g混合生理盐水100 ml静脉滴注,每天2次,持续治疗5 d后改用盐酸莫西沙星片(四川国为制药有限公司生产)0.4 g口服,每天1次。
对照组予盐酸左氧氟沙星注射液(山西普德药业有限公司生产)治疗,每次0.2 g混合100 ml生理盐水静脉滴注,每天2次,持续治疗5 d后改用盐酸左氧氟沙星片(哈药集团制药总厂生产)每次0.2 g口服,每天2次。
2组均持续治疗7 d,治疗期间兼予患者止咳、祛痰、退热等对症治疗。
1.4 观察指标与方法 (1)比较2组治疗总有效率;(2)治疗前后血清炎性因子:取患者清晨空腹静脉血,离心处理,采用酶联免疫吸附剂测定法(ELISA)测定C反应蛋白、白介素-6、降钙素原等;(3)治疗前后动脉血气分析指标:采用免疫分析仪检测患者动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、氧合指数等;(4)治疗前后生活质量评分:采用简明健康测量量表(SF-36)对患者的生理功能、生理职能、生命活力、社会功能、角色功能、认知功能、心理健康及总生活质量进行评估,分数越高表示患者的生活质量越好;(5)不良反应:包括皮疹、恶心、腹痛、嗜睡等。
1.5 疗效评定标准 痊愈:咳嗽、咯痰及肺部啰音消失;好转:咳嗽、咯痰、肺部啰音有所减轻;无效:咳嗽、咯痰、肺部啰音均未减轻甚至加重。总有效率=(治愈+好转)/总例数×100%。

2 结 果
2.1 治疗总有效率比较 观察组治疗总有效率为97.00%,高于对照组的86.00%,差异有统计学意义(χ2=7.779,P=0.005),见表1。

表1 对照组与观察组总有效率比较 [例(%)]
2.2 血清炎性因子比较 治疗前,2组患者C反应蛋白、白介素-6、降钙素原水平比较差异无统计学意义(P>0.05);治疗7 d后,2组患者C反应蛋白、白介素-6、降钙素原水平均较治疗前降低,且观察组低于对照组,差异均有统计学意义(P<0.01),见表2。
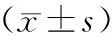
表2 对照组与观察组治疗前后血清炎性因子 比较
2.3 动脉血气分析指标比较 治疗前,2组PaO2、PaCO2及氧合指数比较差异无统计学意义(P>0.05);治疗7 d后,2组患者PaO2、氧合指数均较治疗前升高,PaCO2较治疗前降低,且观察组升高或降低的幅度大于对照组,差异均有统计学意义(P<0.01),见表3。
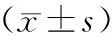
表3 对照组与观察组治疗前后动脉血气分析指标 比较
2.4 SF-36评分比较 治疗前,2组SF-36各评分比较差异无统计学意义(P>0.05);治疗7 d后,2组生理功能、生理职能、生命活力、社会功能、角色功能、认知功能、心理健康、总生活质量评分均较治疗前升高,且观察组大于对照组,差异均有统计学意义(P<0.01),见表4。
2.5 不良反应比较 观察组发生皮疹1例、恶心2例、腹痛1例,对照组发生恶心2例、嗜睡1例,2组不良反应总发生率比较差异无统计学意义(4.00% vs. 3.00%,χ2=0.148,P=0.700)。

表4 对照组与观察组治疗前后SF-36评分比较分)
3 讨 论
肺炎主要是指发生于肺部的炎性感染性病变,主要由细菌、病毒、支原体等病原微生物感染所致,是呼吸内科常见病[3-5]。肺炎患者发病后多会伴随咳嗽、咯痰症状,随着病情发展,其炎性反应加重,感染范围可能会扩大,严重时易引发全身感染,引发脓毒血症甚至多脏器功能衰竭,对患者的身心健康造成巨大负面影响,严重威胁到患者生命安全,故临床上需在肺炎发病后采取积极的治疗措施[6]。
由于肺炎的发生与病原微生物感染有关,故临床针对肺炎除在止咳、祛痰等对症治疗之外,还主张采用抗生素类药物治疗[7]。喹诺酮类药物是肺炎治疗常用药物,包括左氧氟沙星、莫西沙星等,其中,左氧氟沙星属于第3代喹诺酮类药物,可有效抑制病原微生物的DNA旋转酶活性,阻断其复制,还可诱导病原菌凋亡,具有良好的抑菌作用,但左氧氟沙星应用较多易产生耐药性[8-9]。莫西沙星属于第4代喹诺酮类药物,可抑制病原微生物的DNA旋转酶活性和拓扑异构酶活性,具有强效的抗菌活性[10-11]。由于莫西沙星与血浆蛋白的结合概率较低(为40%~42%),具有良好穿透能力,可迅速渗透进入肺巨噬细胞支气管黏膜中,在肺巨噬细胞的浓度约为血药浓度的5倍,在支气管黏膜组织中的浓度约为血药浓度的50倍,其对肺炎致病菌的抗菌活性极大超越其他喹诺酮类抗菌药物,可对肺炎致病菌起到良好的抑制作用[12]。此外,由于莫西沙星中的C-8位甲氧基可降低潜在的光毒性,对细菌DNA拓扑异构酶Ⅳ、促旋酶同时起到抑制作用,莫西沙星的耐药风险降低,不易发生耐喹诺酮基因突变。
本研究结果显示,观察组总有效率高于对照组,治疗后,观察组患者C反应蛋白、白介素-6、降钙素原水平均低于对照组,说明莫西沙星对肺炎的治疗效果良好,具有更好的抗菌作用,可有效减轻机体内炎性反应。治疗后,观察组的PaO2、氧合指数均高于对照组,PaCO2低于对照组,说明莫西沙星应用后还可改善患者肺通气功能和动脉血氧状况,这主要是因为莫西沙星可增强对患者病情进展的控制效果,抑制气道炎性反应,改善呼吸功能。观察组不良反应总发生率与对照组比较差异无统计学意义,说明莫西沙星与左氧氟沙星的用药安全性相当,均不易引起不良反应。与治疗前比较,2组治疗后的SF-36评分均增高,且观察组的SF-36各评分均高于对照组。这说明采用莫西沙星治疗肺炎的效果显著,能够提升患者的生活质量。
综上所述,采用莫西沙星治疗肺炎可减轻炎性反应,改善动脉血氧状况,疗效显著,且不良反应少,安全性良好。
利益冲突:所有作者声明无利益冲突。

