胆源性胰腺炎患者血清CRP AMY MPV的变化在诊断及病情评估中的价值
花 雷, 魏 伟, 杜 勇, 王 煜
(安徽省黄山市人民医院消化内科, 安徽 黄山 245000)
胰腺炎是一种炎性病变,发生部位为胰腺组织,多种因素刺激机体,使机体分泌大量的消化酶和裂解酶,导致胰腺及其周围的组织发生异常的自身消化。胰腺炎的发病率为0.03%~0.11%,其发病率随着人们生活方式不断变化也在逐年增加。胆源性胰腺炎是由于胆管远端出现结石,从而使胰腺发生短暂的梗阻,进一步引发十二指肠乳头水肿等病变,胆汁向胰管逆流,从而引发炎症反应[1]。胆源性胰腺炎是一种比较特殊的胰腺炎,其主要临床表现为胰腺黏膜屏障损害和胆总管出现结石,目前临床上主要检测方法为内镜造影和磁共振成像,但其与急性阑尾炎、急性肠梗阻等病症难以进行有效区分,使临床诊断和治疗变得十分棘手[2]。故早期诊断并进行及时治疗对于缓解病人病情及改善预后具有极大意义。本研究通过探讨胆源性胰腺炎患者血清C反应蛋白(Serum C-reactive protein,CRP)、淀粉酶(amylase,AMY)、平均血小板体积(mean platelet volume ,MPV)的变化及其临床意义,从而为临床胆源性胰腺癌的诊断和治疗提供有价值信息。
1 资料与方法
1.1一般资料:选取黄山市人民医院2019年6月至2022年6月收治的98例急性胆源性胰腺炎患者(胆源组)、同期确诊的急性非胆源性胰腺炎患者100例作为对照组。胆源组和对照组患者在各个方面的基础资料比较,各项指标差异无统计学意义(P>0.05),两组具有很好的均衡性。见表1。
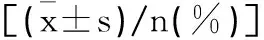
表1 两组患者的基线资料比较
纳入标准:①本研究所纳入的急性胆源性胰腺炎患者、急性非胆源性胰腺炎患者参考《中国急性胰腺炎诊治指南》中的相关诊断标准[3],患者主要临床症状为突发性、持续性的上腹部疼痛,甚至放射至背部,实验室检查患者的血淀粉酶或(和)脂肪酶,测定结果超过正常值范围上限的3倍,所有患者均为首次起病的患者;②胆源性胰腺炎基础病因为胆结石、胆道梗阻引起胰管梗阻导致胰腺炎症;急性非胆源性胰腺炎患者基础病因为其他病因(酒精、高脂血症、药物、感染等因素)③患者年龄范围19~69岁;④所有患者均接受了CT、MRI检查;⑤研究方案符合医学伦理学规定,研究方案获得患者家属的知情同意。排除标准:①各种类型的癌症患者;②患者伴有严重的心脏疾病(急性心肌梗死、心脏瓣膜疾病、重症心衰);③近3个月内具有脑血管疾病病史;④严重的肝脏、肾脏基础疾病;⑤合并免疫系统疾病(系统性红斑狼疮、HIV感染、类风湿性关节炎)。
1.2指标检测方法:患者入院当天(24h内),收集5mL外周静脉血,置于肝素抗凝管中,放入离心机中进行离心,离心机设置转速3000r/min,离心5min,分析上层血清,-80℃保存待测。CRP水平采用免疫比浊法进行检测,AMY水平通过速率法进行检测,Sysmex XE-2100 血细胞分析仪及配套试剂检测患者 MPV 水平。
1.3评分标准:APACHEⅡ评分[4]由急性生理评分((Acute Physiology Score,APS)、年龄、评分及慢性健康评分(CPS)三个评价部分。该量表主要包括34项参数,将实际临床意义不大的指标如:血浆渗透压、血乳酸浓度、BUN、GLu、ALb、CVP及尿量等去掉,将量表调整为15项主要参数(所测定值均为患者入住ICU后24h内最差的值),每一个项目的测定值评分范围0~4分,各个调查项目的总分值范围0~60分。年龄的评分范围为0~6分,CPS项目部分的评分范围2~5分。APACHEⅡ量表的的总评分范围为0~71分。APACHEⅡ量表评分越高说明患者的病情越危重。急性胰腺炎患者的病情严重程度评价采用CT严重指数评分(CT Severity index score,CTSI)[5]:0分:胰腺在CT检查下各方面均正常;1分:CT坚持发现患者的胰腺弥漫性肿大;2分:CT检查下可发现患者胰腺和胰腺周围出现炎症肿大等改变:3分;CT检查下可发现患者胰腺出现单发积液暗区:4分:CT检查下可发现患者胰腺组织、周围出现多个的积液暗区。根据患者的胰腺坏死程度进行评分:0分:患者的胰腺无坏死特征表现;2分:患者的胰腺坏死面积范围≤30%;4分:患者的胰腺坏死面积范围≤50%;6分:患者的胰腺坏死面积范围>50%;CTSI评分=急性胰腺炎分级+胰腺坏死程度评分。APACHEⅡ评分分别在入院后即刻1d、第3d、第7d和第14d进行,评分参数包括患者体温、心率、呼吸、血压、红细胞压积、白细胞、血钾、血钠、血肌酐、动脉血PH、动脉血氧分压、A-Ado2、红细胞比容、白细胞水平共12项指标,每个指标分为5个等级,共60分,评分越高,说明病情越严重。
2 结 果
2.1两组患者的血清CRP、AMY、MPV比较:对比胆源组和对照组的血清CRP、AMY测定值水平,两组之间上述各项指标对比差异无统计学意义(P>0.05);胆源组的外周血MPV测定值高于对照组,上述指标在两组之间对比差异具有统计学意义(P<0.05);见表2。
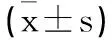
表2 两组患者的CRP AMY MPV比较
2.2两组患者的肝功能、血生化指标比较:胆源组患者的血清ALT、AST、TBIL、DBIL测定值高于对照组,差异具有统计学意义(P<0.05);胆源组和对照组患者的尿素氮、WBC、血糖、血钙、乳酸脱氢酶、血红蛋白、血细胞压积、血小板计数、APACHEⅡ评分、CTSI评分比较,上述各项指标对比差异无统计学意义(P>0.05);见表3。
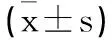
表3 两组患者的肝功能血生化指标比较
2.3胆源组患者CRP、AMY、MPV与APACHE Ⅱ评分、CTSI评分的相关性分析:胆源组患者的CRP、AMY、MPV与APACHE Ⅱ评分、CTSI评分进行相关性分析,结果显示均呈显著的正相关关系(P<0.05);见表4。
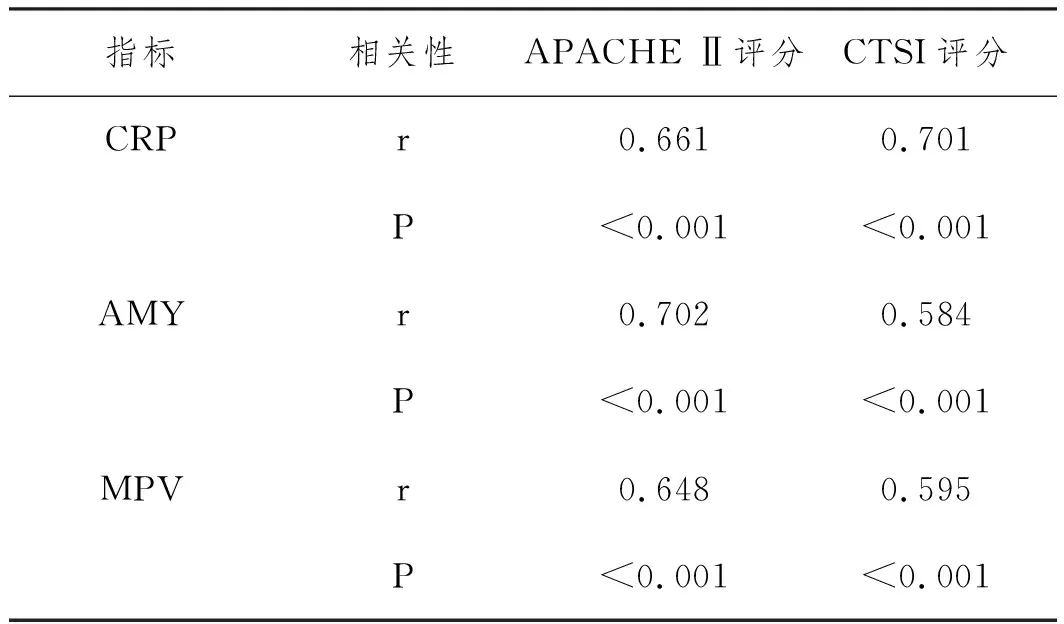
表4 胆源组患者CRP AMY MPV与APACHE Ⅱ评分 CTSI评分的相关性分析结果
2.4MPV水平鉴别诊断急性胆源性或非胆源性胰腺炎的价值分析:以胆源组患者的MPV水平作为自变量、以是否急性胆源性胰腺炎作为状态变量(急性胆源性胰腺炎=1,急性非胆源性胰腺炎=0),绘制ROC曲线,结果显示外周血中MPV水平在鉴别诊断急性胆源性胰腺炎或急性非胆源性胰腺炎患者方面价值较高,灵敏度为70.63%、特异度为64.75%、AUC值为0.746(95%CI:0.679~0.813),截断值为≥9.20 fL,(P<0.05)见图1。
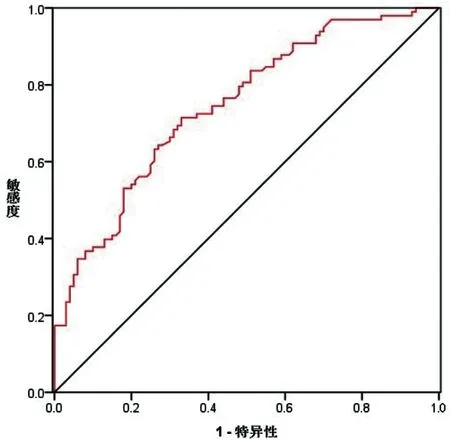
图1 MPV诊断急性胆源性胰腺炎或急性非胆源性胰腺炎的ROC曲线
3 讨 论
急性胰腺炎分为重型急性胰腺炎和轻型急性胰腺炎两种。其中20%~30%的胰腺炎患者为重症,病情较为严重,伴有多器官衰竭,死亡率达10%~30%[6]。胆源性胰腺炎在普通人群中的发病率比较高,占急性胰腺炎的50%以上,对患者的生命安全威胁极大。CRP作为一种急性炎症物质,对单核巨噬细胞起激活作用,且机体炎症越严重,其水平越高[7]。AMY是机体内的一种消化酶,分泌部位在胰腺,并对淀粉和糖原等物质有分解作用。有关研究显示,胆源性胰腺炎患者炎症反应较强,机体可分泌大量炎症因子,对AMY的分泌产生刺激作用,从而引发阻塞现象[8]。AMY的变化程度可影响患者病情的严重程度,说明AMY可以作为胆源性胰腺炎的诊断指标[9]。MPV是血常规中血小板参数之一,不仅能反映血小板的大小,还能反映血小板的活性水平。有研究报道,急性胰腺炎可以导致MPV水平变化,说明MPV也是诊断胰腺炎的有效指标[10]。
本研究将两组患者的血清CRP、AMY、MPV进行了比较,结果显示胆源组和对照组的血清CRP、AMY测定值水平无明显差异;而胆源组的外周血MPV测定值高于对照组。说明急性胆源性胰腺炎或急性非胆源性胰腺炎患者体内都存在炎症,临床上需要密切关注。
本研究进一步将两组患者肝功能、血生化指标进行了对比,结果显示胆源组患者的血清ALT、AST、TBIL、DBIL测定值高于对照组,而胆源组和对照组患者的尿素氮、WBC、血糖、血钙、乳酸脱氢酶、血红蛋白、血细胞压积、血小板计数、APACHEⅡ评分、CTSI评分无明显差异。ALT、AST是反映肝脏功能的重要生物标志物。胆源性胰腺炎患者炎症反应较强,易发生胆胰共同通道梗阻,胆汁排除受到阻碍,从而引发肝功能损伤。血清TBIL、DBIL高于临床规定的正常值时,可作为胆源性胰腺炎的诊断指标,且上述指标发生变化,反应时间较快,在患病3~6h便可以检测到指标变化,能够提高临床诊断和治疗的速度。
CTSI评分的作用是评估胰腺炎胰周渗出和胰腺坏死,对于早期识别胰腺炎有重要价值[7]。APACHEⅡ评分全称为急性生理与慢性健康评分。本研究结果显示胆源组患者的CRP、AMY、MPV与APACHEⅡ评分、CTSI评分有显著的正相关关系,说明CRP、AMY、MPV水平越高,APACHEⅡ评分和CTSI评分越高,患者胰腺炎情况越严重,身体状况也更糟糕,进一步反映了CRP、AMY、MPV水平与急性胆源性胰腺炎患者病情严重程度有关。
最后,本研究以胆源组患者的CRP、AMY、MPV水平作为自变量、以急性胆源性胰腺炎或急性非胆源性胰腺炎作为因变量,绘制ROC曲线,结果显示外周血中MPV水平在鉴别诊断急性胆源性胰腺炎或急性非胆源性胰腺炎灵敏度70.63%,特异度64.75%,这提示MPV是鉴别急性胆源性胰腺炎和急性非胆源性胰腺炎的有效指标,与邓中波等[10]的研究结果一致。
综上所述,急性胆源性胰腺炎或急性非胆源性胰腺炎患者的CRP、AMY水平差异不大,MPV高于急性非胆源性胰腺炎患者,CRP、AMY、MPV与急性胆源性胰腺炎患者病情严重程度有关,MPV在鉴别诊断急性胆源性胰腺炎或急性非胆源性胰腺炎患者中有一定的价值,这为临床胆源性胰腺炎的诊断和治疗提供了有力依据。

