基于同伴支持的PDCA循环管理对宫颈癌术后患者的影响
朱园园,赵文芃,刘瑞华
(山东省立第三医院 山东济南 250031)
宫颈癌手术是临床常见的手术类型,由于宫颈癌手术主要集中在盆腔部位操作,基于其解剖结构特点,该部位的静脉壁相对较薄,血流速度及血流量相对缓慢,术后下肢静脉血栓形成发生风险较高。据调查资料显示,宫颈癌术后下肢静脉血栓形成的发生率为17%~40%[1]。若不能进行有效治疗,易在急性期引发肺栓塞,甚至出现血栓形成综合征,严重影响治疗进程和预后[2]。尽管既往临床工作实施的常规PDCA循环管理方法在改善患者心理状况方面有一定效果,但考虑个体疾病程度以及综合素质之间的差异性,导致PDCA管理效果存在一定差异[3]。对此,本院在PDCA循环管理基础上联合应用同伴支持,通过增加患者之间的有效沟通及交流,促进健康行为,以取得良好预后。本研究对宫颈癌术后患者实施基于同伴支持的PDCA循环管理,取得满意效果。现报告如下。
1 资料与方法
1.1 临床资料 选取2019年5月1日~2022年5月31日我院收治的90例宫颈癌手术患者作为研究对象。纳入标准:符合宫颈癌手术治疗标准;既往无下肢静脉血栓形成、下肢静脉曲张史;患者入院后行双下肢静脉B超常规检查排除下肢静脉血栓形成;患者及家属签字同意参加本研究。排除标准:凝血功能障碍性疾病、血流指标表现异常、术前有静脉血栓形成史者;合并骨折,双下肢需要制动者;参与研究前接受抗凝治疗者;临床资料缺失者。采取随机数字表法将患者分为对照组和观察组各45例。对照组年龄30~68(45.58±4.11)岁;体质量指数(BMI)22.40~25.60(24.11±1.23);受教育程度:初中及以下24例,高中及以上21例;合并高血压4例,合并糖尿病5例。观察组年龄31~66(45.63±4.25)岁;BMI 22.80~25.10(24.23±1.03);受教育程度:初中及以下26例,高中及以上19例;合并高血压3例,合并糖尿病2例。两组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理原则。
1.2 方法
1.2.1 对照组 给予术后常规干预。①基础干预:包括病情监测、保持清洁、眼部及口腔干预、皮肤护理等,术后密切监测患者的心率、血氧饱和度、血压、心电图及呼吸频率等。②管道管理:明确各种管道的种类、标志,保证其在使用期间的通畅性、稳定性及封闭性,出现问题立即处理[4]。③用药干预:严格遵医嘱给药,谨慎使用止血剂及脱水剂,进一步改善患者当前的血液高凝状态,或因疾病、手术操作创伤造成血液黏稠度升高的风险;在临床工作中实施血液采集及输液工作时,尽可能选择上肢穿刺途径;避免在同一个部位重复穿刺,以免对血管内皮造成不必要的损伤;输入较强刺激性药物时,注意避免药物外渗,同时加强皮肤护理。④功能锻炼:鼓励患者尽早在床上进行功能锻炼,如活动足趾、小腿,促使肌肉收缩和下肢血液回流;在保证患者安全恢复肢体功能的前提下,加快其早期下床活动速度。
1.2.2 观察组 在对照组基础上实施基于同伴支持的PDCA循环管理。
1.2.2.1 同伴支持 ①同伴选择。首先,科学评估宫颈癌患者同伴(即同病房的患者,至少3例)对疾病的认知程度,同时询问同伴是否了解宫颈癌术后下肢深静脉血栓形成的原因及相关症状等,并对其当前状态进行评估。选择1例与患者当前认知及躯体症状高度一致的患者作为同伴,并给予同伴支持。②同伴培训。首先,寻找适合患者共同参与培训的同伴,并将其纳入到健康教育工作中,实施健康教育时涉及内容范围较广、知识点较多,主要包括宫颈癌手术注意事项、术后潜在并发症、其他常见不良反应等,其目的在于提升疾病认知水平。③同伴教育。借助线上、线下以及多媒体教育多种途径开展健康教育,内容包括宫颈癌发病机制及手术治疗方案等。术后密切监测患者的心率、血氧饱和度、血压波动、心电图及呼吸频率等。
1.2.2.2 PDCA循环管理 组建PDCA循环管理小组,小组成员包括护士长、责任护师、心理咨询师等,结合当前专题研讨及共同分析等新型方式,完成小组成员的培训工作,培训内容包括PDCA循环管理概念、实施流程等,并基于此进行考核,及时解决干预过程中出现的问题[5]。制订相应管理计划,并通知PDCA循环管理小组成员,明确每名组员承担的责任,责任护士的工作任务是为患者分发具体宫颈癌术后管理方案,组长负责方案监督管理。护士长联合工作经验丰富的医生对PDCA循环管理方案进行统一分析与测评,找出存在的问题,并由此制订有针对性的改进对策,对其中存在的问题进行分析、总结。工作经验丰富的护理人员可提前进行示范,及时发现问题并调整方案,纳入下一个PDCA循环管理工作中。
1.3 观察指标 ①比较两组干预前后股静脉血流速度,包括血流峰值速度、血流平均速度。②比较两组运动功能。采用功能性步行能力量表对患者的运动功能进行评价,依据患者的步行能力是否需要辅助及辅助的强度分为0~5级,等级越高说明患者的运动功能越强。③比较两组下肢深静脉血栓形成及相关并发症发生率。下肢深静脉血栓形成判定标准:患者入住第1天开始,每天8:00及16:00对下肢状态进行综合观察及评估,参考《深静脉血栓形成的诊断和治疗指南(第三版)》[6]诊断标准,同时密切观察其结果。相关并发症包括血栓直径>7 mm、近端血栓、多发血栓、肺栓塞、血栓性静脉炎。④比较两组住院天数、住院费用、血管升压药使用时间。
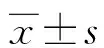
2 结果
2.1 两组干预前后股静脉血流速度比较 见表1。

表1 两组干预前后股静脉血流速度比较
2.2 两组运动功能比较 对照组运动功能分级:1级21例(46.67%),2级11例(24.44%),3级9例(20.00%),4级4例(8.89%);观察组运动功能分级:1级5例(11.11%),2级10例(22.22%),3级14例(31.11%),4级12例(26.67%),5级4例(8.89%)。观察组运动功能优于对照组(P<0.01)。
2.3 两组下肢深静脉血栓形成及相关并发症发生率比较 见表2。

表2 两组下肢深静脉血栓形成及相关并发症发生率比较[例(%)]
2.4 两组住院天数、住院费用、血管升压药使用时间比较 见表3。

表3 两组住院天数、住院费用、血管升压药使用时间比较
3 讨论
下肢深静脉血栓形成作为临床一类发病率和致残率均较高的术后常见并发症,起病较隐匿,发病早期通常无明显的临床症状及体征,诊断工作存在一定难度,但其发病后不仅影响疾病康复,同时也严重影响患者的运动功能[7]。由于在疾病进展期间会产生较多促凝物质,对凝血产生直接激活作用,可释放大量炎性因子以及血管因子,在一定程度上增加了术后下肢静脉血栓形成风险[8]。加之宫颈癌手术操作本身属于一种创伤性操作,导致血管壁发生损伤,加之麻醉操作、手术操作时间较长、患者术后需要卧床、活动量较少等因素影响,也会增加术后下肢静脉血栓形成发生率[9]。因此,采取有效方法进行干预,以避免下肢深静脉血栓形成具有重要临床意义。
既往研究显示,PDCA循环管理方法在应用期间通过不断发现干预过程中存在的问题,在根本上提高了术后干预对策的工作质量[10]。在其基础上所实施的同伴支持是凭借与患者相似的经历,有效弥补了常规术后干预的不足,进一步加强健康教育效果;另外以言传身教的方式,代入感和说服力较强,提高了术后干预效果。本研究对宫颈癌术后患者实施基于同伴支持的PDCA循环管理,评估对下肢深静脉血栓形成及并发症的影响。结果显示,观察组干预后股静脉血流速度高于对照组(P<0.01),运动功能优于对照组(P<0.01);观察组下肢深静脉血栓形成及血栓直径>7 mm发生率低于对照组(P<0.05);两组住院天数、住院费用比较差异有统计学意义(P<0.01)。提示基于同伴支持的PDCA循环管理可促进宫颈癌术后患者下肢血液循环,降低下肢深静脉血栓形成风险,为良好预后奠定基础。分析原因:基于同伴支持的PDCA循环管理不仅增加了整个循环管理工作中对干预对策的有效控制,发现问题及时解决,同时将其转入到下一个PDCA循环工作当中,规范性及标准性更强;通过在PDCA循环管理基础上增加同伴支持,进一步提高干预效果,从而获得良好预后;同伴支持将“以人为本”作为管理理念,通过结合、共享预防术后下肢静脉血栓的经验,使得干预效果得以提高。
综上所述,基于同伴支持的PDCA循环管理应用于宫颈癌术后患者可有效调节血流速度,降低下肢深静脉血栓形成及其他并发症发生风险,缩短住院时间,同时改善患者的运动功能和预后。在以后研究中可进一步扩大样本量,增加观察指标,延长随访时间,更好地对基于同伴支持的PDCA循环管理的临床优势性进行探讨。

