钢板联合骨折端螺钉固定老年股骨远端骨折的疗效观察*
张俊 厉国定 邱永敏 尹伟忠 沈燕国 王健
老年股骨远端骨折是临床常见的骨折类型,主要为低能量损伤引起的简单骨折(AO/OTA 分型为A1、A2、C1型),多呈螺旋形、螺旋楔形或斜形[1-2]。锁定钢板联合微创接骨术(minimally invasive plate osteosynthesis,MIPO)的最佳适应证是干骺端粉碎性骨折及骨质疏松性骨折[3]。然而,目前有大量简单骨折采用MIPO 治疗,骨折延迟愈合、骨折畸形愈合甚至骨不连的报道也随之增多[4-6]。研究显示,简单骨折(尤其螺旋形骨折)有时很难通过MIPO治疗获得良好复位,术后骨折断端间隙依然明显[7-9]。由于锁定钢板强度较大,如果没有合适的钢板工作长度,很难有足够的应变力诱导骨痂产生[10],最普遍的现象是骨折断端生长缓慢,由此引起较多临床医生及生物力学专家的关注[1-2,4,11-13]。受MIPO 理念的影响,本研究初期采用闭合复位骨折端不用拉力螺钉固定(“单纯钉板系统”固定),后随着观念转变采用有限切开复位联合骨折端拉力螺钉固定(“钢板联合骨折端螺钉”固定),本研究回顾性分析应用两种方法治疗且获随访的40例老年股骨远端骨折病例,分析两者疗效的差异,现报告如下。
1 资料与方法
1.1 一般资料
纳入标准:①年龄≥60 岁;②低暴力损伤(平地滑倒、楼梯摔倒、骑车摔伤);③AO/OTA 分型为33-A1、33-A2、33-C1 型股骨远端骨折;④骨密度(bone mineral density,BMD)T 值在-1.0 SD 和-2.5 SD 之间。排除标准:①开放性骨折、病理性骨折或陈旧性骨折;②合并同侧肢体其他部位骨折;③伴有血管、神经损伤;④随访时间<12个月或随访资料不完整。
回顾性分析2017 年6 月至2021 年6 月治疗且获有效随访的40例老年股骨远端骨折病例资料,其中20例患者采用“钢板联合骨折端螺钉”固定(联合组),20 例患者采用“单纯钉板系统”固定(单纯组)。其中,男14 例,女26例;年龄60 ~ 82岁,平均(70.33±5.73)岁。本研究已得到医院医学伦理委员会批准,患者已知情同意并签署知情同意书。
1.2 手术方法
联合组:对于A1、A2 型骨折,先在骨折端做纵形小切口,利用手法牵引及各种复位工具撬拨复位,使用点氏复位钳对于螺旋形及斜形骨折复位效果较好,复位困难时可适当延长切口,但小于75%骨折长度,复位满意后置入1 ~ 2枚拉力螺钉固定(12例1枚,2例2枚),注意预留钢板位置,随后做膝关节外侧标准切口,肌肉下置入锁定钢板,确保合适的钢板工作长度,股骨髁部及骨折近端锁定螺钉分散式固定,检查骨折端及膝关节的稳定性,透视满意后关闭切口。3例骨折端用2枚克氏针临时固定(拉力螺钉影响钢板的放置),然后采用标准外侧入路微创插入钢板,经钢板结合孔用1 枚拉力螺钉固定骨折端,置入远端与近端锁定螺钉固定。对于C1 型骨折,采取标准外侧入路,首先复位股骨髁间骨折,1例用空心拉力螺钉固定、2例用克氏针临时复位,余处理同A1、A2型骨折。
单纯组:对于A1、A2 型骨折,采取各种闭合复位方式,如手法牵引、胫骨结节牵引、点氏复位钳、操纵杆技术及外固定支架辅助复位,下肢力线恢复后采用标准外侧入路插入钢板及螺钉固定。对于C1型骨折,首先复位并固定股骨髁间骨折,随后转化为A型骨折处理。
1.3 术后处理
术后12 h内使用心电监护及吸氧,术后24 h内预防性使用抗生素,术后72 h 内使用多模式方案止痛。术后12 h后用低分子肝素及双下肢静脉泵预防下肢深静脉血栓形成,治疗至出院。术后1 d起鼓励患者行患肢踝关节主动及被动功能锻炼,患肢股四头肌等长肌肉收缩锻炼。术后2 d起用CPM机从小角度辅助康复,鼓励行患肢膝关节主动锻炼。术后6周内允许患者扶拐负重(<15 kg);6周后复查X 线片示骨折线模糊后逐渐增加负重。当X 线片显示骨折端有明显连续性骨痂生成,且患者下肢部分负重无任何不适反应后可鼓励患者完全负重。
1.4 观察指标
比较两组患者的手术时间、术中出血量、骨痂形成时间、影像学愈合时间及术后并发症。骨痂形成时间定义为X 线片正侧位上四层皮质中的一层开始出现骨痂,影像学愈合时间定义为其中三层出现连续性骨痂,骨折畸形愈合定义为5°以上成角畸形或5 mm以上短缩或移位[1]。术后3、6、12 个月,采用Neer评分标准[14]评定膝关节功能,85 ~100分为优,70 ~ 84分为良,55 ~ 69分为不满意,<55分为失败。
1.5 统计学方法
数据采用SPSS 19.0软件进行统计分析。计量资料以均数±标准差表示,采用两独立样本t检验;计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
两组共有40例患者均获得随访,随访时间12 ~ 36个月,平均(17.3±5.6)个月。
2.1 两组患者术前一般资料的比较
两组患者的性别、年龄、BMD、致伤原因、侧别、骨折分型、合并内科疾病及受伤至手术时间等术前一般资料比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
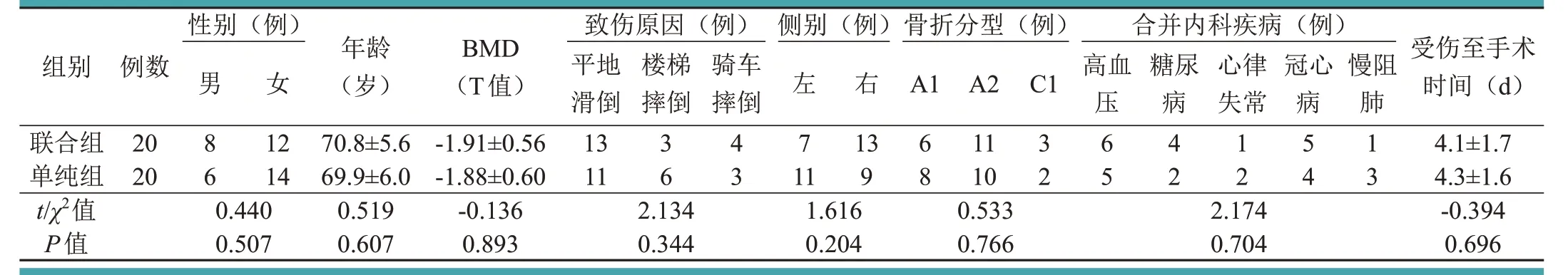
表1 两组患者术前一般资料的比较
2.2 两组患者围手术期评价指标的比较
两组患者术中无重要血管、神经损伤,术后切口均一期愈合。术中评价指标上,联合组患者的手术时间明显少于单纯组,两组间比较差异有统计学意义(P<0.05);两组患者的术中出血量比较,差异无统计学意义(P>0.05),见表2。术后评价指标上,两组患者的骨痂形成时间比较,差异无统计学意义(P>0.05);联合组患者的影像学愈合时间明显少于单纯组,两组间比较差异有统计学意义(P<0.05),见表2。术后并发症上,单纯组有2 例骨折畸形愈合,而联合组无此类并发症发生,但两组并发症发生率比较,差异无统计学意义(χ2=2.105,P=0.147)。术后3、6、12个月随访时,两组膝关节Neer评分比较,差异无统计学意义(P>0.05),见表2。
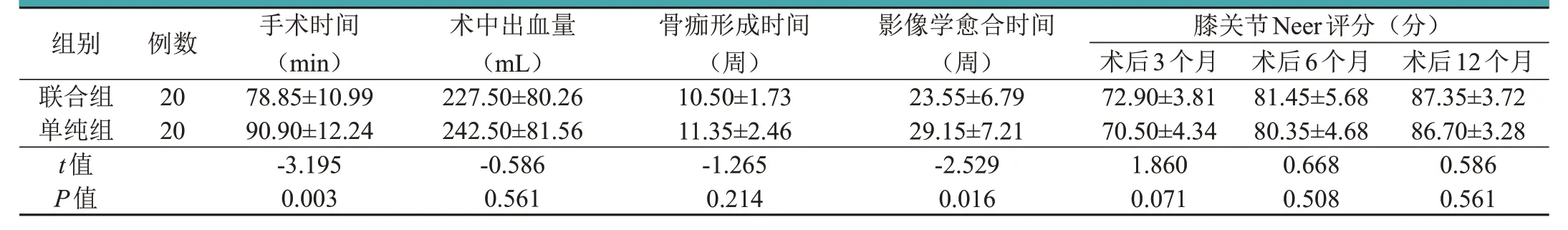
表2 两组患者围手术期评价指标的比较
典型病例1:患者,女,69岁,平地滑倒致左股骨远端骨折入院,采用钢板联合骨折端螺钉固定手术(见图1)。
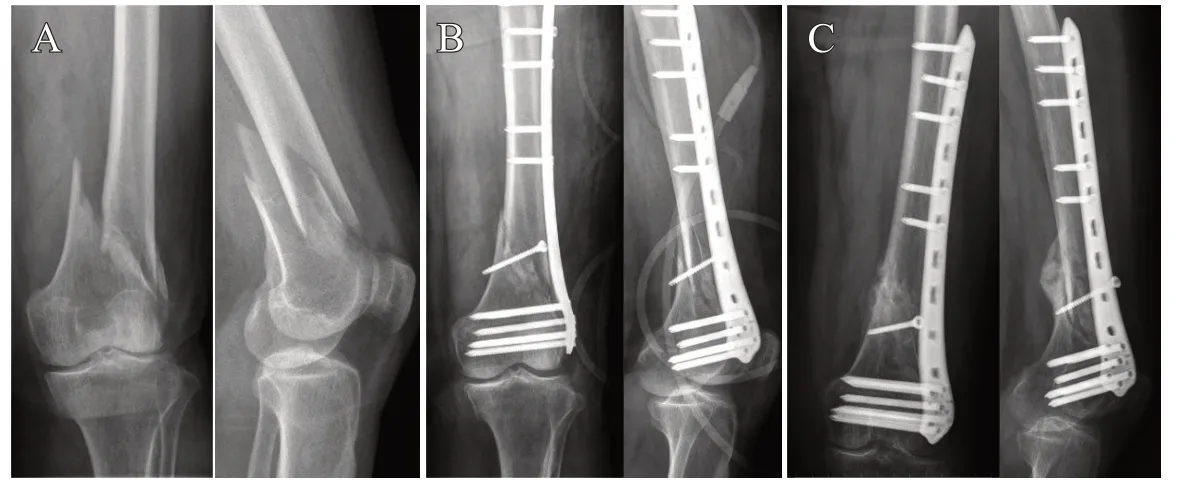
图1 A. 术前X线片示C1型股骨远端骨折;B. 术后1 d的X线片示钢板联合骨折端螺钉固定、骨折复位良好;C. 术后3个月X线片示骨折端有较多骨痂生长、骨折完全愈合
典型病例2:患者,女,70岁,平地滑倒致左股骨远端骨折入院,采用单纯钉板系统固定手术(见图2)。
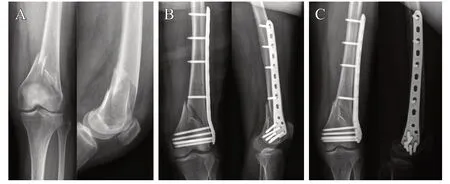
图2 A. 术前X线片示A2型股骨远端骨折;B. 术后1 d的X线片示骨折端未用拉力螺钉固定、骨折复位可;C. 术后3个月X线片示骨折端仅出现少量骨痂、骨折愈合中
3 讨论
MIPO 治疗老年股骨远端骨折具有更微创的切口,减少软组织过度剥离,具有成角稳定性[15],因此在临床上获得广泛使用[16]。MIPO运用功能复位的方式恢复下肢力线,适用于粉碎骨折及骨质疏松性骨折。然而,临床上存在一种现象,不管骨折是粉碎或非粉碎的,术者有时为了追求微创,没有有效复位骨折端,将粉碎性骨折的治疗方式照搬到简单骨折,导致一系列并发症的发生[4-6]。
3.1 骨折复位与手术切口探讨
目前“钢板联合骨折端螺钉”固定老年股骨远端骨折(A1、A2、C1型)的方法已经比较微创,骨折端切口较小,首先采用各种复位方法进行复位(如手法牵引、骨牵引、外固定技术、操纵杆或复位钳技术等),然后置入拉力螺钉,最后插入钢板固定。在一项回顾性研究中,Chung等[1]使用复位钳技术来减少骨折断端间隙,然后使用位置螺钉维持与固定。Wenger等[17]通过微创复位(骨折端切口<1 cm)的骨折愈合时间为17(13 ~ 22)周,有限切开复位(75%骨折长度)为19(13 ~ 27)周,两种复位方法比较差异不显著,故认为如果小切口微创入路置入拉力螺钉不可行时,有限切开入路并不会导致骨折延迟愈合。笔者的复位方法是通过骨折端先作小切口复位,复位困难时可以延长切口到75%骨折长度,复位满意后再固定。通过这种方式,本研究联合组手术时间为(78.85±10.99)min,单纯组则为(90.90±12.24)min,两组比较差异具有统计学意义(P<0.05),说明精准复位可以减少手术时间。联合组术中出血量为(227.50±80.26)mL,单纯组为(242.50±81.56)mL,两组比较差异无统计学意义(P>0.05),说明精准复位并未增加术中出血,切口大小不是判定微创与否的标准。
3.2 力学稳定性与骨痂生长量探讨
Mardian等[12]通过生物力学研究证实,在股骨远端骨折模型中,与“单纯钉板系统”相比,“钢板联合骨折端螺钉”固定可以增加轴向和扭转的强度,从而增加生物力学稳定性。Mardian等[13]同时证实“钢板联合骨折端螺钉”固定后骨折端微动降低,特别是骨折端剪切微动降低。而剪切微动与抑制骨痂形成呈正相关,因此骨折端剪切微动降低有利于骨折的愈合[18]。Plecko 等[11]在动物实验中运用锁定钢板以5种不同组合方式治疗简单胫骨骨折,“钢板联合骨折端螺钉”固定在术后6 周时生物力学强度更大,而“单纯钉板系统”固定强度较低,同时“钢板联合骨折端螺钉”固定在术后6 周时骨内膜骨痂形成量最多。在兔骨量减少股骨骨折的实验中,“钢板联合骨折端螺钉”固定在术后4 周时骨折愈合较快,骨痂组织的骨体积分数更高,骨小梁厚度明显、数量较多、分离度更低,同时最大载荷及弹性模量更高[19]。动物实验说明“钢板联合骨折端螺钉”固定可以促进骨折早期愈合。研究表明,与“单纯钉板系统”固定相比,“钢板联合骨折端螺钉”固定的生物力学性能更佳。
另外,Märdian 等[13]通过生物力学证实,“钢板联合骨折端螺钉”固定的骨折端微动并没有降低到绝对稳定固定的水平,骨折端剪切微动会明显降低,有利于骨折愈合。本研究发现联合组骨痂生长旺盛,有较多骨痂在骨折断端周围出现,证实了Horn等[20]和Plecko等[11]的研究,说明骨折端使用螺钉固定后存在骨折二期愈合的现象,骨折愈合过程是复杂的,与骨折类型、钢板的工作长度、螺钉的固定方式等多种因素有关。本研究发现单纯组术后骨折断端骨痂生长缓慢、骨痂量相对稀疏,Horn等[20]的研究同样发现了这种现象。“钢板联合骨折端螺钉”固定的稳定性大于“单纯钉板系统”固定,因此笔者认为,骨折端受到稳定固定后可以促进骨痂的早期生长以及骨折的早期愈合。但在少数骨质疏松的老年患者中,拉力螺钉无法实现有效的固定,术中发现骨质条件较差后应及时调整策略,改用单纯钉板系统固定的方式,本研究中出现1例。
3.3 骨折愈合时间探讨
MIPO 治疗简单骨折有时由于复位困难,骨折断端之间的间隙仍然较大,需要长时间形成骨痂及骨折愈合[1,21]。Chung等[1]有关老年股骨远端骨折的临床分析发现:骨折端螺钉组影像学愈合时间为25(15 ~ 41)周,传统MIPO组为30(18 ~ 54)周,螺钉组愈合时间明显缩短(P<0.05)。Yang 等[21]运用MIPO 治疗胫骨远端骨折,非螺钉组骨痂形成时间为76.8 d,螺钉组则下降到58.0 d,螺钉组骨痂形成时间缩短(P<0.05);非螺钉组影像学骨折愈合时间为409 d,螺钉组则下降到258.7 d,螺钉组影像学愈合时间明显缩短(P<0.05)。本研究联合组骨痂形成时间为(10.50±1.73)周,单纯组为(11.35±2.46)周,两组比较差异无统计学意义(P>0.05);但是联合组影像学愈合时间为(23.55±6.79)周,单纯组则为(29.15±7.21)周,联合组影像学愈合时间明显缩短(P<0.05)。
3.4 术后并发症探讨
MIPO 治疗简单骨折有时由于复位不良,会导致骨折畸形愈合甚至不愈合的情况[1,21]。Yang等[21]通过研究发现,有4例A1、A2型骨折发生骨不连(未用骨折端螺钉),而螺钉组无此类并发症发生,在术后12 个月骨折愈合率上,螺钉组要明显高于非螺钉组(P<0.05)。Chung等[1]在临床研究中发现传统MIPO组有5例患者出现畸形愈合,而骨折端螺钉组无畸形愈合病例发生(P<0.05),同时术后1年骨折愈合率传统MIPO组显著低于骨折端螺钉组(P<0.05)。本研究单纯组术后出现2 例畸形愈合,这个与术中采取闭合复位技术、未有效控制旋转及精确对位有一定的关系,但是与联合组比较,差异无统计学意义。对于A1、A2 及C1型骨折,有效精准的复位会降低畸形愈合的发生率,研究说明有限的切开复位并未造成骨折断端血供的破坏,相反由于有效的复位与固定降低了骨折间隙,反而促进了骨折愈合。研究同时说明骨折复位是前提基础,只有在有效复位的基础上再考虑尽可能小地破坏周围软组织的血供。术后3、6、12个月,联合组Neer评分分别为(72.90±3.81)分、(81.45±5.68)分、(87.35±3.72)分,单纯组分别为(70.50±4.34)分、(80.35±4.68)分、(86.70±3.28)分,两组比较差异均无统计学意义,说明术后早期康复锻炼效果显著,两种固定方式在术后功能恢复上均取得较好的治疗效果。
综上所述,“钢板联合骨折端螺钉”固定老年股骨远端骨折能降低手术时间及促进骨折早期愈合。但本研究纳入样本量较少,且术后随访时间尚短,仍需大样本长时间的观察研究。

