乳腺癌根治术后患者术肢静脉采血对淋巴水肿的影响研究
徐梦露 谭明英
乳腺癌是中国女性最常见的肿瘤性疾病之一[1],近年来我国乳腺癌发病率和死亡率均呈上升趋势,发病人数及死亡人数均位列世界首位[2]。目前,乳腺癌的治疗有赖于根治手术结合规律的术后化疗[3]。为评价化疗过程中患者骨髓抑制等情况,临床实践中需要频繁静脉采血以监测患者的血细胞参数,尤其是手术后3个月至3年,患者化疗等治疗项目较多[4]。淋巴水肿是乳腺癌根治术后的主要并发症,发生率为6%~62%[5-6]。临床实践中,针对乳腺癌根治术后静脉采血肢体选择,考虑到静脉采血与肢体淋巴水肿的关系,目前观点不一。部分学术界人士依据教科书及静脉采血指南(2012版),认为乳腺癌根治术改变了腋静脉血流动力学,静脉采血操作使术肢手臂(行乳腺癌手术同侧的手臂)更易发生淋巴回流障碍,导致术后淋巴水肿加重[7],主张对乳腺癌根治术后患者采用健肢手臂(未行乳腺癌手术一侧的手臂)采血[8]。然而,输注化疗药物易引起血管壁刺激反应,加之PICC置管操作也可对健肢手臂静脉血管造成一定的损伤,导致在健肢手臂静脉采血穿刺成功率较低,为临床采血工作带来诸多不便[9]。因此,有部分研究者建议,当健肢手臂静脉血管条件较差时,可选用术肢手臂静脉血管采血,在临床实践中该操作未发生明显的不良反应[10]。上肢手臂静脉内径和皮肤厚度改变作为精细化衡量上肢淋巴水肿依据之一,在临床科研中被广为应用。本研究探讨选择不同采血部位情况下,上肢手臂静脉内径和皮肤厚度的改变情况,分析不同采血部位对乳腺癌根治术后患者淋巴水肿的影响,以验证选择术肢手臂静脉采血的可行性和安全性。
1 对象和方法
1.1 研究对象
选取2019年2月至2020年12月在成都某三级甲等医院采血中心肿瘤日间接待窗口进行采血的乳腺癌根治术后门诊患者为研究对象。纳入标准:①18岁以上女性;②临床诊断为乳腺癌;③行单侧乳腺癌根治术3个月至3年;④意识清醒,无沟通障碍。排除标准:①依从性差;②明确不能参与后续调查。对研究对象进行采血操作的护士,其纳入标准为:①从事专职静脉采血工作时间超过5年;②已采集过10人次以上的乳腺癌术后患者静脉血;③通过医院统一的采血标准化培训,保证进针角度和深度符合要求;④惯用手为右手。
将患者随机分为实验组和对照组,具体实施流程如下:①采用计算机软件生成300个不重复数字,每个数字对应一名患者;②用计算机软件随机将150个数字分到实验组,其余150个数字分到对照组;③依照入组时间顺序依次为研究对象从小到大编号;④根据数字所对应的组别将研究对象分到实验组或对照组。实验组患者接受术肢手臂静脉采血,对照组患者接受健肢手臂静脉采血。本研究通过四川大学华西医院伦理委员会审批,批号为2019年审(760)。
1.2 调查工具
结合文献查阅结果和相关临床医护专家提供的建议,研究课题组自行设计问卷调查表,包括研究对象填写部分和采血护士填写部分。研究对象填写部分:包括患者一般特征、患病情况等内容。采血护士填写部分:包括采血前血管情况、采血部位、进针深度、进针角度等内容。
1.3 结局指标
结局指标为肘正中静脉内径、头静脉内径、贵要静脉内径、肘部皮肤厚度、腋窝皮肤厚度。由彩超医师在患者采血前2 h和采血后1天分别进行术肢和健肢的肘正中静脉内径、头静脉内径、贵要静脉内径、肘部皮肤厚度、腋窝皮肤厚度的彩超检测。患者取仰卧位,上肢外展放平并充分暴露,在肘窝处头静脉与贵要静脉汇合向下0.5~1 cm处为肘正中静脉测量点;在上臂下1/3靠身体外侧处为头静脉测量点;在上臂下1/3靠身体内侧处为贵要静脉测量点;在上臂下1/3处为肘部皮肤测量点;在腋窝底部为腋窝皮肤测量点。
1.4 统计学方法
采用Epidata 3.1软件双人录入数据,采用SPSS 25.0统计软件进行数据分析。计数资料采用频数、构成比描述,正态分布的计量资料采用均数±标准差表示,采用方差分析和t检验、χ2检验分析实验组与对照组之间的一般特征差异。分别以研究对象的术肢、健肢彩超测量值为因变量,以血管情况、采血侧等为自变量,测量时间作为重复测量的指示变量,并根据QIC统计量的大小确定作业相关矩阵,采用广义估计方程模型分析术肢组与健肢组、采血前后的血管彩超测量值差异。以P<0.05为差异有统计学意义。
2 结果
2.1 研究对象一般资料
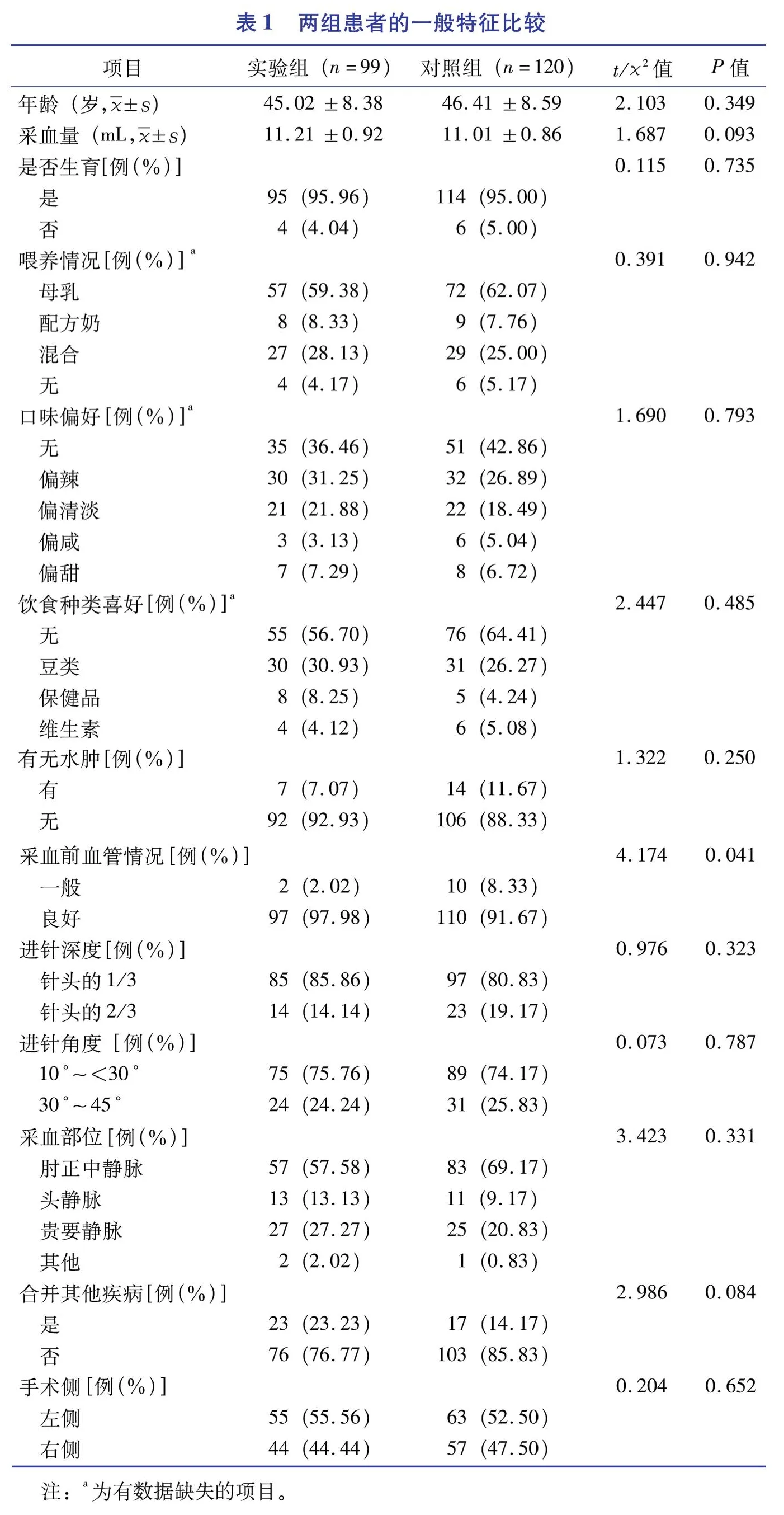
共有219名研究对象纳入分析,其中实验组99例,对照组120例。两组患者的一般特征比较结果详见表1。
??
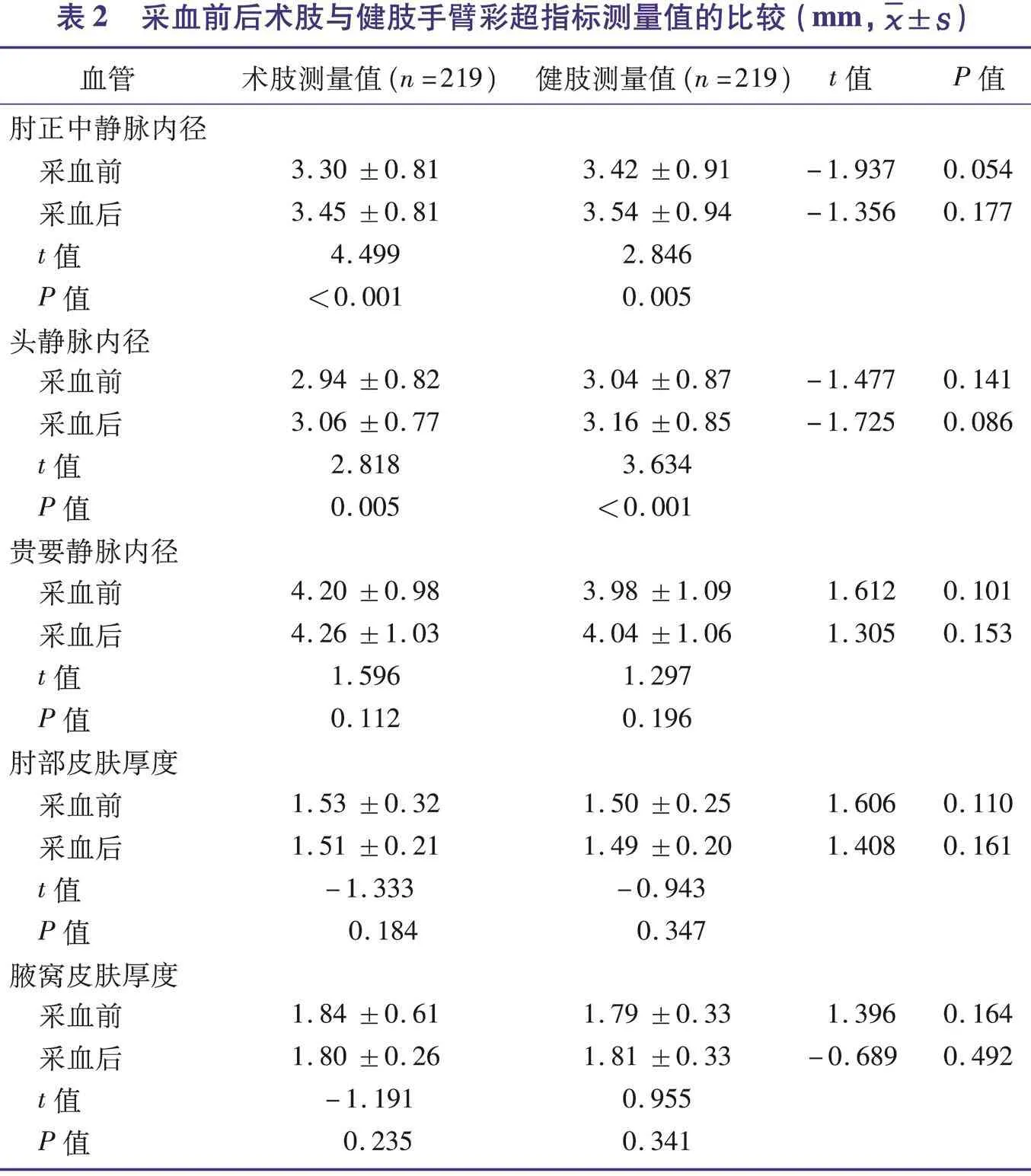
2.2 采血前后术肢与健肢手臂彩超测量值的比较
采血前后,所有研究对象术肢手臂与健肢手臂彩超测量值的比较结果见表2。术肢和健肢的肘正中静脉、头静脉内径均为采血后高于采血前(P<0.05)。
?
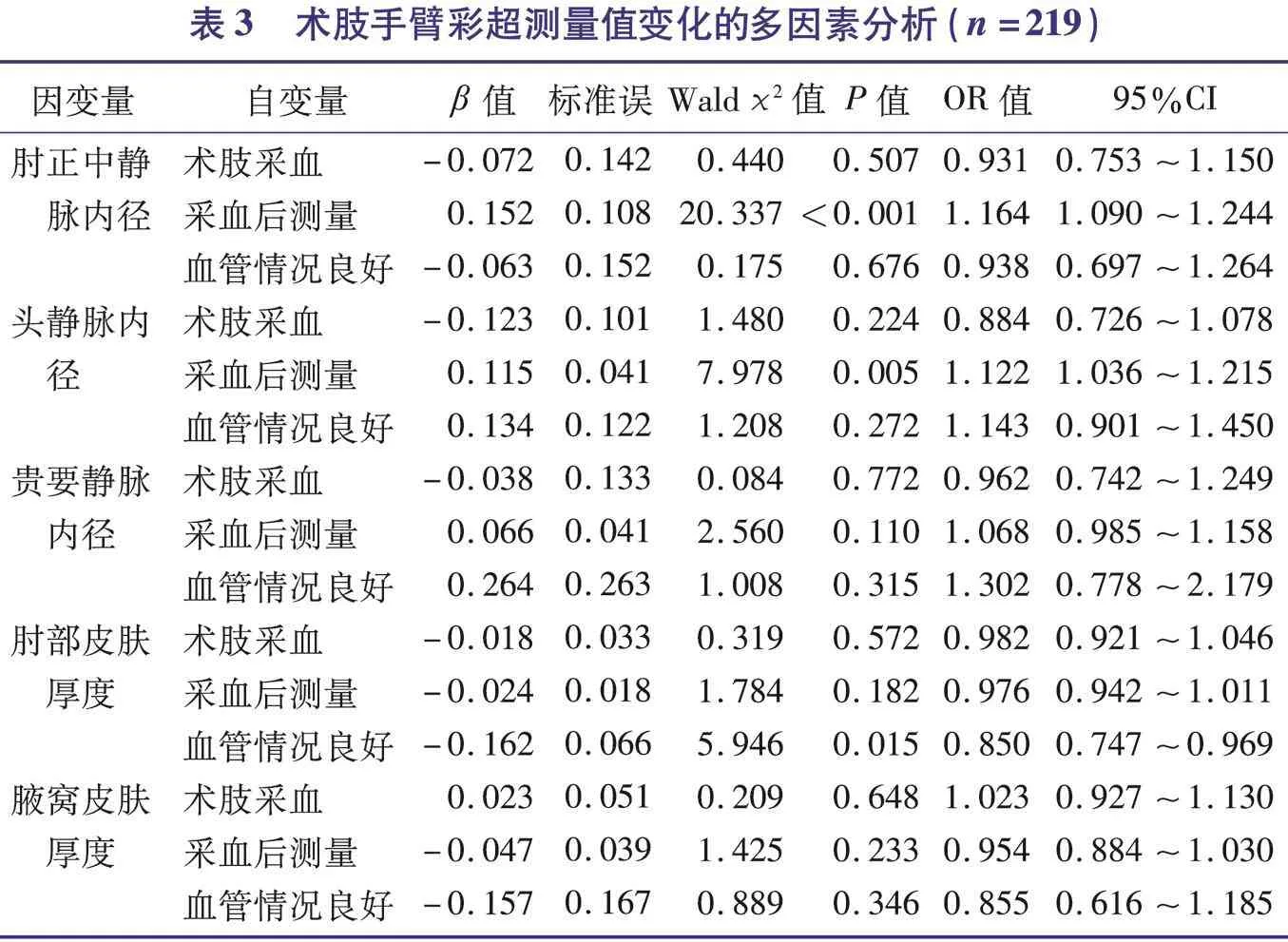
2.3 术肢手臂彩超测量值变化的多因素分析
将研究对象的术肢手臂彩超测量值作为因变量,将血管情况、采血侧作为自变量,测量时间作为重复测量的指示变量,纳入广义估计方程模型。广义估计方程的参数估计结果见表3。
?
2.4 健肢手臂彩超测量值变化的多因素分析
将研究对象的健肢手臂彩超测量值作为因变量,将血管情况、采血侧作为自变量,测量时间作为重复测量的指示变量,纳入广义估计方程模型。广义估计方程的参数估计结果见表4。

?
3 讨论
3.1 乳腺癌根治术后,同侧上肢手臂静脉采血后不会加重上肢淋巴水肿
目前,国内外的研究多从护理及技术层面来提高对乳腺癌术后患者采血的服务质量[11-13],罕见从患者个体层面开展研究。本研究探讨乳腺癌根治术后,选择上肢手臂静脉采血对上肢淋巴水肿的影响,课题组通过文献查阅以及咨询乳腺疾病领域专家后发现,患者年龄、合并疾病史、手术方式、采血操作(采血部位、进针角度、进针深度等)等可能影响患者上肢淋巴水肿情况[14-16]。本研究采用随机化设计,均衡上述因素在实验组与对照组间的分布,在后续分析中通过广义估计方程模型控制混杂因素的影响,以上肢手臂静脉内径和皮肤厚度改变作为精细化衡量淋巴水肿的指标,结果显示两组患者的术肢、健肢手臂各彩超测量值比较,差异均无统计学意义,这与课题组前期的观察性研究结果相一致[10]。本研究结果显示,乳腺癌根治术后患者的术肢和健肢的肘正中静脉、头静脉内径采血后高于采血前,这与采血时外部刺激导致局部血管扩张有关,但采血前后的术肢血管内径与健肢血管内径比较,差异均无统计学意义,说明术肢采血导致的血管内径改变与健肢采血导致的血管内径改变是一致的。综上,对乳腺癌根治术后患者,经术肢静脉采血后并不会加重其上肢淋巴水肿情况,本研究结论与其他学者提出的静脉采血操作与发生淋巴水肿之间无明显关联的观点保持一致[17-18]。
3.2 为乳腺癌根治术后采血侧的选择提供依据
《静脉采血指南(2012版)》主张对乳腺癌根治术后患者采用健肢手臂采血[8],然而对于术后患者而言,健肢手臂多有PICC导管置于重要静脉上方,当进行静脉采血时,无明显较粗血管可以选择,这为血管可视度差、不充盈及血管变硬的长期化疗患者带来诸多不便。目前,国内外关于乳腺癌术后患者是否可以采用术肢采血的研究较少,临床采血人员仍须采用健肢采血,这对采血人员的实际操作具有一定的限制。本研究结果为医护人员选择合适的采血肢体提供了依据,有利于提高一次性采血成功率,减轻患者、医护人员因采血困难产生的恐惧感,以及由此所造成的身心影响,同时也为2020年实施的《静脉血液标本采集指南》[19]中指出的,乳腺癌根治术后同侧上肢手臂的静脉可在术后(未对术后时间行相关规定)无特殊并发症的前提下恢复采血提供理论支持。本研究依据专科医师建议选择术后3个月至3年的患者为研究对象,可为乳腺癌根治术后同侧上肢静脉采血术后时间的确定提供理论依据。
4 小结
本研究从患者自身角度出发,通过探索乳腺癌术后术肢采血对肘正中静脉内径、头静脉内径、贵要静脉内径、肘部皮肤厚度、腋窝皮肤厚度的影响,发现对乳腺癌术后患者进行术肢采血不会加重上肢淋巴水肿,为今后临床医务工作者采血位置的选择提供了指导。然而本研究仍存在以下局限性:①在招募过程中,患者积极性不高,研究调查期正值疫情期间,患者随访难度较大,导致纳入研究的患者数量不多,数据样本偏小,可能会导致结果存在一定误差;②上肢彩超测量时受人为因素的影响较大,可能存在一定的测量偏倚;③上肢彩超测量判定上肢静脉内径和皮肤厚度改变作为精细化衡量淋巴水肿依据,与臂围等传统依据相比较具有高成本的缺点,但作为验证经术肢采血的可行性而言具有更加精准和合理的优点。针对以上不足,可在后期开展更大规模的多中心随机对照试验,改变随访形式,纳入更多与淋巴水肿结局相关的采血结局指标开展研究,在选择水肿判定依据时需要综合考虑研究的目的和可持续性等因素。

