丰富环境下多重任务导向机器人训练对脑卒中患者步行功能和日常生活活动能力的干预效果
刘达,韩小钗,王子良,赵紫剑,贾雪嵩,何宇,刘学勇
(中国医科大学附属盛京医院康复医学中心,沈阳 110134)
脑卒中是一种由于脑部血管突然破裂或血管阻塞而引起的脑组织损伤的急性脑血管疾病[1]。目前,脑卒中作为我国第一致死疾病,其引发的运动功能障碍极大影响患者的日常生活活动能力,给患者及其家庭带来严重的经济负担,降低患者的幸福感[2]。步行功能障碍是导致脑卒中患者高致残率的主要原因之一,60%~80%的患者因神经肌肉控制问题导致异常步态的发生。脑卒中患者的异常步态主要表现为行走过程中步速减小、步幅缩短、双足支撑时间较长、步态不对称性、步行过程中能耗增加,同时伴有足内翻、膝过伸、足下垂等特点[1]。脑卒中患者的步行功能障碍增加了步行过程中的跌倒风险,影响患者日常生活质量。因此,步行功能的恢复是脑卒中患者的主要康复目标,也是提高患者日常功能的重要治疗。
丰富环境是指通过感觉刺激、运动刺激、社会交往的干预提高患者感觉运动功能的恢复,改善其生活能力,激发患者康复训练的主观能动性[3]。丰富环境与标准环境的主要区别在于患者有了更多的活动空间、多样的外部环境。多项研究[4]表明,丰富环境可以诱发神经干细胞增殖,改善血脑屏障完整性,增强神经可塑性,促进神经功能恢复。任务导向训练以运动再学习和运动控制为理论基础,通过不断的强化和运动反馈实现既定的康复训练目标,最大程度上达到改善患者功能障碍的作用[5]。
康复机器人是一种结合康复医学、计算机科学、机器人领域等研发的自动化康复设备,根据神经可塑性原理,通过刺激神经系统对下肢肌肉的控制,模拟正常人步行规律,对患者进行大量的下肢运动重复性训练,使大脑运动功能的可塑性达到最佳化,起到帮助患者恢复下肢运动功能的作用[6]。其利用外骨骼和减重支持系统,对减重支持量、髋-膝-踝关节活动范围、步行速度等设备参数进行调节,根据患者病情特点为其提供个性化训练方式和训练强度。康复机器人因其重复安全的感觉运动刺激、精准有效的运动训练模式以及客观准确的运动反馈等特征,被越来越多地用于脑卒中患者下肢运动功能恢复中。虽然丰富环境、任务导向训练、康复机器人有着各自的康复治疗作用,但少有研究将三者联合用于脑卒中患者的康复治疗中。本研究探讨了丰富环境下多重任务导向机器人训练对脑卒中患者步行功能和日常生活活动能力的干预效果,以期为未来脑卒中患者的康复训练提供参考和借鉴。
1 材料与方法
1.1 研究对象和分组
选取2019年1月至2022年7月于中国医科大学附属盛京医院康复医学中心接受康复治疗的脑卒中患者59例。采用随机数字表法,将患者随机分为对照组(采用常规康复训练,30例)和研究组(在常规康复训练的基础上增加丰富环境下多重任务导向机器人辅助步行训练,29例)。
纳入标准:(1)经头颅CT或MRI检查确诊为缺血性和出血性脑卒中,同时符合第四届脑血管病学术会议制定的诊断标准[7];(2)年龄≥18岁;(3)首次发病,仅单侧肢体受累;(4)病程1周~6个月,且住院时间不少于4周;(5)病情稳定,生命体征平稳,能接受相关康复干预和治疗。排除标准:(1)存在严重认知和沟通障碍,不能配合训练者;(2)因心肺疾病或肌肉骨骼系统并发症,无法耐受穿戴机器人进行训练者;(3)存在严重视觉空间忽略者;(4)严重肌张力增高痉挛者;(5)因下肢皮肤感染破溃,无法耐受穿戴机器人者。
本研究获得中国医科大学附属盛京医院医学伦理委员会批准,所有患者均对研究内容知情同意并签署知情同意书。
1.2 治疗方法
1.2.1 对照组:采用常规康复训练方法,包括在无痛范围内进行关节被动活动、肌肉牵伸、患侧肌力训练、重心转移训练、坐位及站位平衡功能练习、体位转移训练、协调能力训练、步行功能及日常生活活动能力训练等。训练40 min/次,1次/d,5 d/周,持续4周。
1.2.2 研究组:在常规康复训练的基础上增加丰富环境下多重任务导向机器人辅助步行训练。
1.2.2.1 丰富环境干预(1)感觉刺激,包括识别卡片上物品名称和颜色、根据患者爱好阅读书籍和报纸等的视觉刺激,聆听感兴趣的音乐和广播等的听觉刺激,在视力遮挡情况下辨别不同物品形状和大小的触觉刺激。训练20 min/次,1次/d,5 d/周,持续4周。(2)运动刺激,与任务导向训练相结合,分析影响患者步行功能障碍的因素,根据其特点制定针对性任务导向训练,包括下肢足廓清障碍的训练、骨盆控制的训练、上下台阶练习等。训练20 min/次,1次/d,5 d/周,持续4周。(3)社会交往,包括安排患者进行小组训练,增加患者间的交流讨论,模拟患者重返社会的日常生活,如购物、下棋等。
1.2.2.2 康复机器人干预 将患者双下肢固定于外骨骼机器腿上,使用绷带将双侧踝关节保持在中立位,治疗师根据患者实际情况调整机器人参数,起始减重为患者自身重量的50%,步速为1.5 km/h,引导力为100%。然后根据患者下肢的实际功能情况进行被动-助动-主动的调整,逐渐降低机器人的引导力,减少体质量的支持,增强患者步行的主动性,逐渐提高患者的步速及步行稳定性。训练20 min/次,1次/d,5 d/周,持续4周。
1.3 评价指标
1.3.1 Fugl-Meyer运动功能评定量表下肢部分(Fugl-Meyer Assessment-Lower Extremity,FMA-LE)评分:从反射、速度、协调性等方面评估下肢运动功能,包含7个大项,17个小项,每个项目0~2分,共34分。评分越高,说明下肢运动功能越好。
1.3.2 Hoffer步行能力分级:1级,患者完全不能步行;2级(非功能性步行),患者借助辅助支具(膝踝足矫形器或手杖)可以在室内行走;3级(家庭性步行),借助辅助支具(踝足矫形器或手杖)可以在室内行走自如,但在室外不能过长时间行走;4级(社区性步行),可独立在室外或社区内行走、散步。分级越高,说明患者步行能力越强。
1.3.3 Berg平衡量表(Berg Balance Scale,BBS)评分:评估患者坐-站位下动静态平衡,包括独立站立、独立坐、坐站转移、床椅转移、闭眼站立、转身向后看及转身1周等14项,每个项目0~4分,共56分。分数越高,说明患者平衡能力越好。低于40分说明患者存在跌倒风险,需要他人辅助行走。
1.3.4 改良Barthel指数(Modified Barthel Index,MBI):总分100分,包含进食、穿衣、大小便管理、床椅转移、行走、上下楼梯等10项日常生活能力的基本内容,每项0~10分。总分越高,说明患者日常生活活动能力越好。
1.3.5 表面肌电图:由专业治疗师收集患者治疗前和治疗4周后股四头肌、腓肠肌、胫骨前肌的表面肌电图信号的均方根振幅(root mean square,RMS),每块肌肉采集15 s,共采集3次,取平均值。RMS值越高,说明肌肉兴奋性越强。
1.4 统计学分析
2 结果
2.1 一般资料的比较
2组患者比较,年龄、脑卒中类型、肢体偏瘫侧、性别、入院病程等一般资料的差异均无统计学意义(P>0.05),具有可比性。见表1。

表1 2组患者一般资料的比较Tab.1 Comparison of general patient characteristics between the two groups
2.2 2组患者治疗前后FMA-LE评分、Hoffer步行能力分级、BBS评分、MBI的比较
治疗前,2组患者FMA-LE评分、Hoffer步行能力分级、BBS评分、MBI的差异无统计学意义(P>0.05)。治疗4周后,2组患者FMA-LE评分、Hoffer步行能力分级、BBS评分、MBI均较治疗前明显提高(P<0.05),且研究组高于对照组(P<0.05),见表2。
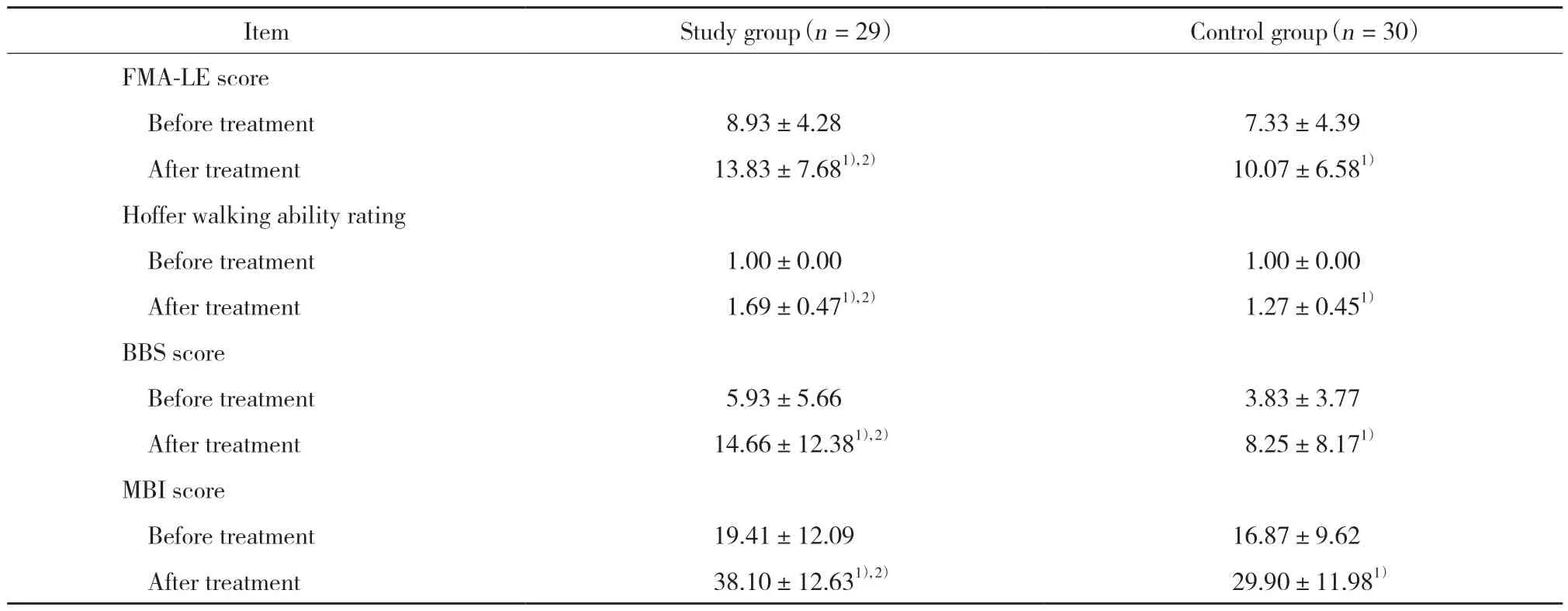
表2 2组患者治疗前后FMA-LE评分、Hoffer步行能力分级、BBS评分、MBI的比较Tab.2 Comparison of FMA-LE scores,Hoffer walking ability ratings,BBS scores,and MBI scores between the two groups before and after treatment
2.3 2组患者治疗前后表面肌电图改变情况
治疗前,2组患者比较,表面肌电图信号RMS的差异无统计学意义(P>0.05)。治疗4周后,2组患者RMS均较治疗前明显升高,且研究组RMS高于对照组(P<0.05)。见表3。

表3 2组患者治疗前后表面肌电图信号RMS的比较(μV)Tab.3 Comparison of the RMS values of surface electromyography signals between the two groups before and after treatment(μV)
3 讨论
研究[8]表明,2/3 的脑卒中患者存在步行功能障碍,患者在步行过程中跌倒风险较高,同时伴随着日常生活活动能力下降。常规的康复训练方法无法充分协调患者患侧下肢负重、迈步及动态平衡时的安全性之间的关系,无法建立患者在步行过程中正确的步态模式,不利于脑卒中患者下肢运动功能的恢复,影响患者日常生活。本研究采用丰富环境下多重任务导向机器人对脑卒中患者步行能力和日常生活能力进行干预,结果显示,丰富环境下多重任务导向机器人训练可以改善患者下肢运动功能和平衡功能,同时提高患者的日常生活活动能力。
3.1 丰富环境下多重任务导向机器人训练对脑卒中患者下肢运动功能的影响
本研究结果显示,康复干预4周后,2组患者FMA-LE评分均较治疗前明显提高,且研究组高于对照组(P<0.05)。研究[9]表明,丰富环境可以诱导神经递质的释放,提高传递效率,增加突触数量,促进神经元的功能性重组,从而提高患者运动感觉的恢复。关敏等[10]发现,相比于常规康复训练,任务导向训练在改善患者下肢运动功能方面效果更好。
康复机器人系统为患者提供减重支持,有利于提高患者步行过程中躯干和骨盆的稳定性,大量重复性步态练习有利于加强偏瘫患者肌肉记忆,促进神经系统重塑。本研究结果表明,将丰富环境下多重任务导向机器人用于脑卒中患者的康复训练中,可以抑制异常模式,刺激关节肌腱的本体感受器,增加患侧肢体深浅感觉输入,诱发正常运动模式的出现,从而达到促进患侧下肢功能恢复的作用。
3.2 丰富环境下多重任务导向机器人训练对脑卒中患者步行功能的影响
本研究结果显示,康复干预4周后,2组患者Hoffer步行能力分级均较治疗前明显改善,且研究组改善好于对照组(P<0.05)。由于脑卒中患者不具备早期步行训练的能力,而康复机器人可以通过外骨骼系统带动患者偏瘫侧肢体进行大量重复性运动,帮助患者模拟正常步态,强化患者步行能力。步速是影响脑卒中患者步行能力的重要指标,步速的增加通常伴随着患者步行时能耗降低。康复机器人的减重支持系统增加了脑卒中患者步行稳定性,提高训练的效率,提高患者步行速度。BUESING等[11]发现,康复机器人用于脑卒中患者步行训练中,可明显提高步速、步频、步长等步态参数,使双支撑相时间缩短,改善患者双侧步态不对称性。
同时,通过刺激患者足底感觉,可以增加本体感觉的输入,有助于激活患侧下肢的抗重力伸展,提高下肢运动能力。WATANABE等[12]对22例偏瘫患者进行的研究显示,康复机器人组与常规训练组相比,可以显著提高患者步行速度,改善偏瘫患者下肢步行的稳定性和对称性,增强患者功能性步行能力。丰富环境下多重任务导向机器人训练为患者提供高强度、重复性、标准化的训练模式,具有一致性和连续性,有助于提高患者训练效率,提高下肢运动功能。
3.3 丰富环境下多重任务导向机器人训练对脑卒中患者平衡能力的影响
本研究结果显示,康复干预4周后,2组患者BBS评分均较治疗前明显提高,且研究组高于对照组(P<0.05)。本体感觉的输入、中枢神经系统对信息的整合对维持患者平衡能力至关重要,丰富环境干预可以增加突触可塑性,增强大脑对感觉刺激的反应,有利于改善患者平衡障碍。同时,脑卒中后患者主要步态特点为在步行过程中能耗增加,具有不稳定性,跌倒风险较高。康复机器人可以加强对患者躯干稳定性的控制,通过对下肢运动轨迹的调节,使躯干和下肢处于正确的力位力线,防止重心转移不充分导致的步宽和步角增大,同时通过视觉反馈,可以加强患者本体感觉的输入。KIM等[13]对19例脑卒中患者进行4周的训练,结果发现,机器人辅助步行训练可以提高患侧下肢负重,更好地激活患侧肌肉,提高患者本体感觉的输入,增强平衡能力,与本研究结果一致。
3.4 丰富环境下多重任务导向机器人训练对脑卒中患者日常生活能力的影响
本研究结果显示,康复干预4周后,2组患者MBI均较治疗前明显提高,且研究组高于对照组(P<0.05)。张琦琪等[14]认为,丰富环境可通过突触重塑、促进血管生成来减轻缺血性脑损伤,对缺血性脑损伤后的胶质神经细胞增生和神经再生有积极影响。
患者步行功能的恢复是提高其日常生活能力的重要指标,也是提高生活质量的关键。康复机器人通过对下肢痉挛肌肉的牵拉,输入正常运动模式信息,起到抑制下肢伸肌痉挛的作用,促进患者下肢功能的恢复,从而进一步提高患者转移、如厕、行走等日常生活能力。MILLER等[15]的研究显示,机器人辅助步行可以促进血液循环,增加肌肉力量,减轻关节肌肉挛缩和骨质疏松,降低压疮的发生率,改善二便功能,提高日常生活能力。将丰富环境下多重任务导向机器人训练用于脑卒中患者,能够促进患者间的交流,缓解患者的焦虑情绪,改善患者运动障碍,提高患者日常生活能力。
3.5 丰富环境下多重任务导向机器人训练对脑卒中患者下肢表面肌电图的影响
本研究结果显示,康复干预4周后,2组患者表面肌电图信号均较治疗前明显改善,且研究组改善情况优于对照组(P<0.05)。异常步态的出现会导致大脑皮层“错误激活”,不利于大脑功能重建。表面肌电图信号的变化可以反映患者肌肉功能变化水平,通过肌电图采集肌肉活动的电信号用于肌肉活动分析,有助于更好地评估丰富环境下多重任务导向机器人训练与脑卒中患者的交互作用,对患者进行步态训练有重要意义。本研究结果提示,康复机器人为患者支撑相提供支撑,减少激活其他代偿性肌肉,使患者肌肉活动模式更加接近正常步态,在摆动相增加踝关节的稳定性,激活胫骨前肌,使踝关节有充分的踝背屈角度,抑制患侧下肢异常伸肌张力。
本研究中,丰富环境更有利于增强脑卒中患者神经的可塑性及运动感觉的恢复,有利于缓解患者的焦虑、抑郁情绪。丰富环境下多重任务导向机器人训练可以提供多种训练策略,为脑卒中患者提供精确、有效的任务导向训练,诱导患者大脑神经重塑及运动学习,改善患者下肢运动功能,极大节约了医疗资源,降低了康复成本。同时,丰富环境下多重任务导向机器人反复、高效及精确的训练模式,可以不断的强化激活和刺激大脑相关功能区,加强运动信息的输入,优化步行过程中身体的协同配合能力,有利于大脑对患侧下肢功能区的重建。
综上所述,脑卒中患者在经过康复机器人康复训练后,下肢运动功能障碍得到改善,平衡功能和日常生活活动能力得到提高。但本研究样本量较小,随访时间较短,具有一定的局限性,后续研究将持续增加样本量,并进行长期随访跟踪。

