床旁超声检测视神经鞘直径联合无创颅内压检测对颅内高压患者的诊断效能
张超华, 蒋新宇, 姥 义
(中国人民解放军联勤保障部队第九零四医院超声诊断科, 江苏 无锡 214044)
颅内压升高是指颅腔内的脑脊液、脑组织及血液对颅腔壁所产生的压力。颅内压升高是病情恶化的主要原因,临床以脑位移、脑膨出及脑血流量减少为主要表现,严重者会出现库欣反应综合征及脑疝等[1]。颅内压增高预测较为困难,严重者出现脑梗及死亡[2]。传统的有创颅内压监测多采用腰椎穿刺及开颅等有创性方法,对医师技术水平要求过高,同时易导致患者再出血、颅内感染等并发症[3]。床旁超声是测量视神经鞘直径(Optic nerve sheath diameter, ONSD)的新方法,其优点为无创、监测过程快捷、诊断费用低、可重复性高等[4]。由于视神经鞘蛛网膜下的腔内脑脊液与颅内脑脊液的循环直接相通,颅内压的水平可由ONSD的大小间接反映[5]。基于此,本研究探讨床旁超声检测ONSD联合无创颅内压检测对颅内高压患者的诊断效能。
1 资料方法
1.1 一般资料回顾性分析2020年3月-2021年5月中国人民解放军联勤保障部队第九零四医院收治的疑似颅内压升高患者205例为研究对象。纳入标准:①经临床诊断疑似为颅内压升高患者;②年龄18~80岁;③无精神类疾病。排除标准:①合并严重凝血障碍者;②依从性差,无法配合者;③非颅内压升高者。其中经腰椎穿刺确诊为颅内压升高患者105例,短暂轻度脑梗塞发作患者100例。颅内升高患者包括男性患者62例,女性患者43例,年龄41~71岁,平均(55.5±12.4)岁;重型颅脑损伤患者38例,中型颅脑损伤患者33例,轻型脑颅损伤患者34例;其中大面积脑梗塞患者30例,蛛网膜下血肿37例,颅内肿瘤患者33例,患者均进行手术治疗。轻度脑梗塞患者包括男性55例,女性45例,年龄42至69岁,平均(56.0±10.4)岁。颅内压升高患者与暂轻度脑梗塞发作患者的一般资料比较差异无统计学意义,具有可比性。
1.2 方法
1.2.1 颅内压检测仪检测 以重庆生产的NIP-200型无创颅内压检测仪,闪光刺激频率为1.0 Hz,闪光脉冲宽度为2 ms,光源为黄色氖光,闪光次数为70次,被测者需双眼闭合、平卧。记录电极分别置O1、O2,参考电极置于Fz,分别测量闪光视觉诱发电位(Flash-elicited visual-evoked potential,fVEP)潜伏期的P1、N1、P2、N2、P3、N3波。将双眼闪光刺激所得的潜伏期值加后取平均值作为该波的潜伏期。计算患者最高颅内压与最低颅内压的差值。
1.2.2 床旁超声检测 以美国索诺声床旁超声诊断仪进行诊断,选择5~10 MHz为超声诊断频率,以线阵探头进行检查,检查时患者平卧位,头部采取正中位进行,要求患者闭合双眼,同时在超声探头上涂抹耦合剂,放置探头后,要求患者闭合双眼,在超声探头上涂抹耦合剂,视神经图像为眼球正后方一低回声条形结构,正对超声探头,同时显示视神经、晶状体,眼球、视神经鞘边缘清晰,眼球无偏移即最佳平面。探头撤除后测定球后3 mm位置ONSD最大外径及此平面上眼球横径(Eyeball transverse diameter, ETD)最大径,双眼均测量,取横轴位测定3次,ONSD、ETD最终值以双眼平均值为准,每次测定时间为2 min内,所有检测均由1位经验丰富的医师进行检测。
1.2.3 阳性预测值和阴性预测值检测 所有患者分别进行颅内压检测仪检测、床旁超声检测。阳性预测值为真阳性例数/(真阳性例数+假阳性例数)×100%;阴性预测值为真阴性例数/(假阴性例数+真阴性例数)×100%。
1.2.4 诊断效能 统计颅内压检测仪检测、床旁超声检测、颅内压检测仪检测+床旁超声检测(联合检测)的灵敏度、特异度以及准确性。灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100%。特异度=真阴性例数/(真阴性例数+假阳性例数)×100%。准确度=(真阳性例数+真阴性例数)/总例数×100%。
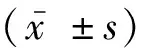
2 结果
2.1 影像学检查术前床旁超声图检测出205例疑似颅内压升高患者中,经腰椎穿刺确诊为颅内压升高患者105例,短暂轻度脑梗塞发作患者100例。见图1。


注:左侧为术前超声,ONSD为0.59 cm,右侧为术后超声,ONSD为0.48 cm。
2.2 短暂轻度脑梗塞发作患者与颅内压升高患者双眼球后ONSD比较与短暂轻度脑梗塞发作患者比较,颅内压升高患者右眼、左眼及均值ONSD均较高,差异有统计学意义(P<0.05),见表1。

表1 短暂轻度脑梗塞发作患者与颅内压升高患者双眼球后ONSD比较
2.3 不同检测手段的阳性预测值和阴性预测值比较超声检测出真阳性94例,假阳11例,真阴89例,假阴11例;测量仪真阳93例,假阳10例,真阴90例,假阴12例;联合检测真阳103例,假阳3例,真阴97例,假阴2例。与颅内压检测仪检测、床旁超声检测比较,联合检测阳性预测值、阴性预测值较高,差异有统计学意义(P<0.05)。见表2。
2.4 不同检测手段灵敏度、特异度和准确度比较与颅内压检测仪监测、床旁超声监测比较,联合检测灵敏度、特异度、准确度较高,差异有统计学意义(P<0.05)。见表3。

表2 不同检测手段的阳性预测值和阴性预测值比较/例(%)
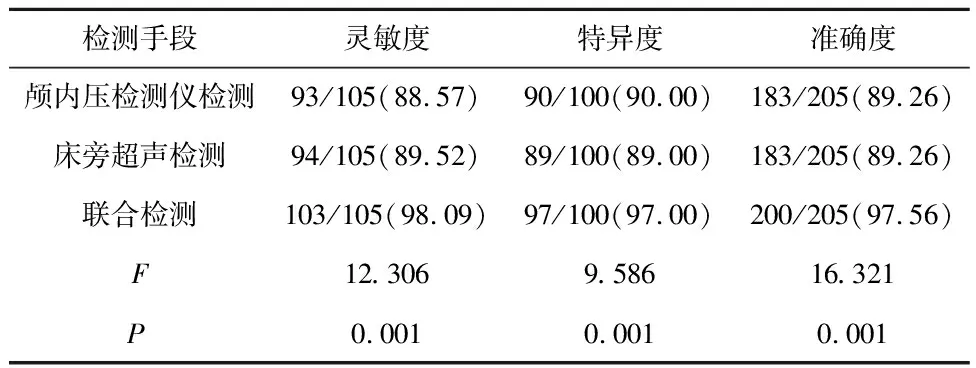
表3 不同检测手段灵敏度、特异度和准确度比较/%
3 讨论
颅内压升高难以预测,当脑组织受压之后会出现缺血、缺氧、昏迷或者脑功能障碍,甚至死亡[6]。患者出现颅内高压,是临床神经科患者急性期死亡的主要原因之一,对患者进行颅内压监测能够在颅内高压症体征出现前及时察觉颅内压的增高,为下一阶段治疗方案的选择提供可靠的依据,有效减少致残、致死率[7-8]。
目前临床常见的无创颅内压监测技术有经颅多普勒、前卤测压法、无创脑电阻抗监测、闪光视觉诱发电位等[9]。有研究显示,经颅多普勒能够观察脑血流的早期变化以评估颅内压[10-11],血流速度与脑血流量呈高度线性相关[12]。而床旁超声检测作为一种无创伤性检查工具,其能够反复连续的检测,有着较好的诊断价值[13]。
由于视神经的蛛网膜下腔与颅内的蛛网膜下腔内的脑脊液自由相同。视神经鞘作为硬脑膜的延续,内部存在着横梁式的蛛网膜下腔,脑脊液从其中缓慢滴出[14-15]。当颅内压异常增高时颅内充盈的脑脊液经视神经管进视神经蛛网膜,导致神经鞘内的间隔出现扩张,ONSD增大[16]。有研究显示,对视神经鞘进行检测能够对颅内高压进行较好的评价[17]。颅内高压能够能够造成脑血液的循环受限,血流减少,进而形成静脉淤血,导致视神经鞘的增大[18]。本研究使用床边超声测量ONSD发现,颅内高压患者左、右眼以及均值ONSD均升高,由此可见ONSD与颅内高压密切相关,使用床旁超声检测能够较好的检测出ONSD的大小,从而对颅内高压进行评价。
本研究发现,颅压监测、床旁超声检测诊断价值相差无几,其阳性值、阴性值、灵敏度等方面检测结果差异无统计学意义,而两者联合检测能够提高检测诊断价值。原因可能是颅内监测有着一定的局限性,其对患者监测会受到颅内出血、脑水肿等情况的影响,从而降低监测价值,床旁超声检测在检测肿瘤、出血等症状时的检测价值有所降低,联合能够增强对颅脑内压增高的检测价值[19]。有研究显示,对视神经鞘进行有效的检测,能够对颅脑高压患者进行准确的评价[20-21]。单独使用颅内压检测仪检测测量精确性、稳定性欠佳。床旁超声检测则能够通过对视神经鞘进行测量评估颅内压升高,此方案的实施主要是超声检测是以解剖学为基础来进行检测,进而起到较好的诊断效果。但是临床影响床旁超声检测的因素有很多,便导致了床旁超声检测会出现一定的偏差或者误诊。本研究颅压监测使用床旁超声对ONSD进行检测,有着较好的诊断效能,与上述结果一致,由此证明使用床旁超声对ONSD进行检测有着较高的诊断价值。联合检测仍存在一定的误诊、漏诊病例,原因可能与以下几个因素有关:①颅内压检测仪和床旁超声检测均一定程度上受到检测者主观因素、操作熟练程度等的影响;②联合检测颅内压的形式均为间接方式,并非直接检测;③在具体操作过程中,颅内压检测受到当时环境、患者本身状态等多种因素的影响。
综上所述,单独使用床旁超声检测、颅内压检测仪检测在指导诊疗方面差异无统计学意义,床旁超声检测ONSD联合无创颅内压检测对颅内高压患者有较的诊断效能。但由于本文研究中选取病例数较少,有着一定的局限性,下一步仍需纳入更多病例进行验证。

