常规MRI双髋检查对股骨头坏死ARCO分期的可行性研究
方军杰 李峰 孙微 王小会 许佳颖 干放 吴丹 陈良 张景峰
股骨头坏死是骨科常见的难治性疾病。对任何年龄段、任何分期的患者,作出适合其个人的规范诊疗方案非常重要[1]。股骨头坏死塌陷的整个过程是不可逆的,是疾病进展非常重要的征象[2]。因此,准确的临床分期对疾病治疗和患者预后都具有重要意义。临床上股骨头坏死的分期方法较多,而国际骨循环研究学会(Association Research Circulation Osseous,ARCO)的临床分期应用较广,并在2019年根据临床治疗方案的进展进行了调整,使该分期方案能更好地服务于临床[3]。但该分期是临床分期,需要根据MRI、CT 或X 线影像学表现综合判断。虽然MRI 检查是最有效的诊断工具,特别是发现早期坏死较敏感[4],但有学者认为常规MRI 检查很难在塌陷周围期准确地进行股骨头坏死分期[5-7]。而CT 检查发现早期坏死的敏感性较差,且许多患者尚在育龄期,需考虑辐射对性腺的影响。而随着MRI 检查的普及和图像质量的提升,使基于MRI 影像的分期成为可能,但目前为止,关于ARCO 分期对应的MRI 表现解读报道较少。本研究旨在分析使用常规MRI 双髋检查对股骨头坏死ARCO 分期的可行性,现将结果报道如下。
1 对象和方法
1.1 对象 回顾2019年1月至2022年6月宁波市第二医院治疗随访的股骨头坏死137 例(180 侧)患者,男76 例,女61 例,年龄21~85(57.7±14.9)岁。单侧病变94 例,双侧病变43 例,其中右髋92 侧,左髋88 侧;激素应用史67 例,酗酒23 例,股骨颈骨折史14 例,未知原因33 例。纳入标准:(1)在半个月内接受了双髋MRI检查和CT 检查;(2)未经髓内钉及微骨折手术等有创性治疗。排除标准:(1)只行MRI 检查,未行CT 检查;(2)有微骨折或髓内钉等治疗者;(3)股骨颈骨折畸形愈合者;(4)图像伪影影响观察。本研究经本院医学伦理委员会批准(PJ-NBEY-KY-2018-042-01)。
1.2 方法 采用1.5T(德国西门子公司,型号:AG)及3.0T(德国西门子公司,型号:Magnetom Prisma)MRI 仪使用相控阵体线圈进行大视野(field of view,FOV)常规双髋扫描。扫描方案:仰卧位,双侧髂前上棘处于同一水平线,扫描序列分别是横断位和冠状位T1WI-快速自旋回波序列(turbo spin echo,TSE)序列、横断位T2WI-脂肪抑制(fat saturated,FS)-TSE 序列、冠状位质子密度加权成像(proton density weighted imaging,PDWI)-FS-水脂分离技术(Dixon)序列。扫描参数:T1WI-TSE 序列TR/TE 为650/10~11 ms,T2WI-FS-TSE序列TR/TE 为3 000~3 600/67~89 ms,PDWI-FS-Dixon序列TR/TE 为2 500/35~40 ms,层厚3.0~4.0 mm,层间距0.5~1.0 mm,FOV 360 mm×360 mm。CT 采用西门子SOMATOM Defifinition AS 扫描仪,扫描参数:管电压120 kV,自动管电流调制(90~130 mAs),FOV 320 mm×320 mm,层厚0.6 mm。同时扫描包括两侧髋关节,扫描范围为从髋臼顶部到股骨小转子。在PACS 系统中进行冠状面和矢状面重建,层厚2~3 mm。
1.3 图像评估 股骨头坏死的诊断标准参考《中国成人股骨头坏死临床诊疗指南》,分期采用2019 版ARCO分期系统[1,3]。由1 位骨肌专业放射科副主任医师(15年工作经验)和1 位关节外科主任医师(20年工作经验)对照结合MRI 和CT 影像资料,及临床症状、体征、术中情况(部分患者)等进行综合判断后分期,设为标准组。由2 位骨肌专业放射科主治医师根据(观察者A 有10年工作经验,观察者B 有9年工作经验),在未知分期结果的情况下,对全部患者根据MR 影像特征描述进行ARCO 分期。
ARCO 各期MRI 影像征象具体如下。(1)ARCOⅠ期:髋关节间隙正常,股骨头光整;股骨头前上部负重区在T1WI 上显示低信号线样影,T2WI 上显示为高信号条带或“双线征”;线样包绕区信号同正常骨髓信号(图1)。(2)ARCOⅡ期:髋关节间隙正常,股骨头光整;股骨头前上部负重区在T1WI 上有低信号带围绕的不均匀低信号区,在T2WI 上为不均匀高信号区;病灶区可见小范围骨质水肿(图2A、B)。(3)ARCO ⅢA 期:髋关节间隙正常,股骨头皮质线出现裂隙;或出现轻微塌陷、阶梯状改变,幅度≤2 mm;T2WI 部分可见裂隙中高信号积液进入;股骨头颈部可出现大片骨髓水肿;髋关节积液(图2C、D)。(3)ARCO ⅢB 期:髋关节间隙正常,股骨头变扁;皮质骨折塌陷深度>2 mm,成明显阶梯状改变;T2WI 可见裂隙中关节积液进入(图3)。(4)ARCO Ⅳ期:髋关节间隙狭窄;骨质坏死塌陷,股骨头明显变扁;髋关节出现骨关节炎改变(图4)。股骨头塌陷测量方法沿用于X线的测量方法:在冠状位或斜矢状位(如有)的股骨头中点画同心圆,测塌陷区与圆圈最近边距离,测2次取平均值(图5)。

图1 45 岁女性患者左侧股骨头坏死ARCOⅠ期影像图(A、B:左侧股骨头负重区见清晰的T1WI 低信号,T2WI 高信号“双线征”,坏死区信号同正常黄骨髓信号;C:CT 检查对照,股骨头未见明确密度异常,骨皮质光整)

图2 53 岁女性患者双侧股骨头坏死ARCO Ⅱ~ⅢA 期影像图(A、B:Ⅱ期,MRI 检查发现右侧股骨头负重区条状T2WI 高信号,边界略模糊,坏死区T2WI 信号不均匀增高,CT 检查可见略高密度线影,股骨头皮质尚光整;C、D:ⅢA 期,MRI 检查发现左侧股骨头坏死区T2WI 信号混杂,见不均匀高信号,皮质下可见条状T2WI 高信号线,皮质线欠连续,股骨头颈部出现骨质水肿,髋关节积液。CT 检查出现负重区密度减低,局部皮质裂隙,塌陷<2 mm)

图3 39 岁男性患者左侧股骨头坏死ARCO ⅢB 期影像图(A:坏死区MRI 信号更加混杂,呈明显T2WI 高信号,皮质低信号线局部塌陷,股骨头水肿及髋关节积液明显;B:CT 检查见股骨头下骨质密度减低,皮质塌陷,幅度>2 mm)

图4 61 岁女性患者左侧股骨头坏死ARCO Ⅳ期影像图(A、B、C:MRI 和CT 检查均可显示髋关节间隙狭窄;股骨头骨质坏死塌陷,形态明显变扁;髋关节出现骨关节炎改变)

图5 42 岁男性患者右侧股骨头坏死(ARCO ⅢB 期)影像图(A、B:CT 和MRI 测量股骨头坏死塌陷深度方法,股骨头中点画同心圆,测塌陷区与圆圈最近边距离,图示测量距离约3.7~3.8 mm)
1.4 统计学处理 采用SPSS 22.0 统计软件。计量资料以表示。采用Kappa 分析评估标准组和观察组、观察者A 与观察者B 的诊断一致性,Kappa<0.20 为一致性差,0.21≤Kappa<0.40 为一致性一般,0.41≤Kappa<0.60 为一致性中等,0.61≤Kappa<0.80 为一致性较好,0.81≤Kappa<1.00 为一致性好。
2 结果
标准组中Ⅰ期17 侧,Ⅱ期37 侧,ⅢA 期43 侧,ⅢB期33 侧,Ⅳ期50 侧。观察组中,观察者A 单纯采用常规MRI 扫描检查的分期准确率Ⅰ期为76.5%(13/17),Ⅱ期为78.4%(29/37),ⅢA 期为93.0%(40/43),ⅢB 期为93.9%(31/33),Ⅳ期为96.0%(48/50),总体准确率为89.4%(161/180)。观察者B 的准确率Ⅰ期为82.4%(14/17),Ⅱ期为86.5%(32/37),ⅢA 期为90.7%(39/43),ⅢB 期为90.9%(30/33),Ⅳ期为98.0%(49/50),总体准确率为91.1%(164/180)。标准组与观察者A 的Kappa 值为0.865,标准组与观察者B 的Kappa 值为0.886,两者一致性好。见表1、2。
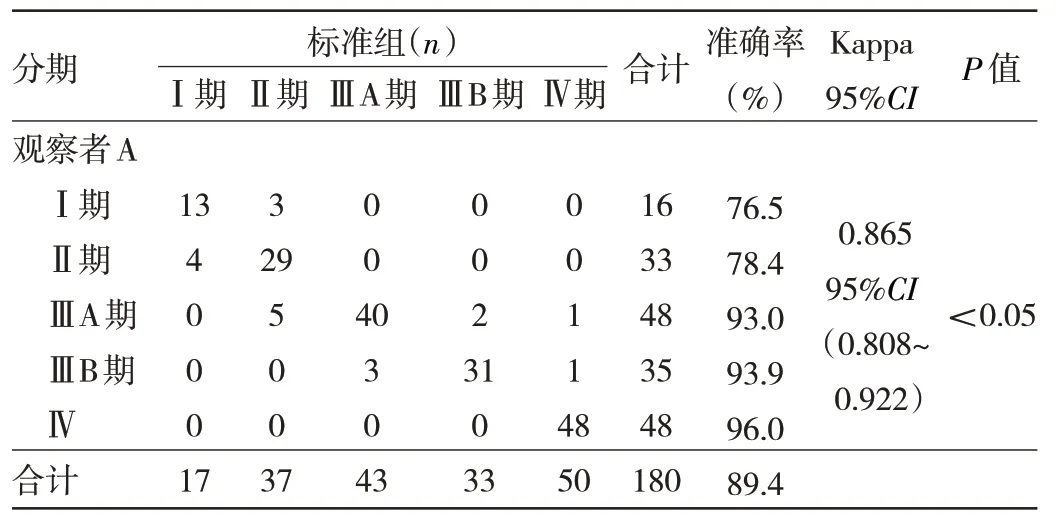
表1 观察者A 相对于标准组的诊断准确率情况

表2 观察者B 相对于标准组的诊断准确率情况
以Ⅰ~Ⅱ期作为早期(塌陷前期),观察者A 塌陷前期的分期准确率为90.7%(49/54),只有5 例诊断为ⅢA 期;观察者B 塌陷前期的分期准确率为92.6%(50/54),只有4 例诊断为ⅢA 期。
3 讨论
股骨头坏死的影像诊断主要有X 线、CT、骨核素扫描及MRI 等检查,但不同检查方法都有优缺点。自从Ficat 等[8]在1980年首先依据X 线标准平片对股骨头缺血性坏死分为4 期以来,临床上已有多种针对股骨头坏死的临床分期,但绝大多数是基于X 及CT 检查,或辅以MRI 检查。目前临床常用的分期标准为ARCO 1992年制定的分期标准,后来几年又在此基础上进行修订[9],该标准把股骨头缺血性坏死分为0~Ⅳ期,由MRI、X 或CT 检查进行联合判断。2019年ARCO分类系统作了进一步修改,去掉了0 期诊断,并简化了一些定量数值的测量,因此该分期方法可行性更强,但在Ⅰ~Ⅱ期的判断上仍需结合MRI 及X 线检查,而Ⅲ~Ⅳ主要由X 线检查来完成[10]。
MRI 检查对股骨头坏死的早期诊断有着极高的灵敏度及特异度,已被广泛认可,而且股骨头坏死的不同病理阶段还可根据影像学变化来判断[11]。但笔者发现ARCO 分期没有对MRI 征象有详细的描述,而以CT及X 线为主,这对于MRI日益普及的时代存在一定的反差。有研究提出由于MRI 对软骨下骨折的诊断价值有限,在分期判断中,常需要结合CT 或X 线双髋检查来提高塌陷周围期的准确分期[6]。但国内有学者认为,联合多种影像征象对于区分ARCOⅡ期和ⅢA 期的联合AUC 为0.967,灵敏度和特异度分别为1.000 和0.887,认为MRI 征象在区分股骨头坏死中ARCO Ⅱ期和ⅢA 期方面有很大的价值[12]。本研究观察者A、观察者B 在Ⅱ和ⅢA 期的诊断准确率分别为78.4%、86.5%和93.0%、90.7%,也与既往研究类似,表明单纯采用MRI 检查做双髋检查,也可以做较好的分期诊断。
本研究中,为了标准组对股骨头坏死的分期判断更接近于实际,本研究均有半个月内的MRI 和CT 检查资料;再根据两者影像表现,结合临床体征或术中情况进行ARCO 分期,并且由高年资的骨肌组及关节外科医师来共同判断,减少了错误分期的可能。然后根据分期标准,总结各期的MRI 影像特点,进行学习论证,使分期诊断标准更有一致性。在观察组中,研究发现单纯采用MRI 进行分期判断,两组都有较高的诊断分期的准确性,特别是对于Ⅲ~Ⅳ期的分期判断,准确率较大,超过了90%,并且两组间的准确率的一致性很好。但在单纯采用MRI 进行分期诊断中,也存在一些难点,如对于Ⅰ~Ⅱ期的准确率略低,只有80%左右。这似乎和MRI 对于股骨头坏死的早期发现的高灵敏度不符。但发现率和分期判断准确率是不同的,这并不说明MRI 对早期股骨头坏死的检出率较低,而是单纯采用MRI 分期中,由于Ⅰ期、Ⅱ期是个动态演变过程,Ⅰ期在分期定义中,以出现MRI 条带和双线征,而X 线未见密度异常,这说明此时刚刚发生局部缺血坏死,而坏死区域内尚没有出现骨的密度改变[13]。这时对照MRI 发现只有在坏死区域骨髓信号尚未出现异常信号改变时,X 线才未见异常,在单独采用MRI 来分期时,判断存在一定交叉。但如果把Ⅰ~Ⅱ期作为早期(塌陷前期),2 位观察者诊断分期准确率都超过了90%,有了明显提高,也证明了MRI 对于早期股骨头坏死的敏感性。
另一个难点就是对于ⅢA 与ⅢB 期的塌陷深度测量,以塌陷深度2 mm 为界,要求测量准确性非常高,X线、CT 三维重建中的测量方法同样也可以应用在MRI上测量[14],比如在冠状位及斜矢状位股骨头中心层面画同心圆,来判断塌陷深度,或由对侧正常股骨头的直径做对照。但在测量中难免会出现测量误差,影响其分期的判断,类似的测量问题也会同样出现在X 线及CT 的测量上。
股骨头坏死的病因有多种,但目前公认的是因多种因素影响下股骨头血供的改变,MRI 可表现为早期的“双线征”,从病理角度是坏死骨-活骨界面连接带,主要组成部分是肉芽组织、水肿带。在修复过程中,死骨、充血、水肿、炎症细胞浸润和新骨共存,使信号较为多样[15-16]。本研究也显示坏死骨-活骨界面的连接带会随着影像分期的增加而增宽,由Ⅰ期的边界较清楚线影,到Ⅱ期的边界模糊条带状,Ⅲ期后界面处呈片状水肿,边界模糊。据推测,如承重的骨小梁骨被破坏,就会导致软骨下微骨折,从而出现充血和水肿反应相对严重。所以MRI 影像征象在股骨头坏死分期诊断上有一定的特点,并有病理学的支持。
本研究还存在不足之处。首先,本资料为回顾性研究,研究结果需要在临床工作中进一步验证。其次,虽然严格根据ARCO 分期,并由影像专家及骨科专家共同判断结果,但并不能保证标准组的分期100%准确。后期研究将收集患者术后大体病理作进一步对照。第三,本资料为单中心的研究,MRI 分期征象虽经过统一标准培训,但并不知道是否在其他中心放射诊断人员有类似的诊断分期准确率。接下来将和其他中心合作,进一步作多中心研究。
综上所述,结合股骨头MRI 各期的信号改变,能较好地判断出股骨头坏死区域有无皮质裂隙及塌陷等情况。通过对这些MRI 征象的仔细评估,可以有效地提高MRI 的ARCO 分期的准确性,从而制定精确、个性化的治疗计划。在股骨头坏死的分级评估中,单纯采用常规MRI 双髋检查对股骨头坏死进行ARCO 分期是可行的。

