曲妥珠单抗联合多西他赛及卡铂对HER-2阳性乳腺癌患者无进展生存期的影响
张钱永,邱文斌,陈鹏涛,陈吓妹
乳腺癌患者的治疗方案主要包括放化疗、药物新辅助治疗、外科手术等,但单一方案疗效欠佳,一般为多方案联合使用[1]。表皮生长因子受体-2(HER-2)基因的过度表达与乳腺癌的生长和转移密切相关,HER-2阳性乳腺癌患者,复发风险较高,无进展生存期(PFS)和5年生存率低[2]。近年来,分子靶向治疗逐渐得以广泛应用,HER-2是乳腺癌靶向治疗的重要靶点,同时HER-2还可作为临床治疗检测及独立的预后指标[3]。而抗HER-2药物如恩美曲妥珠单抗、曲妥珠单抗、吡咯替尼等的临床应用,成为乳腺癌靶向治疗的重要突破,不仅能获得更高的病理学客观缓解率(ORR),还能改善患者预后。研究表明,曲妥珠单抗联合紫杉醇化疗方案治疗HER-2阳性乳腺癌患者的ORR高于单用紫杉醇化疗[4]。《HER-2阳性乳腺癌临床诊疗专家共识(2021)》[5]建议,HER-2阳性乳腺癌患者术前新辅助治疗优先选择含曲妥珠单抗的靶向治疗方案,但目前相关文献中对曲妥珠单抗联合化疗方案对患者PFS的影响报道较少,鉴于此,本研究观察曲妥珠单抗联合多西他赛及卡铂方案(TCH)对HER-2阳性乳腺癌患者PFS的影响,现报道如下。
1 资料与方法
1.1 临床资料 选取2018年6月—2021年12月福建中医药大学附属福鼎医院收治的HER-2阳性乳腺癌患者76例,回顾性分析其临床资料,其中,采用TCH方案化疗的患者40例纳入TCH组,采用多西他赛联合卡铂方案(DP)化疗的患者36例纳入DP组。2组临床资料比较差异无统计学意义(P>0.05),具有可比性,见表1。本研究经医院伦理委员会审核批准。
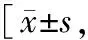
表1 DP组与TCH组患者临床资料比较例(%)]
1.2 纳入与排除标准 纳入标准:(1)经乳腺细胞活检确诊为乳腺癌患者[6]。(2)经免疫组织化学(IHC)检测或荧光原位杂交(FISH)检测,符合IHC3+和(或)FISH阳性[7];IHC2+(需进一步进行HER-2基因扩增检测)。(3)均为首次发病的成年女性。(4)TNM肿瘤分期为Ⅰ、Ⅱ、Ⅲ期患者[8](Ⅰ期:肿瘤长径<2 cm,同侧腋窝无肿大淋巴结,无远处转移;Ⅱ期:肿瘤长径<5 cm,同侧腋窝有肿大淋巴结,尚可推动,无远处转移;Ⅲ期:肿瘤长径>5 cm,同侧腋窝肿大淋巴结彼此融合或与周围组织相连,无远处转移)。(5)未发现乳腺癌细胞向远处转移者。排除标准:(1)意识障碍、精神疾病或其他恶性肿瘤患者。(2)肝、肾、心等重要脏器发生严重性病变者。(3)近1个月有接受过乳腺癌放化疗或药物等方案治疗者。(4)对本次研究所用的TCH有过敏反应或严重不良反应者。
1.3 治疗方法 入院后,2组患者均进行常规检查,予营养支持、保肝等常规治疗。DP组患者采用DP方案化疗:多西他赛注射液(深圳万乐药业有限公司生产)75 mg/m2+0.9%氯化钠溶液250 ml静脉滴注,第1天;注射用卡铂(辅仁药业集团熙德隆肿瘤药品有限公司生产)150 mg/m2+0.9%氯化钠溶液250 ml静脉滴注,第1天,21 d为1个治疗周期,连续化疗6个周期。TCH组采用TCH方案化疗:在DP组基础上增用注射用曲妥珠单抗(上海罗氏制药有限公司生产)静脉滴注,第1天,首次剂量8 mg/kg,第2个周期开始调整为6 mg/kg,21 d为1个治疗周期,连续化疗6个周期。化疗结束后,根据患者病情和疗效,进行乳腺癌保乳术或改良根治术。
1.4 观察指标与方法 (1)治疗效果:包括ORR、疾病控制率(DCR);(2)PFS:肿瘤进展标准参照《中国抗癌协会乳腺癌诊治指南与规范》[6],对所有患者行CT复查,每月复查1次,术后随访1年,统计患者从接受化疗开始到最早发现肿瘤任何方面的进展或因任何原因死亡之间的时间;(3)血清肿瘤标志物和炎性因子:分别于化疗前和化疗6个周期后,于患者禁食状态下取静脉血5 ml,经高度离心后取上清液待测,使用Caris200全自动电化学发光免疫分析仪(上海名元实业有限公司生产)检测2组患者血清肿瘤特异性生长因子(TSGF)和癌胚抗原(CEA)水平,采用酶联免疫吸附法(ELISA)检测2组患者血清白介素-8(IL-8)、白介素-1β(IL-1β)水平,相关试剂盒购于武汉伊莱瑞特生物科技股份有限公司;(4)外周血T细胞亚群:采用流式细胞仪(中生医疗科技有限公司生产,ZS-AE7S型)检测2组患者外周血CD3+、CD4+、CD8+T细胞水平;(5)不良反应:以常见不良事件通用术语标准4.0版(CTCAE v4.0)[9]为评估标准,针对胃肠道反应、骨髓抑制、肝肾功能异常和皮肤反应等进行评级,分为1~4级,1级表示“发现症状但无需治疗”,2级表示“工具性日常活动受限,需较小或局部治疗”,3级表示“自理性活动受限,症状严重但不会立即危及生命”,4级表示“症状危及生命,需紧急治疗”,以3~4级定义为中重度不良反应进行统计。
1.5 疗效评定标准[10]以实体肿瘤疗效评价标准(RECIST 1.1)评估2组患者的治疗效果。完全缓解(CR):乳腺癌病灶完全消失,且无新病灶产生;部分缓解(PR):乳腺癌病灶直径减小>30%;疾病稳定(SD):病灶直径变化在PR、PD所述标准之间;疾病进展(PD):乳腺癌病灶直径增大>20%或产生新病灶。ORR=(CR+PR)/总例数×100%,DCR=(CR+PR+SD)/总例数×100%。
2 结 果
2.1 治疗效果比较 TCH组患者ORR与DCR均高于DP组(P<0.05),见表2。
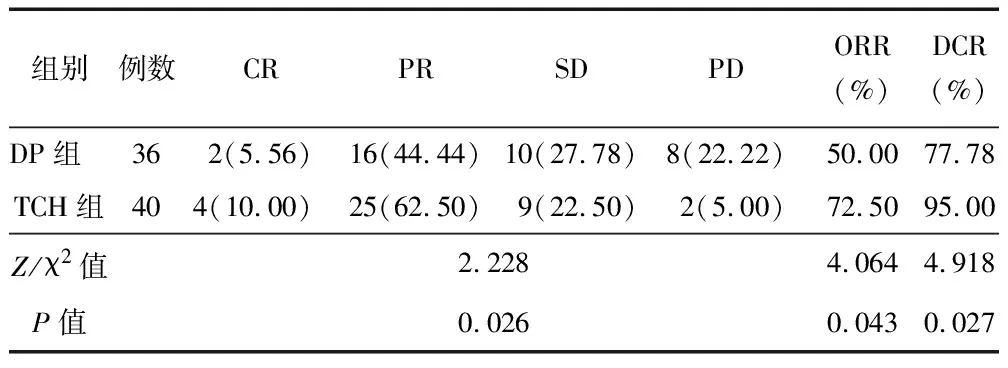
表2 DP组与TCH组患者治疗效果比较 [例(%)]
2.2 PFS比较 TCH组中位PFS为9.5个月(95%CI:8.622~10.428),与DP组的8.5个月(95%CI:7.493~9.479)比较差异无统计学意义(Log Rank χ2=2.902,P=0.089),见图1。
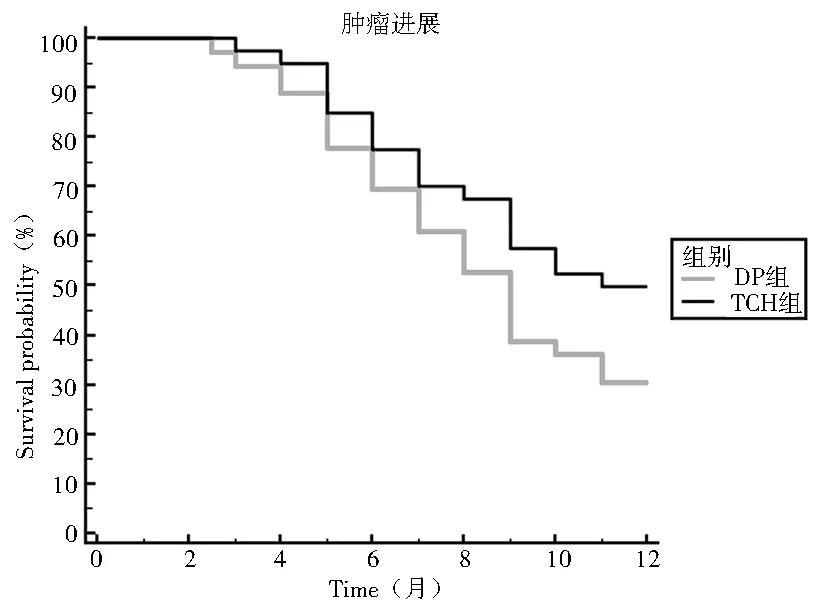
图1 DP组和TCH组患者PFS比较
2.3 血清肿瘤标志物比较 化疗前,2组患者血清TSGF和CEA比较差异无统计学意义(P>0.05);化疗6个周期后,2组患者血清TSGF和CEA水平较化疗前降低,且TCH组低于DP组(P<0.05),见表3。
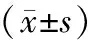
表3 DP组与TCH组患者化疗前后血清肿瘤标志物比较
2.4 血清炎性因子水平比较 化疗前,2组患者血清IL-8、IL-1β水平比较差异无统计学意义(P>0.05);化疗6个周期后,2组患者血清IL-8、IL-1β水平较化疗前降低,且TCH组低于DP组(P<0.01),见表4。
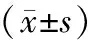
表4 DP组与TCH组患者化疗前后血清炎性因子水平比较
2.5 外周血T细胞亚群比较 化疗前,2组患者外周血T细胞亚群比较差异无统计学意义(P>0.05);化疗6个周期后,2组患者外周血CD3+、CD4+T细胞水平较化疗前下降,但TCH组高于DP组(P<0.05或P<0.01);2组患者化疗前后CD8+T细胞水平比较差异无统计学意义(P>0.05),见表5。
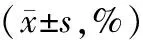
表5 DP组与TCH组患者化疗前后外周血T细胞亚群比较
2.6 不良反应比较 化疗期间,2组患者胃肠道反应、骨髓抑制、肝肾功能异常和皮肤反应发生率比较差异无统计学意义(P>0.05),见表6。
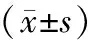
表6 DP组与TCH组患者不良反应比较
3 讨 论
现阶段在乳腺癌的治疗中,靶向治疗具有高效和低毒性的优点,其原理为利用在恶性肿瘤中高表达、在正常细胞内低表达或不表达的基因及其产物,精准杀伤肿瘤细胞同时,最大程度保证正常细胞不受损伤,有效改善患者预后[11]。因此,研究安全有效的靶向治疗方案具有重要临床价值。
HER-2对细胞的凋亡和分化具有调节作用,其在正常人体细胞内表达较少,若体内HER-2水平升高,会影响细胞的转化和增殖,且大量研究表明,对乳腺癌患者进行免疫组织学检查时可见HER-2过度表达,而HER-2阳性乳腺癌患者往往肿瘤增殖指数较大,更易出现肿瘤复发和转移[12-13]。曲妥珠单抗为针对HER-2过度表达的转移性乳腺癌的抗HER-2单克隆抗体,能有效促进肿瘤细胞的凋亡。DP方案为临床使用较高的化疗方案,其中多西他赛能抑制微管的聚解,破坏微管网状结构,从而抑制细胞的有丝分裂,在体外实验中可对人体肿瘤细胞有细胞毒作用[14];卡铂为第二代铂类复合物,能与DNA结合形成交叉键,破坏肿瘤细胞的DNA复制和合成功能,杀伤生长各期的肿瘤细胞[15]。本研究结果显示,化疗6个周期后,TCH组患者ORR与DCR均高于DP组,TCH组中位PFS为9.5个月(95%CI:8.622~10.428),高于DP组的8.5个月(95%CI:7.493~9.479),说明TCH化疗对HER-2阳性乳腺癌患者疗效更高,且能延长患者PFS,推测其原因:曲妥珠单抗能选择性与HER-2受体胞外段结合,阻断HER-2上表皮生长因子附着,阻断癌细胞生长,促使癌细胞凋亡[16]。同时,曲妥珠单抗还能通过阻断HER-2介导的信号通道,使P27蛋白活化,控制体内肿瘤细胞的周期进程,促使肿瘤细胞的细胞周期停滞于G1期,阻止肿瘤细胞的增殖生长[17]。因此,TCH方案化疗能进一步提高治疗效果,有效控制肿瘤细胞的扩散。
TSGF是随着肿瘤的形成和增长,由肿瘤及周边毛细血管大量增生所释放到外周血液的生长因子,对恶性肿瘤的增生起到重要作用,在肿瘤生长初期其水平出现明显升高,是一种高敏感的肿瘤标志物[18];CEA为肿瘤细胞增殖活力的敏感指标,在肿瘤经手术或放化疗后,血清CEA水平降低,若肿瘤复发或发生转移时,血清CEA水平则上升,因此CEA可作为肿瘤疾病诊断、评价疗效、监测预后和肿瘤复发或转移的血清指标[19]。本研究结果显示,化疗6个周期后,2组患者血清TSGF和CEA水平较治疗前均显著降低,且TCH组血清TSGF和CEA水平低于DP组,提示TCH化疗能有效降低HER-2阳性乳腺癌患者肿瘤标志物水平,对肿瘤细胞的杀伤效果更明显,主要原因在于曲妥珠单抗联合紫杉醇类药物具有强效协同效应,可显著增强抗体依赖性细胞介导的细胞毒性,将巨噬细胞、NK细胞等免疫效应细胞吸引至肿瘤细胞,加速肿瘤细胞的溶解[20]。另外,在乳腺癌化疗过程中,细胞毒性药物对于人体内巨噬细胞、NK细胞等具有直接细胞毒性作用,能导致乳腺癌患者体内淋巴细胞亚群的严重损耗,同时,肿瘤的进展与转移过程与患者的免疫功能密切相关。外周血CD3+、CD4+、CD8+T细胞为临床检测免疫功能的重要指标,若以上T淋巴细胞水平出现异常,则代表患者免疫功能异常。IL-8的高表达则与血管的生成和癌细胞的增殖密切相关,其水平会随肿瘤的进展、大小、TNM分期变化,是乳腺癌患者预后的重要指标[21]。有研究证明,在乳腺癌细胞中,IL-1β受到刺激后可促进IL-1受体分泌IL-8,导致肿瘤血管的生成,促进癌细胞分裂和迁移[22]。本研究结果显示,化疗6个周期后,2组患者外周血CD3+、CD4+T细胞水平、血清IL-8、IL-1β水平均下降,但TCH组外周血CD3+、CD4+T细胞水平高于DP组,血清IL-8、IL-1β低于DP组,2组患者化疗前后CD8+T细胞水平差异无统计学意义,说明TCH化疗在一定程度上能降低药物对机体免疫功能的损伤,降低局部炎性反应,可能与曲妥珠单抗与HER-2结合后,可通过增强NK细胞活性,促进先天性免疫和适应性免疫应答有关,此外,曲妥珠单抗对非靶细胞的杀伤力低,能减轻对正常细胞的损伤,安全性良好,本研究中2组患者胃肠道反应、骨髓抑制、肝肾功能异常、皮肤反应不良事件发生率差异无统计学意义,可能与病例数较少有关,后续需大量样本跟进研究。
综上所述,TCH方案化疗应用于HER-2阳性乳腺癌患者中能取得更好治疗效果,有利延长患者PFS,能改善肿瘤标志物和炎性因子表达,增强患者免疫功能,且安全性良好,值得临床推广与应用。
利益冲突:所有作者声明无利益冲突。

