县城里的ICU
文/本刊记者 买佳豪
限制县医院ICU 发展的原因有很多,但核心问题在于人。
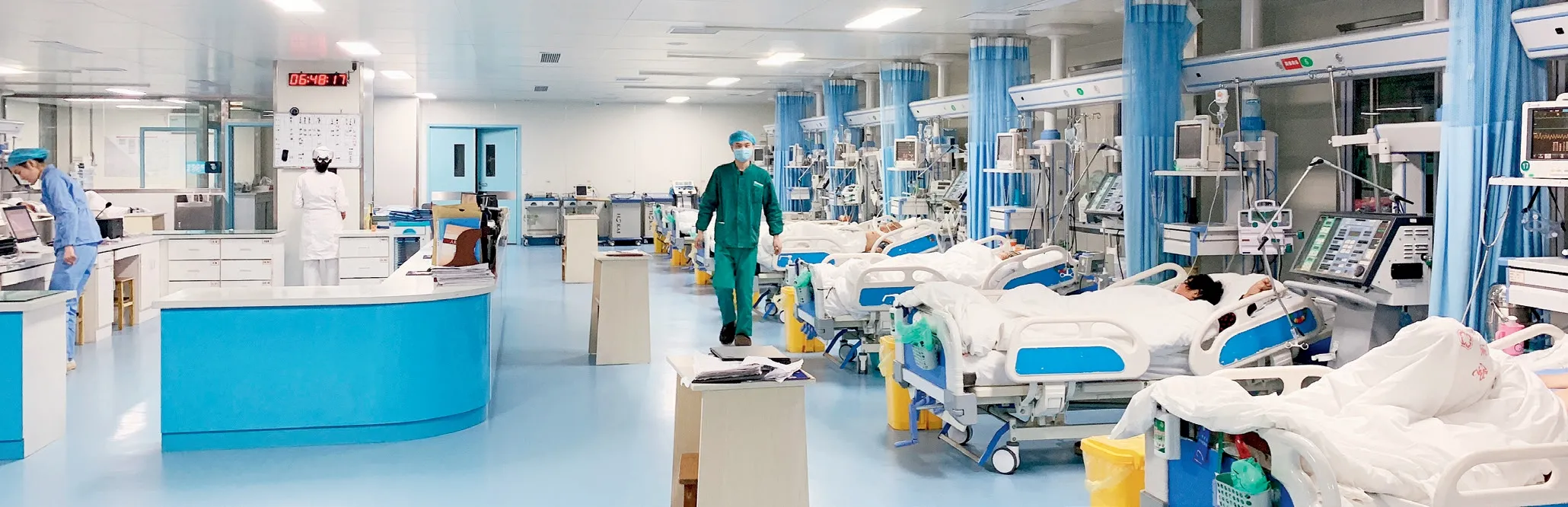
安徽省太和县中医院ICU 病房内已无太多患者。
穿过安徽省太和县中医院里一条不宽的走廊,重症医学科副主任张冠注视着重症监护室(以下简称“ICU病房”)的窗口。
为了应对2022年12月份的新冠感染潮,在国家卫生健康委的政策要求下,太和县中医院斥巨资新增了57张ICU病床,床体上覆盖着一层洁白的床单,床脚犹新,丝毫没有因过度使用而产生的锈迹;呼吸机、除颤仪、吸痰器等ICU贵重设备整齐地码放在病床周围,阳光透过窗户照在仪器上甚至能反射出令人刺眼的光芒。一些仪器的显示屏上,保护油膜还没来得及撕开。
这些新设的病床在新冠感染重症潮期间,确实为医院减轻了不少就诊压力。但是现在,除了床上时不时被轻风撩动的床单外,只剩下那些贵重的设备,在一旁沉默无言。
随着新冠感染逐渐趋于平缓,这些新增加的ICU病床开始空置。“目前这些新的病床已无患者使用,原有的18张ICU病床也出现了1~2张空置。”张冠称,这些新扩建的病床目前还不敢轻易处置。“毕竟没人知道下一波疫情重症潮会在什么时候发生。”但他也明确表示,如果疫情最终趋于平稳,这些新增的病床也不能一直空置下去。
“病床和设备都将调配到医院新扩建的康复科及骨科康复病区使用,我们也会趁此机会将一些老旧设备进行更新。”张冠说。
2022年12月,国家相关部门出台明文规定,县三级医院须在12月底实现ICU床位不少于本院实际开放床位总数4%的目标。这一目标对于许多县级医院而言,无疑是有难度的。因为在2009年版本的文件中,这一数字是2%。政策文件是12月11日下发的,而留给县三级医院紧急扩容的时间只剩下不足一个月。这也就意味着,全国几乎所有的县三级医院须在不足一个月的时间内将自己的ICU病房床位数扩增一倍以上。但对于这些新扩建的ICU病房床位,县级医院应该如何利用,政策上却并没有给出明确说明。
同样的情景在全国其他地方也正在不断上演。据浙江省杭州市萧山区第一人民医院院长王云超介绍,医院在原有的32张ICU病床基础之上,又新增了56张病床。但现在,这些病床大都处于空床状态。“设备和床位也只好先搁置在那里。”王云超坦言。
现如今,全国各地的县医院纷纷出现了这样吊诡的一幕——原本应该“一床难求”的ICU病房里,一排排新设的病床却鲜有人问津。疫情过后,一辆辆救护车仍旧像以往一样从县医院的大门驶出,搭载着重症患者向省部级医院飞驰而去,留下一路烟尘。
4.5张
每10 万人
中国人均ICU 床位数远低于发达国家,根据OECD数据,2020年,中国每10 万人ICU 床位数为4.5张,远低于同期发达国家,如德国 28.2 张、美国21.6 张、法国16.4张、日本13.8张。
3580万人
80 岁以上
据2020年中国人口普查显示,我国80 岁以上的高龄人口已达3580万人,90 岁以上的老人459万人,100 岁以上的百岁老人达12 万人。专家预计,到2050年时,80岁及以上高龄老人会超过1亿人。
矛盾的ICU
对于大多数人而言,ICU是个神秘的地方,这里事关生死,非请勿入。但对于萧山区第一人民医院ICU科护士长精王燕来说,这里只不过是一个工作的场所。然而与其他的工作场所不同的是,ICU里常年堆满了各式各样的管子,除了时不时传出的机器“滴滴”声,陪伴她的,只有患者粗糙的呼吸声以及在空气中弥漫着的,来自各种分泌物和排泄物的臭味。
今年已经是精王燕在ICU病房工作的第15个年头了。说起对ICU的感情,她表示又爱又恨。爱的是,经过她的精心照料,当患者病情好转离开ICU转入普通病房时,成就感足以让她高兴一整天。恨的是,由于ICU里的患者大都病情危急,所以她的眼睛要紧盯着监护仪上的数据,时刻也不能分心地观察患者的病情。这太累了,但她的收入却并没有因此而上涨。偶尔为之尚可,但ICU病房的护士面临的却是经年累月的劳累。医护工作者的奉献精神在这里被体现得淋漓尽致。她现在只想去医院门口的甜品店吃一根甜筒,这样才能让自己紧绷的神经得到稍微休息。
同样对ICU病房又爱又恨的,还有医院院长。和一线的医护工作者不同,在许多院长看来,他们之所以十分喜爱ICU,是因为这里往往代表了一所医院的综合实力,同时也是医院三四级手术的重要支撑。但他们也十分“痛恨”这个场所,因为ICU病房的建设不仅投入巨大,而且难以发展。在现行的医保政策和国家建设标准下,ICU往往是一家医院的重大亏损科室。
“不建设不行,建设多了医院财政也吃不消。”王云超轻抚额头,一边叹气一边摇头。
如果你足够细心,就会发现人世间所有的矛盾,几乎都会在ICU病房里出现——患者家属在决定生死时的彷徨、医护工作者在岗位去留上的迷茫以及院长对病房建设上的犹豫。矛盾,是ICU病房里的常态,但如何平衡则是每一位医院管理者所需要掌握的必修课。
平衡是不好掌握的。在一定程度上,这也是我国ICU建设落后于发达国家的原因之一。据数据统计,2020年时,我国ICU病床数量全部加起来也只有5万余张,每10万人均只有4张可用。但几乎是同时,日本每10万人的ICU病床数量是13.8张,韩国为10.6张(见链接)。3倍的差距,不能只归结于我国的ICU病房建设起步晚,充斥于ICU病房里的各种矛盾也限制了我国ICU病房发展的上限。
这些矛盾在县级医院的ICU病房里尤为突出。在我国分级诊疗的大环境下,县医院不仅要应对这些固有的矛盾,还要不时应对国家临时的政策要求。钱从哪儿来?人从哪儿来?
国家似乎有自己的考虑。随着中国老龄化人口不断加剧,30年后中国的老龄人口将翻倍(见链接)。如果按照固有的ICU发展节奏进行,届时县医院面临的将会是更大的难题。“长痛不如短痛。”南开大学经济学院教授原新称:“你能想象老年人排队等候ICU的现状吗?又有多少家属将会在等待中抱憾终身?这些县级医院未来一定会需要这些病床的。”
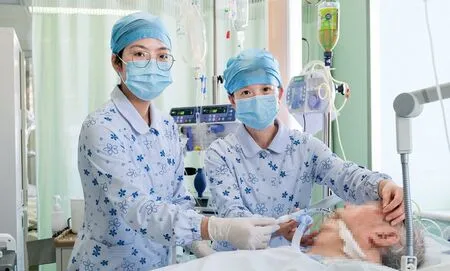
萧山区第一人民医院ICU 病房护士正在为患者服务。

临安区第一人民医院ICU 科医护人员庆祝护士节。
核心问题是人
未来或许的确如此。但对于县医院的院长们来说,他们需要考虑的是更近也更急迫的问题——资金。
县城医院很少有能够与省部级及一二线大城市三甲医院相媲美的资金储备,对于县医院的院长们来说,要迅速扩建ICU病房的床位数,就意味着要根据国家对医院综合ICU设备配置的参考标准进行配置。在业内,一张病床要配置上百万元的设备已经成为院长们的共识。根据政策要求,要在不到一个月的时间内,将自己医院的ICU病床数量翻一番,这笔支出就已然令许多县医院的院长十分头疼。
“我们医院是在政策发布前就已经开始着手引进设备了。”张冠表示,为了更好地应对新冠感染潮的来临,太和县中医院早在2022年12月初就斥资300万元引进了一批呼吸机。但当问及这300万元中医院需要承担的费用时,张冠先是愣了一下,而后表示,据他所知目前这些费用全部由医院承担,至于县政府会不会补贴,目前他也不清楚。
无独有偶。同样斥巨资大批量采购ICU设备的,还有四川省阿坝藏族羌族自治州黑水县人民医院,以及福建省福州市闽侯县人民医院。据中国政府采购网公开资料显示,这两家医院分别于近期花费65.7万元和813万元,紧急采购了一批ICU监护设备和ICU病床。张冠表示,如果将医院用来紧急扩充ICU病房的采购资金以及后续的维护资金放在一起的话,能填满两辆大卡车。
实际上,医院要撤销这些新扩充的ICU病床还有一个原因:人手不足。这些县医院根本找不到足够的医护长期在ICU病房里工作。那些因临时扩充ICU病床而紧急从其他科室调配的医护,也在最近因新冠感染潮趋于平稳回到了自己原来的科室。据浙江省临安区第一人民医院院长王建江介绍,许多年轻的医护在ICU病房里干不了太长的时间就会主动要求离开。“一个20岁左右的年轻人,在ICU病房里工作一天所要付出的精力是普通病房里的10倍,但工资绩效却和普通病房里的医护相差不大。这样一比较,是你的话会选择在ICU里工作吗?”他反问道。
一个年轻人离开ICU,就会有许多在ICU工作的年轻人相继效仿。何况作为整个医院最为特殊的科室,ICU病房里的医护不仅数量上要求的比普通病房多,在个人素质方面也要求更高。在业界有这样一句话:一个ICU医生等于半个麻醉师、半个内科医生、半个外科医生、半个急诊医生。不仅如此,在紧急抢救情况下,一旦诊断标准存在争议,或者临床关键操作没有明确的操作标准、指导建议,往往就需要医生相机抉择,并为此承担法律责任。这就要求医生的个人知识储备也要相当丰富。王建江说:“要培养一位合格的ICU医护,至少需要医院投入2年的时间进行学科建设,然后再花费2年时间对备选医护进行培训。”根据国家对目前医院ICU人员配置标准,一张病床至少要求配备3名专业护士和0.8名专业医生。他经过粗略的计算,以自己所在的医院为例,如果要保证新扩建的ICU病床正常运营,至少还要新增加比现在多三倍的专业护理和医生。可王建江要去哪里寻找这么多的专业医护?“人往高处走,就算医院苦心培养了几名专业的医护,他们也都更愿意去大医院或者待遇更好的医院工作。”事实也正如其所言,在年轻医护人员去大三甲医院进修的过程中,一些医院确实流失了不少专业人才。
限制县医院ICU发展的原因有很多,但问题在于人。人才的流失会直接影响到县医院ICU病房的诊疗水平,而ICU病房的诊疗水平则与医院的整体形象口碑息息相关。在部分病人及家属的观念里,县级医院的医疗水平有限,如果能去更好的医院治疗,生的希望又多了一些。因此,转院去更好医院治疗的意愿往往也十分强烈。如此一来,县医院往往会陷入恶性循环——人才流失导致医院诊疗水平有限,有限的诊疗水平则难以吸引更多的患者,患者入住率低,医院则无法拿出多余的资金提高人才待遇,而后人才继续流失。
与此同时,这些医院院长们往往还要面临另外一种社会压力——三级医院结构倒置。这实际上是县级医院发展的老问题。但反映在ICU建设方面,情况则要严峻得多。王云超称,长期以来,县级医院ICU相较于省部级医院而言最大的优势就是地理因素。县级医院距离患者的家庭更近,更方便患者家属在病房外陪护。但随着近两年医疗资源不断下沉,许多大三甲医院已经开始在县一级单位成立新院区。“我们医院附近就有两家大三甲医院开设了新院区,就在距离我们两个街区的地方。”王云超表示,未来县级医院的生存情况只会越来越难。
医保也是个麻烦
对于绝大多数的县医院ICU科室来说,亏损是常态。“2022年我们医院ICU就亏损了200万~300万元。”王建江表示,对于ICU病房的建设,不能只看经济效益,更应该关注的是其社会效益。“话是这么说,但如果一家医院的某一科室长年处于亏损状态且没有任何转变迹象,那势必会对医院的整体发展产生一定的不利影响。”王云超如是说。
对于ICU科室的亏损原因,王云超、张冠以及王建江并没有给出一个十分明确答案。但对于出现大规模亏损的时间,三人的回答竟出奇地一致——医保政策改革后。
自2019年10月,中国开始在30个省份推进DRG试点,目前这项改革正从局部向全面、从部分到全体、从粗放式向精细化发展。在此基础上,近年来我国又提出了DRG/DIP两条腿并行的改革策略。DIP是“区域点数法总额预算和按病种分值付费”的简称。研究认为,DIP付费的方式,分组简单易操作,适合病案数据基础较差、数据质量不高、人口规模小、经办能力较弱、医保基金收支紧张、医疗费用均费差异大的地区。
“这本来是一项极好的政策,但对医院的ICU科室来说,却并不友好。”王云超表示,目前DRG从原理设计是围绕单一主诊断实施单一主手术进行结算并分组,但ICU病房并发疾病多,串联病变多。按照现行的医保政策,ICU病房的患者一旦使用医疗器械或一些特定药物就极容易突破费用区间,而对于规定以外的费用,需要医院自行承担。这就会导致患者在ICU病房里住得越久,医院ICU科室就越亏损。
但也有好消息,在采访中,张冠介绍称他所在的医院ICU病房实行的是“特病单议”制度。而王建江则告诉记者,今年浙江省医保制度将有所改变,每日的床位费将从之前的500余元/天增至1500余元/天,新增的这部分床位费由医保承担。
更人性化更前端
2023年6月,王建江所在的医院将搬至新院区。在拟定的规划中,该院区的ICU病床数将从原来的29张直接扩张至43张。设备和病床都将来自此次扩建。
此外,在他的规划中,ICU病房将变得更加人性化——ICU病房将变成一个独立单间,每个单间里都会设置卫生间,卫生间供患者家属使用。在保证无菌的情况下,将开放半个小时的时间供患者家属进病房探视。
这一规划也得到了张冠的认同。“作为县级医院,我们只能在服务上不断作出突破。”他表示,每一位进入ICU病房的患者醒来时都很恐惧,如果能在人性化和人文关怀方面做一些改变,将会更有利于患者的治疗和就诊体验,从而提升县级医院ICU的形象口碑。
王云超的选择则是将ICU病房前置。她说:“我们今年打算扩建急诊ICU,相较于那些三甲大医院,我们的选择是主动走向患者。”
在采访中,人性化和前置化成了许多县级医院ICU科室的未来规划。
与此同时,他们普遍呼吁,希望政府相关部门能够出台一项政策真正提高县医院ICU科室医护人员的福利待遇,加大对县医院ICU科室的政策帮扶力度。
现在来评估这些县医院院长对ICU科室的未来规划还为时过早。没有人能够对这些扩张了的ICU病房作出判断——这些多出来的床位对于县医院的ICU科室来说究竟是福还是祸?
疫情过后,太和县中医院恢复了日常的忙碌,张冠游走在ICU病房中间。他铺平了每一张病床上的白色床单,满意地扫视了一下四周,关门,离开。
DIP付费
DIP 付费的方式,分组简单易操作,适合病案数据基础较差、数据质量不高、人口规模小、经办能力较弱、医保基金收支紧张、医疗费用均费差异大的地区。

