关节镜下经胫骨隧道修复内侧半月板后根撕裂短期疗效观察
李尚仲,方玉基,李仕本,王希收
烟台芝罘医院骨科,山东 烟台 264001
半月板通过增加股骨髁与胫骨近端关节表面的接触面积,减少关节表面的载荷和应力分布,起到保护关节软骨的作用,并起到重要的润滑作用。内侧半月板后角通过根与胫骨嵴紧密相连,因此活动度较低,比外侧半月板更易发生创伤性损伤和退行性变化。半月板骨性附着点1 cm 以内的横行撕裂或者半月板根部胫骨附着处的撕脱伤定义为半月板根部损伤[1]。LaPrade 等[2]根据形态学对内、外侧半月板后根部损伤共分为5 型,Ⅰ型:部分稳定的根部撕裂,Ⅱ型距离后根附着处9 mm 内的完全横行撕裂,Ⅲ型桶柄撕裂伴完全根部剥离,Ⅳ型复杂斜或纵撕裂伴完全根部剥离,Ⅴ型根附着处骨性撕脱。生物力学研究表明内侧半月板后根撕裂增加了膝关节内侧间隙的接触压力峰值,同时也减少了内侧接触面积,类似于半月板全切除术[3]。这可能导致膝关节内侧间室的负荷增大,进而加速骨关节炎的进展,对半月板后根撕裂的修复显得尤为重要,不仅可以恢复半月板的环形张力,还可以防止膝关节的退行性改变[4]。在各种外科技术中,关节镜下经胫骨隧道修复是应用最广泛的手术方法。我院近年来采用关节镜下经胫骨隧道修复内侧半月板后根撕裂患者,在半月板-缝合界面使用两针简单缝合,而在胫骨端固定方面,创新性采用单骨道经皮质骨桥打结固定缝线,所有患者术后随访均获得良好疗效,现报道如下:
1 资料与方法
1.1 一般资料 回顾性收集2016 年7 月至2020年6 月间烟台芝罘医院骨科收治的15 例符合以下纳入和排除标准的内侧半月板后根撕裂患者。纳入标准:(1)所有患者均接受关节镜下经胫骨骨道修复;(2)膝关节后内侧压痛、麦氏征阳性;(3)MRI上的特殊表现如裂隙征、长颈鹿征、鬼影征均符合内侧半月板后根撕裂的诊断标准[5]。排除标准:(1)股胫角<180°;(2) Kellgren-Lawrence 分级≥Ⅲ级;(3) Outerbridge grade 分级≥Ⅲ级;(4)既往半月板损伤病史或膝关节手术史。15例患者中男性2例,女性13例;Ⅱ型根部撕裂12例,Ⅳ型根部撕裂3例;平均年龄(55.07±5.92)岁,平均身高(159.80±6.38) cm;平均体质量(67.53±6.69) kg。
1.2 手术方法 所有手术均由第一作者为首的团队完成。标准关节镜检查采用直径4 mm 的30°关节镜(Smith & Nephew),椎管内麻醉后,常规消毒铺巾,建立低位前内、前外关节镜入路,并靠近髌腱。通过前外侧入路关节镜探查内侧半月板,确定根部撕裂类型(图1),修整半月板后根部至平整光滑,第一针缝合于半月板滑膜连接处,距撕裂部位边缘3~5 mm处,第二针进针点位于第一针前方5 mm 处通过半月板根部。确认内侧半月板根部残端附着位置,刮除关节软骨及胫骨平台的部分松质骨,增大根部与骨床接触面积,于前内侧低位入路置入前交叉韧带定位器,定位点放置在根部附着前区。隧道出口定位于胫骨结节内侧1 cm 处,用2.4 mm 导针以50°角度定位,并使用4.5 mm 空心钻头沿导针扩孔建立胫骨隧道。通过胫骨隧道置入抓线钳取出四股缝线尾端,于胫骨隧道出口内侧1.5~2 cm处,用2.0 mm克氏针沿骨隧道呈45°方向钻孔,穿破骨皮质深度约2 cm,巾钳贯穿胫骨隧道出口与克氏针钻孔位置,保留1.5~2 cm宽度骨桥,用0.5 mm钢丝对折从克氏针钻孔位置穿过骨桥,将骨隧道出口处四股缝线引过两股从克氏针钻孔位置拉出,将骨隧道出口处两股缝线与克氏针钻孔处两股缝线隔着皮质骨桥拉紧,关节镜下见半月板后根紧贴胫骨隧道入口位置。于膝关节屈膝20°,在关节镜监视下将缝线以适当张力拉紧打结固定。关节镜下检查证实半月板根部紧贴骨床,探钩探查半月板根部无移动(图2)。
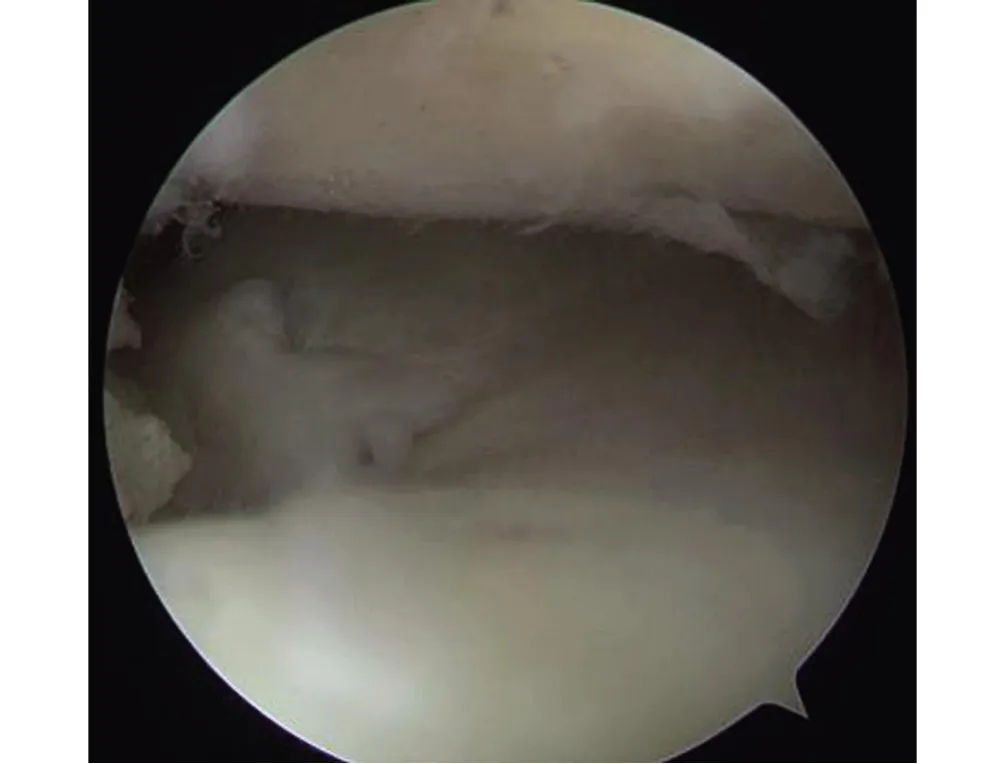
图1 关节镜图像显示半月板后根部撕裂Figure 1 Arthroscopic image showing posterior root tear of meniscus

图2 关节镜图像显示半月板-缝合界面Figure 2 Arthroscopic image showing the meniscus-suture interface
1.3 术后处理 患者术后佩戴膝关节支具,于伸直位固定制动2 周,同时进行股四头肌功能锻炼与踝泵练习,2~4 周以被动屈膝为主,屈伸活动度限制在90°以内;4~6周开始在90°范围内主动屈伸活动;术后6周开始部分负重练习,允许在120°范围内主动活动;术后8周进行完全负重和渐进式闭环强化训练。
1.4 观察指标与评价方法 (1)膝关节功能:比较患者术前及术后1 年的Lysholm 评分、国际膝关节文献委员会(IKDC)评分变化情况。其中Lysholm 评分将蹲姿、跛行、疼痛、肿胀、闭锁感等项目分别予以赋分,最后结果分值越高则代表膝关节情况越好;IKDC膝关节主观功能评分总共10个项目,分值越高则表示膝关节功能恢复越好;(2)膝关节疼痛感:记录患者术前及术后1 年随访时的膝关节疼痛感,均采用视觉模拟评分法(VAS)评价,结果越高则代表患者的疼痛感越重;(3)骨性关节炎进展:比较患者术前及术后1年随访时的Kellgren-Lawrence(K-L)分级变化情况,K-L分0~Ⅳ级,级别越高代表骨性关节炎进展越重;(4)内侧半月板挤压情况:比较患者术前及术后1 年的内侧半月板挤压(medial meniscus extrusion,MME)比率变化情况,内侧半月板挤压比值定义为半月板挤压距离除以半月板全长,挤压比率降低表示半月板环向张力恢复,手术疗效好。(5)并发症:比较患者术后有无膝关节神经、血管损伤等并发症发生。
1.5 统计学方法 应用SPSS18.0 统计学软件进行数据统计分析。计量资料符合正态分布以均数±标准差(±s)表示,组间均数比较采用配对t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 患者手术前后的膝关节功能评分比较 术后12 个月随访时,患者Lysholm评分、IKDC 评分均明显高于术前,差异均有统计学意义(P<0.05);术后12个月随访时,患者VAS评分较术前明显降低,差异有统计学意义(P<0.05);术后12个月随访时,MME比值术后明显减少(图3、图4),差异有统计学意义(P<0.05),见表1。

图3 术前MRI影像,白色箭头示半月板外凸Figure 3 Preoperative MRI image: white arrow shows meniscus convex
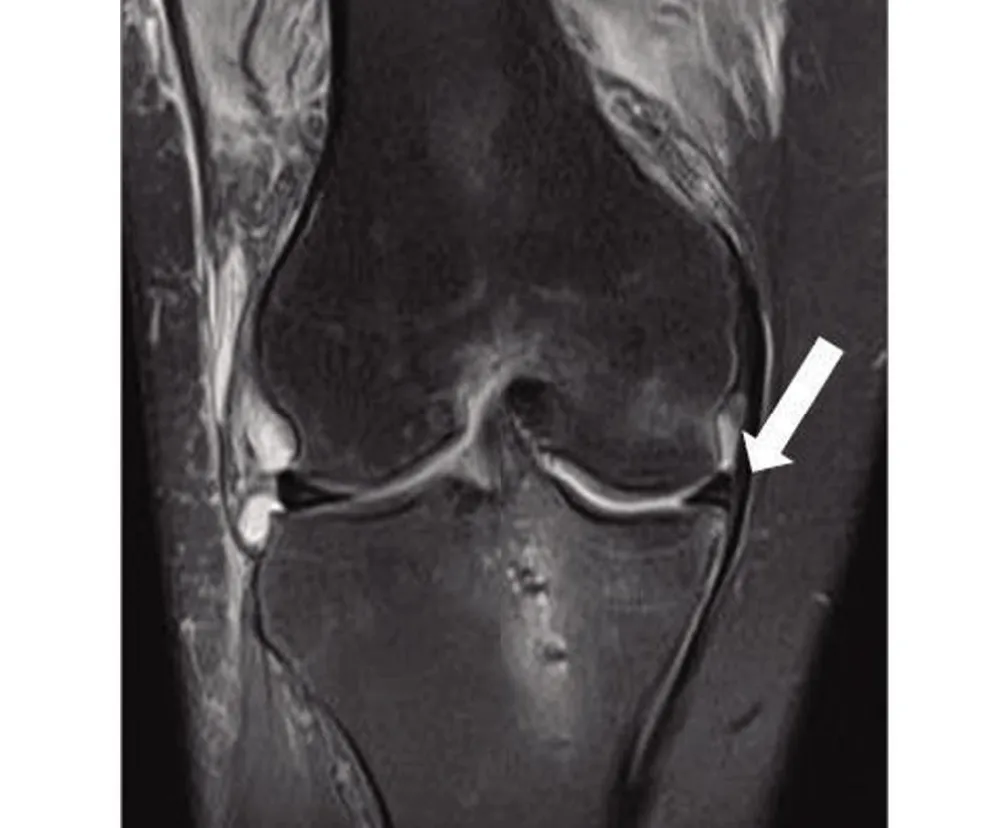
图4 术后1年复查MRI影像,白色箭头示半月板外凸较前回纳Figure 4 MRI image at one year after operation:the white arrow shows that the meniscus protrudes outward and retracts more than the front
表1 15例患者术前术后的膝关节功能评分比较(±s)Table 1 Preoperative and postoperative knee score of patients(±s)

表1 15例患者术前术后的膝关节功能评分比较(±s)Table 1 Preoperative and postoperative knee score of patients(±s)
?
2.2 MRI 影像学检查结果 15 例患者于术后1 年接受MRI检查,均显示完全愈合,MRI检查的愈合率为100%,见图5和图6。

图5 术前MRI影像,白色箭头示半月板后根撕裂处Figure 5 preoperative MRI image: the white arrow shows the tear of the posterior root of the meniscus
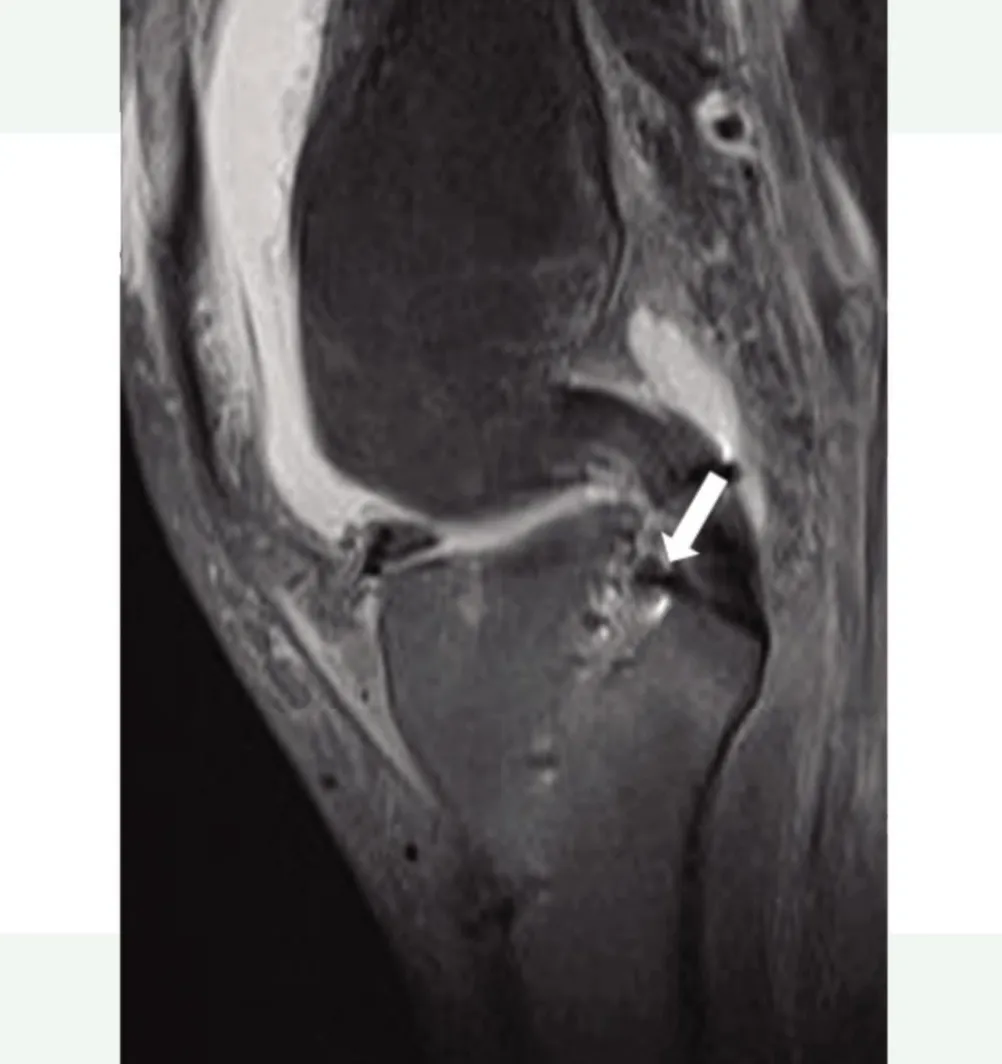
图6 术后1年复查MRI影像,白色箭头示半月板后根撕裂处愈合良好Figure 6 MRI image at one year after operation: the white arrow indicates that the tear of the posterior root of the meniscus healed well
2.3 骨性关节炎进展 术前15 例患者Kellgren-Lawrence(K-L)分级0~Ⅳ级分别为4例、6例、5例、0 例和0 例;术后12 个月随访时,Kellgren-Lawrence(K-L)分级0~Ⅳ级分别为3 例、7 例、5 例、0 例、0 例。术后仅Ⅰ级1 例进展为Ⅱ级,其余病例K-L 分级无改变。
2.4 并发症情况 15 例患者术后膝关节无神经血管损伤等并发症,且无下肢深静脉血栓、凝血功能异常等情况发生。
3 讨论
内侧半月板具有重要的生物力学功能,内侧半月板后角纤维束破坏可导致内侧半月板挤出。内侧半月板挤压MME (medial meniscus extrusion)定义为从胫骨平台内侧边界向外挤压3 mm。当MME 发生时将导致膝关节接触压力增加,加剧膝关节骨性关节炎发生[6]。半月板根部撕裂非手术治疗方式主要包括口服非甾体抗炎药物、佩戴治具保护性负重及物理治疗等。Lim等[7]对30 例患者进行3 年随访研究发现非手术治疗能在3 个月内改善膝关节功能和疼痛,但在最终随访时效果不佳。Neogi 等[8]研究发现通过非手术方式锻炼强化膝关节周围肌肉力量,配合短期止痛治疗可有效减轻疼痛,改善膝关节功能。然而,体质量指数(BMI)较大的患者在随访时预后较差。Krych等[9]研究表明由于疼痛和功能限制,非手术治疗的膝关节总体主观评分较差。王涛等[10]研究发现关节镜下半月板缝合术后,患者膝关节恢复优良率显著提高,手术治疗有效。马维理等[11]研究发现,关节镜下半月板成形术治疗半月板损伤可有效促进患者膝关节功能恢复。关节镜下半月板部分切除术可以改善大多数患者的机械性症状,但由于无法恢复半月板环向张力,半月板切除的膝关节最终发展为退行性关节炎[12]。临床研究中显示半月板根部撕裂与骨关节炎的发生及进展密切相关[13-14]。
关节镜下对于半月板根部缝线固定方式多种多样,主要包括两针简单缝合技术、水平褥式缝合技术、改良Mason-Allen 缝合技术、环形缝合技术[15-16]。半月板根部缝合固定技术稳定性与根部愈合密切相关,缝线松动可能导致半月板缝合复合体在术后早期发生移位,使半月板根部解剖固定位置改变,导致半月板功能减弱。在猪的生物力学模型研究中,Feucht 等[17]对四种缝合方式进行比较分析发现改良的Mason-Allen技术在循环加载和载荷-失效测试中提供了最佳的生物力学性能,其次是两针简单缝合技术;尽管改良的Mason-Allen 缝合有更高的最终失效强度,但两针简单缝合技术在循环加载过程中获得更佳的位移稳定性。Feucht 等[18]报道改良Mason-Allen 缝合与双单线缝合在生物力学性能上差异无统计学意义。Rosslenbroich等[19]比较了单缝线和双单缝线经胫骨拔出修复的生物力学特性,发现双缝线的最终失效载荷几乎是单缝线的两倍。本文所有患者均采用两针简单缝合技术,短期随访均获得良好功能改善。改良Mason-Allen 缝合技术操作复杂,学习曲线长,根据现有文献,两针简单缝合固定技术是目前最大限度减少移位的最佳选择,其固定强度可靠,临床操作简便,容易推广使用。
Cerminara等[20]研究发现半月板-缝合界面容易失效,导致半月板后根固定失败。半月板-缝合界面应该是未来优化研究的重点。然而对修复中胫骨固定界面的研究较少,固定方式尚未达成共识。Wu等[21]对四种(经骨缝合、垫圈、锚钉、垫圈和螺钉)不同的胫骨固定方式进行生物力学研究,结果表明锚钉固定组能够减少修复部位缝隙形成,经骨缝合组在应力干预容易导致松动,这种松动的原因可能是固定时收紧胫骨皮质上的缝线困难或缝合缝线逐渐松动导致。单、双骨道修复内侧半月板后根在半月板生物力学方面无统计学差异[22]。本文胫骨端采用单骨道经皮质骨桥打结固定缝线,用克氏针在胫骨隧道出口旁开1.5~2 cm处,呈45°方向钻孔穿破骨皮质,巾钳贯穿胫骨出口及克氏针钻孔点,保留1.5~2 cm 宽度骨桥;通过0.5 mm钢丝对折牵引过线,将骨隧道出口处四股缝线引过两股从克氏针钻孔位置拉出,在适当的张力下拉动两组缝线,使半月板紧贴胫骨隧道入口处骨床,将缝线在皮质骨桥上打结,皮质骨桥为缝线提供稳定的骨性支撑。此方法无需进行额外的耗材固定,更易于控制住院费用,减轻患者经济负担。胫骨端的固定提供足够的抗拉强度,减少半月板后根撕裂部位间隙形成或过度移位。
本研究具有一定局限性。本文为回顾性研究,评估中可能存在偏倚;其次样本量相对较小;虽Kellgren-Lawrence统计结果显示无膝关节退行性改变,但术后随访未进行二次关节镜检查确认,无法直接观察膝关节内侧间室、软骨状态及半月板后根撕裂的实际愈合情况。本研究的患者数量足以评估手术效果,但仍需长期临床随访观察临床疗效。

