影响成人间歇性外斜视术后立体视功能重建情况分析
黄华林,蔡春艳,戴鸿斌,张 隽
0 引言
斜视是临床常见眼科疾病,目前研究认为其形成与遗传、眼调节障碍、双眼解剖等因素有关,不仅影响眼部外观,还与立体视功能正常发育关系密切[1]。斜视疾病类别繁多,间歇性外斜视是斜视中常见疾病类型,指眼部位置某对拮抗肌肌力失衡所致眼位偏斜,无肌肉以及该肌肉支配神经出现器质性病变[2]。目前间歇性外斜视患者需要接受矫正手术治疗,以将斜视视物矫正为正视视物,保证双眼视轴处于平行状态,形成正常视网膜关系,改善双眼单视功能,促进立体视功能恢复[3]。虽然间歇性外斜视患者包括儿童与成人,目前相关研究多集中于儿童[4],针对成人研究相对较少。目前已有研究显示部分成人间歇性外斜视患者接受斜视矫正手术后可以重建立体视功能[5],但是立体视功能重建受到哪些因素影响尚不完全明确。基于此,本研究调查了成人间歇性外斜视患者立体视功能重建情况,并分析了患者立体视功能重建影响因素,为其后促进此类患者立体视功能重建提供参考依据。
1 对象和方法
1.1对象回顾性研究。选择2019-01/2021-01我院收治间歇性外斜视成人患者196例,纳入标准:(1)依据相关标准诊断[6]为间歇性外斜视:外显斜与外隐斜交替出现,遮盖一眼或者精神不集中可能会导致显性外斜视;(2)第一与第二斜视角相等,视近与视远控制正位能力不佳;(3)眼底与眼前节、眼球运动情况均正常,术前矫正或者裸眼视力均超过0.8,双眼间最佳矫正视力差异不超过2行;(4)患者接受斜视矫正手术进行治疗,术后眼位为完全正位;(5)患者年龄18~53岁;(6)各项资料完整。排除标准:(1)存在其他器质性眼科疾病如青光眼、视网膜脱落、白内障等患者;(2)过去曾接受眼部手术史患者;(3)内斜视、先天性外斜视、继发性外斜视、非间歇性外斜视、A-V外斜视、垂直旋转性斜视以及其他特殊类型斜视。所有患者对研究知情同意,且本研究获得医院医学伦理会批准。
1.2方法
1.2.1术前检查所有患者在进行手术前行视力、外眼、眼前节、眼底等常规检查。所有患者均检查5m位置矫正或者裸眼视力。术前水平近斜视(33cm)和远斜视(6m)量应用三棱镜交替遮盖法检查;双眼视功能采用同视机进行检查,同时视功能应用老虎笼子图片评估,融合视功能采用兔子图片进行评估,立体视应用桶形图片进行评估,近立体视测定检查采用Titmus立体视检查;远立体视功能采用同视机随机点立体视觉检查图进行检测。
1.2.2资料收集通过查阅住院及门诊病例、门诊复查以及电话随访等方式获得患者资料,建立患者数据库,患者相关资料,主要包括性别、年龄、发病年龄、病程、手术年龄、术前眼位、术前与术后水平斜视量、术前主斜眼最佳矫正视力、随访时间。
1.2.3观察指标术后1、3、6mo,1a评估患者立体视功能重建情况。
立体视功能重建评价标准[6]:Titmus立体视检查测定结果≤480"时显示近立体视觉功能重建,同视机随机点立体视觉检查图检查结果≤400"时显示远立体视觉功能重建。眼位矫正效果:正位包括≤5°的完全正位、小角度偏斜以及隐斜,否则为非正位。
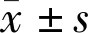
2 结果
2.1纳入患者基本资料纳入患者基本资料见表1。

表1 纳入患者基本资料
2.2纳入患者术后视功能重建情况所有患者术前均无近远立体视觉功能,术后Titmus立体视检查结果显示,103例患者近立体视觉功能重建,均无复视发生,近立体视觉功能重建率为52.6%;同视机随机点立体视觉检查图检查结果显示,99例患者远立体视功能重建,其中术后复视3例,远立体视功能重建率为50.5%。
2.3影响患者近立体视功能重建因素分析
2.3.1影响患者近立体视功能重建单因素分析近立体视功能重建患者发病年龄高于未重建患者,手术年龄、病程、术后水平斜视量低于未重建患者,差异均有统计学意义(P<0.001),而性别、斜视类型、术前眼位、术前水平斜视量、术前主斜眼最佳矫正视力、随访时间比较差异均无统计学意义(P>0.05),见表2。
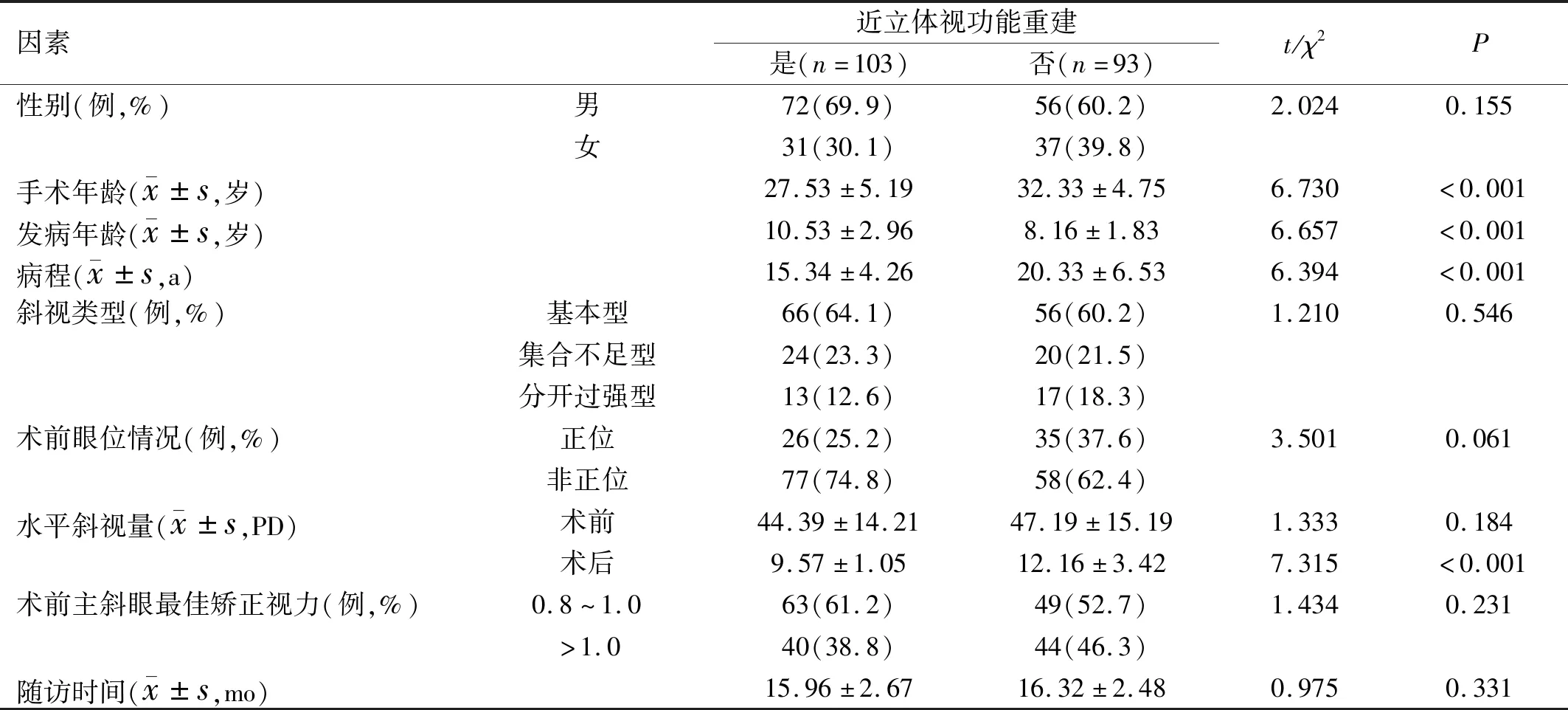
表2 影响患者近立体视功能重建单因素分析
2.3.2影响患者近立体视功能重建的多因素Logistic回归分析以单因素分析中存在统计学意义因素作为自变量,以近立体视功能是否重建作为因变量进行多因素Logistic回归分析,以向前法筛选变量,结果显示,发病年龄、病程、术后水平斜视量是影响患者近立体视功能重建的因素(P<0.05),而手术年龄不是影响患者近立体视功能重建的因素(P>0.05),见表3。
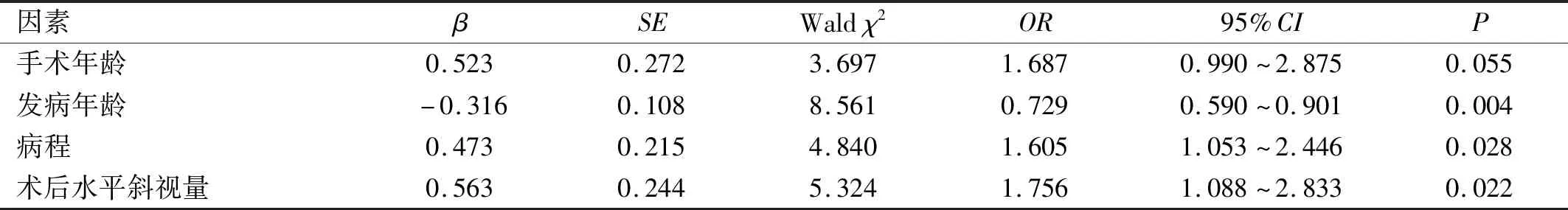
表3 影响患者近立体视功能重建的多因素Logistic回归分析
2.3.3各影响因素预测近立体视功能重建价值分析ROC曲线显示,发病年龄、病程、术后水平斜视量用于预测患者近立体视功能重建AUC分别为0.757、0.737、0.727(P<0.001),见表4和图1。

图1 各影响因素预测近立体视功能重建价值ROC曲线。

表4 各影响因素预测近立体视功能重建价值分析
2.4影响患者远立体视功能重建因素分析
2.4.1影响患者远立体视功能重建的单因素分析远立体视功能重建患者发病年龄高于未重建患者,手术年龄、病程、术后水平斜视量低于未重建患者,差异均有统计学意义(P<0.05),而患者性别、斜视类型、术前眼位、术前水平斜视量、术前主斜眼最佳矫正视力、随访时间比较差异均无统计学意义(P>0.05),见表5。

表5 影响患者远立体视功能重建的单因素分析
2.4.2影响患者远立体视功能重建的多因素Logistic回归分析以单因素分析中存在统计学意义因素作为自变量,以远立体视功能是否重建作为因变量进行多因素Logistic回归分析,以向前法筛选变量,结果显示,发病年龄、病程是影响患者远立体视功能重建的因素(P<0.05),而手术年龄、术后水平斜视量不是影响患者远立体视功能重建的因素(P>0.05),见表6。
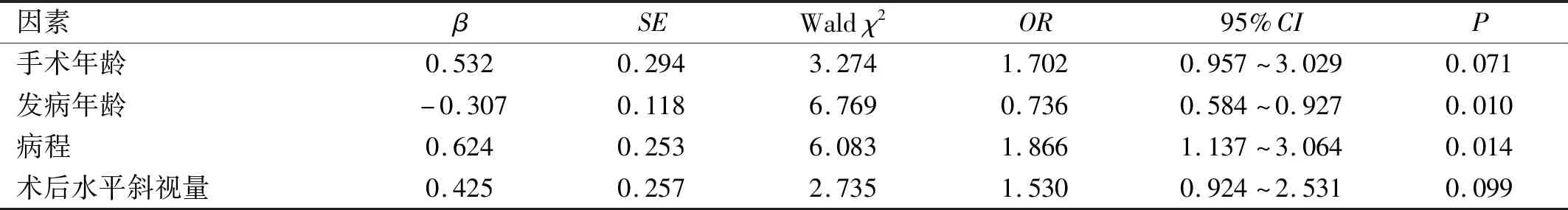
表6 影响患者远立体视功能重建的多因素Logistic回归分析
2.4.3各影响因素预测远立体视功能重建价值分析ROC曲线显示发病年龄、病程用于预测患者远立体视功能AUC分别为0.672、0.821(P<0.001),见表7,图2。

图2 各影响因素预测远立体视功能重建价值ROC曲线。

表7 各影响因素预测远立体视功能重建价值分析
3 讨论
双眼视觉功能分为同时视、融合视以及立体视三级,其中立体视为视功能最高等级,但是其形成需要满足双眼视网膜对应关系正常、视野范围足够大、运动功能正常、感觉与运动融合功能正常等条件[7-8]。成人间歇性外斜视患者因为外观及立体视功能缺失使患者正常生活及工作受到影响,需要接受手术进行治疗。既往研究中对于手术效果评估多依据斜视眼睛外观改善,忽视了患者立体视功能改善,近期研究者们逐渐将研究重点转移至成人间歇性外斜视患者术后立体视功能重建上[9]。国内学者研究显示成人共同性外斜视患者接受矫正手术后双眼立体视存在率达68.2%,明显高于术前立体视功能存在率(38.6%),显示斜视矫正术确实可以促进部分患者双眼立体视功能重建与改善[10]。在本研究中,所有患者术前均无近远立体视觉功能,术后患者近立体视觉功能重建率与远立体视觉功能重建率分别为52.6%与50.5%,说明术后成人间歇性外斜视患者的近远立体视功能较术前得到显著改善。
双眼视功能发育开始于出生后的3~6mo,1~3岁时是其发育高峰,而在9岁时结束,视觉成熟期时出现视觉损伤、斜视等均会导致双眼视功能损伤[11]。刘艳丽等[12]研究显示患者发病年龄是间歇性外斜视术后远立体视功能重建重要影响因素,该研究认为患者年龄太小会影响术前最佳斜视度测定,而其测定结果与患者术后眼位矫正情况关系密切。本研究结果显示,术后近远立体视重建的患者发病年龄均高于未重建患者,也证实发病年龄越大,患者术后立体视功能重建几率越高。发病年龄早的患者双眼视功能会在视觉功能发育成熟之前被抑制,若是不能及时解除抑制双眼视功能发育因素,患者视功能恢复难度增加[13],因此,对于发病年龄早的患者应尽可能早的进行治疗,这在一定程度上有助于患者术后立体视功能恢复。早期双眼视力、视觉体验与斜视患者双眼立体视功能重建情况关系密切,斜视持续短的患者接受矫正后立体视恢复更好,显示病程可能是斜视患者立体视功能恢复影响因素[14]。本研究多因素回归分析也显示,病程是影响患者立体视功能重建的因素,分析认为病程长者病情较易进展,患者融合范围变小,且立体视损伤严重,导致患者立体视重建困难[15-16]。另一项研究则显示间歇性外斜视患者尽早进行手术近、远立体视及中央融合功能显著改善,显示病程短者双眼视功能恢复效果可能更佳[17]。采用ROC曲线分析立体视功能重建的影响因素用于预测近立体视功能与远立体视功能重建的价值,结果发现发病年龄、病程各指标的AUC值均大于0.5,提示发病年龄、病程对预测成人间歇性外斜视术后立体视功能重建有一定价值。本研究通过多因素回归分析结果也发现,术后水平斜视量是患者近立体视功能重建的影响因素,我们认为患者立体视功能主要由视网膜中心凹纹状皮质介导,患者术后水平斜视量小,患者更易重建立体视功能[18],但是近立体视功能恢复较迅速,远立体视功能恢复相对缓慢[19],其可能是本研究中术后水平斜视量是患者近立体视功能重建的影响因素,而不是患者远立体视功能重建影响因素原因。另一项研究显示术后斜视量会影响患眼附近融合功能重建,斜视量小者立体视觉优于斜视量大者,其可能与斜视量大会导致患眼长时间处于融合范围,其融合功能缩小,最终影响视功能恢复[20]。
综上,发病年龄、病程、术后水平斜视量是成人间歇性外斜视术后近立体视功能重建的影响因素,而发病年龄、病程是远立体视功能重建影响因素,临床上需要重点关注存在上述影响因素患者,制定合适手术方案,以促进患者立体视功能重建。不同于其他研究直接分析立体视功能重建,本研究将立体视功能分细化为近立体视功能与远立体视功能重建,并分别分析其影响因素,为后期两种立体视功能重建效果改善提供参考意见。本研究不足之处在于,对患者立体视功能重建效果观察时间相对较短,后期需要进一步分析患者远期立体视功能重建及影响因素。

