玻璃体切除术治疗伴有板层黄斑裂孔相关视网膜前增生膜的全层黄斑裂孔
杨 舟,周 群,李轻宸,曹文捷
0 引言
特发性黄斑裂孔(idiopathic macular hole,IMH)是较常见全层黄斑裂孔(full-thickness macular hole,FTMH)类型,光学相干断层扫描(optical coherence tomography,OCT)表现为内界膜到感光细胞层的全层组织缺损。发病机制是由玻璃体黄斑分离过程中与黄斑黏连对中央凹组织的牵拉引起的[1]。国际玻璃体黄斑牵拉学组 (The International Vitreomacular Traction Study,IVTS)根据孔径和玻璃体与黄斑的关系将IMH分为Ⅰ~Ⅳ期。另外一种类型的FTMH在孔缘可以观察到淡黄色松软的组织,被称为板层黄斑裂孔相关视网膜前增生膜(lamellar hole-associated epiretinal proliferation,LHEP)。与IMH不同,玻璃体牵引不是伴有LHEP的FTMH患者的主要发病机制,目前认为是由伴有LHEP的板层黄斑裂孔(lamellar macular holes,LMH)发展而来的[2],IVTS尚未描述这一类型的黄斑裂孔。国内对此类型黄斑裂孔术后临床观察相关研究尚少,因此,本研究比较伴或不伴有LHEP组织的FTMH术后1a的视力和解剖学闭合情况,现将结果报告如下。
1 对象和方法
1.1对象回顾性临床病例研究。纳入2018-01/2022-01于上海健康医学院附属嘉定区中心医院眼科就诊的FTMH 患者28例28眼。纳入标准:(1)OCT显示为内界膜到感光细胞层的全层组织缺损,确诊为FTMH患者。(2)OCT卡尺手动测量FTMH的最小直径<400μm。排除标准:(1)合并病理性近视、青光眼、视网膜裂孔、黄斑变性、长期黄斑囊样水肿等其他眼科疾病患者。(2)既往接受过玻璃体切除术、视网膜激光光凝等眼科手术患者。(3)糖尿病、高血压等全身慢性基础疾病且无法配合手术患者。(4)外伤性黄斑裂孔患者。本研究遵循《赫尔辛基宣言》,经医院伦理委员会批准,患者自愿接受相关检查和手术方案,并签署知情同意书。
1.2方法所有患者术前完善最佳矫正视力(best corrected visual acuity ,BCVA)、眼压、眼轴、OCT(判断黄斑是否存在LHEP组织,并使用卡尺手动测量FTMH的最小直径)、裂隙灯眼前段检查、前置镜眼底检查。入组患者均由同一组操作熟练的医师完成。术前常规消毒铺巾,球后注射2%利多卡因+1%罗哌卡因4mL。距离角膜缘3.5~4.0mm做23G三通道巩膜切口,分别置入灌注针、导光纤维和玻璃体切割头,切除中央玻璃体,注入曲安奈德0.1mL辅助玻璃体切除,切除周边玻璃体。注入0.125%吲哚菁绿染色,剥离视网膜前膜(epiretinal membrane,ERM),黄斑区内界膜(internal limiting membrane,ILM),术中不予内界膜填塞及覆盖在裂孔中,如存在LHEP,术中操作小心,避免将其从孔边缘剥除,尽可能保留黄色组织。做全气-液交换,拔出巩膜钉,8-0可吸收缝线缝合巩膜及球结膜切口。妥布霉素地塞米松眼膏涂结膜囊,单眼覆盖,患者在手术后保持俯卧位约1wk。若患者术前存在显著白内障,则术中联合行白内障手术。
比较两组患者术前和术后1a BCVA(采用国际标准视力表进行测定,统计时换算成LogMAR视力)、眼压(眼压>21mmHg为高眼压,<21mmHg为眼压控制正常)、裂孔闭合、椭圆体带和ELM连续性、术后并发症情况。

2 结果
2.1两组患者术前一般资料比较本研究纳入确诊为FTMH患者28例28眼中根据OCT检查分为有LHEP组12例12眼,无LHEP组16例16眼。两组患者术前一般资料比较差异均无统计学意义(P>0.05),见表1。
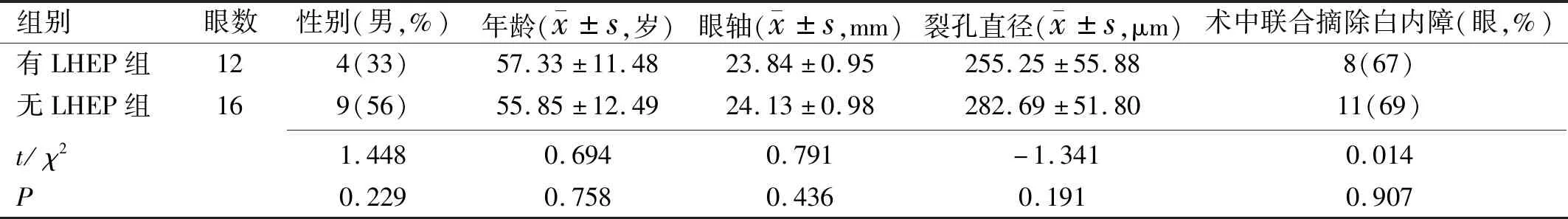
表1 两组患者术前一般资料比较
2.2两组患者手术前后BCVA比较两组患者术前BCVA比较差异无统计学意义(t术前=1.406,P术前=0.172),术后1a BCVA比较差异有统计学意义(t术后1a=3.399,P术后1a=0.002)。各组患者术后1a BCVA均较术前改善,差异均有统计学意义(P=0.001);两组患者手术前后BCVA差值比较差异有统计学意义(t=3.153,P=0.002),见表2。
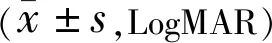
表2 两组患者手术前后BCVA比较
2.3两组患者术后裂孔愈合率比较两组患者术后1a的随访中,裂孔均愈合,愈合率均为100%。
2.4两组患者术后椭圆体带和ELM闭合率比较两组患者术后1a的随访中,有LHEP组20%(2/12)患者椭圆体带闭合,25%(3/12)患者ELM闭合;无LHEP组56%(9/16)的患者椭圆体带闭合,69%(11/16)患者ELM闭合;两组比较差异均有统计学意义(P椭圆体带=0.04;PELM=0.027),见表3。

表3 两组患者术后椭圆体带和ELM闭合率比较
2.5两组患者手术安全性和并发症比较有LHEP组患者术后发生一过性的眼压升高2眼,无LHEP为3眼。两组患者玻璃体切除术后均未发生显著白内障,均未出现玻璃体积血、感染、视网膜脱离、医源性视网膜裂孔等严重并发症。
3 讨论
LHEP在所有板层黄斑裂孔中的发生率占30.5%~60%,在FTMH中的发生率为8%~9.6%[3]。OCT检查表现为介于ERM和视网膜神经纤维层之间的与视网膜组织同质的中等光反射物质。LHEP是在LMH形成后形成的,起源于内层视网膜细胞,随后迁移到视网膜表面,与孔边缘的ERM结合。组织来源是神经胶质细胞,主要是Müller 细胞[4]。与ERM不同,LHEP具有较小的收缩性[5]。Parolini等[6]在免疫组化学研究中也证实了这一点,传统ERM主要表达抗α-平滑肌肌动蛋白(a-smooth muscle actin,α-SMA)阳性,α-SMA是一种细胞内肌动蛋白,被认为对细胞外基质收缩至关重要,相较于ERM,LHEP中表达较少,表明其不具牵拉视网膜的能力。既往有研究根据是否有LHEP对LMH提出新分类:牵拉型和退行型[7],认为相比于没有LHEP的LMH,其有较差的视力、较大的孔径、较薄的视网膜以及椭圆体带破坏的发生率较高的特点,且术后视力较差[8-9],提示LHEP的出现预示LMH患者预后不佳。伴有LHEP的FTMH的发病机制认为是继发于被ERM牵拉的LMH发展而来的,Lai等[10]对该类型FTMH自然病程的观察中发现,其具有自发性闭合和打开的倾向,在每一次闭合、打开时,孔缘观察到更多的LHEP,并观察到该组织填充在裂孔之中,因此认为LHEP似乎是视网膜组织产生的一种修复过程。
因伴有LHEP的裂孔直径通常较小,本研究对照组选取小孔径(<400μm)的FTMH。两组患者在行玻璃体切除术后1a观察到,12眼伴有LHEP的患眼中椭圆体带和ELM闭合分别是2眼和3眼(图1),闭合率低,结果同Lai等[10]的一项研究,其对13例伴有LHEP中的9例患者行玻璃体切除术治疗,最后一次随访中,仅22% 的病例发现了完整的光感受器细胞内外节。本研究中不伴有LHEP的患眼中椭圆体带和ELM闭合分别是9眼和11眼,两组差异具有统计学意义(P<0.05)。两组患者术后1a BCVA较术前均显著改善,两组患者手术前后 BCVA差值比较差异有统计学意义。Ubukata 等[11]的一项典型相关分析的结果提示,术前BCVA与术后BCVA呈较强的正相关,FTMH直径和LHEP的存在与术后光感受器完整性呈负相关。相较于没有LHEP的患者,有LHEP的患者术后视力较差且椭圆体带和ELM的缺损率更高 。伴有LHEP的FTMH视力预后不及IMH,这证实了之前的猜想,可能是带有LHEP的FTMH患者是在LMH形成中伴有光感光器损伤的过程中逐渐外层裂开而发展形成,因此在LMH阶段已有较长时间的光感受器的破坏,进展到FTMH,这种长期的光感受器破坏异常可能会对视力预后产生不利影响[12]。因此,临床中遇到此类患者,因其孔径通常较小(<300μm)[10],且有自发性闭合倾向,认为可先进行随访观察,若裂孔无闭合倾向、孔径进行性增大可考虑采取手术干预措施。本研究中,术中联合白内障手术的眼数差异无统计学意义,两组患者玻璃体切除术后均无并发显著白内障。

图1 伴有LHEP的FTMH患者手术前后OCT检查 A:术前可见黄斑区全层裂孔,孔缘显示LHEP 组织(白色箭头);B:术后1a可见黄斑裂孔愈合,椭圆体带、外界膜层连续性恢复。
既往研究中表明[13],对于伴有LHEP的退行型 LMH的治疗,传统的去除 ERM 和 ILM不会改善患者视力和黄斑形态且增加术后黄斑裂孔形成的风险。Pang等[4]研究认为,LHEP是试图修复视网膜的结构,去除会损伤 Müller 细胞进而引发FTMH的发生。Takahashi等[14]采用将LHEP 嵌入板层黄斑裂孔的技术,术后无FTMH形成,47%患眼恢复了椭圆体带的完整性,认为LHEP 中神经胶质细胞可能使感光细胞重新排列,致使椭圆体带恢复。Kumar等[15]采用将LHEP 嵌入ILM倒置填塞板层黄斑裂孔的技术,术后视力均较好提高。治疗机制认为是嵌入的富含神经胶质细胞的LHEP通过产生神经营养因子促进裂孔愈合,嵌入的ILM作为Müller 细胞的基底膜,是其增殖和迁移的支架[16],促进了神经胶质细胞对黄斑的修复过程。本研究中术中剥除ERM和ILM时小心操作,避免将其从孔边缘剥除,尽可能保留LHEP组织,术后裂孔愈合,椭圆体带、ELM闭合率较低。Müller 细胞在特发性黄斑裂孔的手术治疗中的研究与发现是当前热点,手术方式有很多新探索[17],对于伴有LHEP的黄斑裂孔是否有新的手术技巧,使患者预后更好地提高有待于未来进一步研究。两组患者术后均无玻璃体积血,医源性视网膜裂孔、感染、视网膜脱离等严重并发症。
本文比较伴或不伴有LHEP的FTMH患者玻璃体切除术后的治疗效果,结果表明伴有LHEP的FTMH患者术后BCVA提高不及不伴有LHEP患者,术后两组患者裂孔均愈合,伴有LHEP的FTMH患者椭圆体带、ELM闭合率低于不伴有LHEP的FTMH患者。本文存在一定的局限性,本研究为回顾性研究,研究样本量较少,且尚未行多焦视网膜电图、微视野检查进一步评估黄斑功能。未来有待于进一步扩大样本量,增加随访次数和时间,明确不同类型黄斑裂孔术后疗效差异。

