伴与不伴躯体化症状青少年抑郁障碍病人白细胞介素水平研究
郜见亮,莫大明,胡淑文,钟 慧
躯体化症状是指有一个或多个躯体症状,表现为主观上反复担心或相信身体有各种不适,但相关医学检查结果通常呈阴性或者不能用器质性病理发现来解释[1],症状可涉及多个器官,形式多样,临床不能准确识别,常导致病人反复就医及严重的社会功能障碍[2-3]。躯体化症状与精神疾病密切相关,尤其与青少年抑郁障碍、焦虑障碍[4-5]。对于青少年来说,青春期常会出现一些情绪和行为问题,如抑郁障碍通常会对青少年生长发育产生负面影响,需要引起重视[6]。青春期的躯体化症状可能是心理健康的重要信号,在学校和一般初级保健中得到了广泛关注,而伴有躯体化症状的青少年抑郁障碍病人会加重其抑郁情绪,两者相互影响,导致治疗难度加大[7-8]。传统的抗抑郁药对伴有躯体化症状的青少年抑郁障碍病人治疗效果不佳[9],近年来的研究表明抑郁障碍和免疫系统,尤其与炎症反应密切相关[10],炎症因子在不同类型的抑郁障碍病人中水平存在差异[11],免疫激活与躯体化症状的特定特征(疼痛阈值、症状表达)有关,表明躯体化症状障碍与抑郁障碍间存在神经生物学差异(免疫过程、下丘脑-垂体-肾上腺轴活动),但具体机制不明[12]。本研究分析伴与不伴躯体化症状的青少年抑郁障碍病人的白细胞介素(IL)因子水平差异及其与躯体症状的相关性,以寻找治疗伴有躯体化症状的青少年抑郁症的免疫靶点。现作报道。
1 对象与方法
1.1 研究对象 本研究收集2020 年12月至 2021年12月在合肥市第四人民医院住院病人。纳入标准:(1)符合《ICD-10精神与行为障碍分类》抑郁发作诊断标准[13];(2)年龄13~18岁;(3)汉族;(4)入组前1个月未进行过电休克治疗;(5)入组前1个月未服用过抗感染药物和免疫抑制剂类药物等;(6)参与本次研究病人及监护人均知情同意。排除标准:(1)既往罹患严重的躯体疾病者(如病毒性脑炎、癫痫、脑肿瘤等);(2)既往罹患其他严重精神疾病者;(3)既往有使用过精神活性物质者(烟草、酒精等)。
共入组93例青少年抑郁障碍病人,依据儿童躯体化量表(Children′s Somatization Inventory,CSI)[14]评分,把 CSI分数≥19分评估为存在躯体化症状,分为伴功能性躯体化症状(functional somatic symptoms,FSS)青少年抑郁障碍组(伴FSS组,40例)和不伴FSS青少年抑郁组(不伴FSS组,53例)。
对照组同时期在合肥市及周边社区招募32名健康志愿者,纳入标准:(1)年龄13~18岁;(2)汉族;(3)参与本次研究病人及监护人均知情同意。排除标准:(1)既往罹患严重的躯体疾病者(如病毒性脑炎、癫痫、脑肿瘤等);(2)既往罹患其他严重精神疾病者;(3)既往有使用过精神活性物质者(烟草、酒精等)。
本实验已经通过安徽医科大学附属心理医院伦理委员会审核(批准号:HSY-IRB-PJ-ZH-2020001),所有信息均严格保密。
1.2 评估量表
1.2.1 汉密尔顿抑郁量表-17项(Hamilton Depression Scale-17,HAMD-17) 由Hamilton于1960年编制[15],用来评定抑郁症状的量表,总分0~54,评分<7分表明没有抑郁症状,总分7~17分表明可能有抑郁症,总分 18~24分表明肯定有抑郁症,其得分越高,表示抑郁程度越严重,在临床应用广泛,具有良好信效度。
1.2.2 CSI 专门用于评估儿童和青少年的FSS[14]。共有 42个条目的中文版,包括胃肠道、疼痛、心血管、假性神经症4个分因子。5级评分:0 分为没有,1 分为很轻,2 分为中等,3分为偏重,4 分为严重,总分0~168分,其中评分≥19分为存在功能性躯体化症状。由儿童根据近2周的实际情况完成,国内研究显示信效度良好。
1.3 实验方法 临床症状评估:在测验前3 d由2名经过培训的精神科主治医生评估并收集其一般人口学资料和临床资料。心理量表评估在入组当天在固定心理评估室由精神科医生对被试进行HAMD-17和CSI的评定。采用统一指导语,每人完成评估需25~30 min。
免疫指标测试:入院当天征得病人及监护人知情同意入组后,于次日清晨6:30-7:00由固定研究人员抽取被试空腹状态下的静脉血液4 mL,置于离心机中离心10 min分离出血清,而后置于-80 ℃的超低温冰箱中保存备用。采用MSD电化学发光多因子检测技术(Meso Scale Discovery electrochemiluminescence assay,MSD)测定所有被试血清中IL-13、IL-12/23p40含量,实验步骤严格按照制造商提供的实验指南进行。
1.4 统计学方法 采用单因素方差分析、Bonferroni法检验、χ2检验和Pearson 相关性分析。
2 结果
2.1 一般临床资料 3组青少年年龄、性别和教育程度间差异均无统计学意义(P>0.05)。伴FSS组的HAMD评分和CSI评分均显著高于不伴FSS组(P<0.01),伴FSS组和不伴FSS组间的首发(复发)数量和病程差异均无统计学意义(P>0.05)(见表1)。
2.2 3组IL水平比较 伴FSS组IL-13水平高于不伴FSS组和对照组(P<0.05),而不伴FSS组和对照组间差异无统计学意义(P>0.05);伴FSS组IL-12/23水平高于不伴FSS组(P<0.05),与对照组间差异无统计学意义(P>0.05)(见表2)。

表1 3组青少年一般临床资料的比较
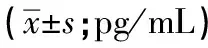
表2 3组间IL水平比较
2.3 抑郁组IL水平与HAMD、CSI评分的相关性分析 通过与CSI评分进行相关性分析得到,青少年抑郁组IL-13水平与CSI总分(r=0.360,P<0.01)及各因子分呈显著正相关(r=0.286、0.366、0.310、0.336,P<0.01);IL-12/23水平与CSI总分(r=0.333,P<0.01)及各因子分亦呈显著正相关(r=0.360、0.275、0.280、0.313,P<0.01);青少年抑郁组IL-13因子和IL-12/23水平与HAMD评分均未表现出显著相关性(P>0.05)(见表3)。

表3 HAMD量表、CSI量表与IL水平的相关性分析(r)
3 讨论
本研究通过分析比较伴与不伴FSS的青少年抑郁障碍病人血清炎症因子水平及其与躯体化症状的相关性,发现伴FSS组IL-13及IL-12/23p40水平显著高于不伴FSS组,且IL-13、IL-12/23p40水平与CSI总分及分因子分均呈正相关。
近年来的研究证实,抑郁症与众多炎症细胞因子的升高有关,如肿瘤坏死因子α、IL-1以及IL-6等,表明炎症介质可能参与了抑郁症的病理生理过程[16]。2020年的一项研究结果显示炎症因子在不同类型的抑郁障碍中存在差异[11],提示抑郁障碍的各临床亚型,可能存在不同免疫机制。本研究发现伴FSS组IL-13水平显著高于不伴FSS组及对照组,既往研究发现有自杀企图史的抑郁病人,其血清中的IL-13水平亦升高[17],而IL-13对炎症反应有抑制作用,在抑郁症病人中表达下降,可能通过抑制人体局部炎症反应而产生抗抑郁作用[18],青少年抑郁障碍病人IL-13因子水平明显上调可能与抑郁障碍病人躯体化症状的关系更加密切。IL-13水平异常引起免疫炎症紊乱可能是青少年抑郁障碍伴躯体化症状的发病机制之一。
虽然本研究发现伴FSS组IL-12/23p40水平也显著高于不伴FSS组,但是2组与对照组相比差异均无统计学意义,既往的研究发现了IL-12/23p40水平在处于抑郁相的双相障碍病人中升高[19],而在单纯的抑郁病人中未发现该炎症因子异常[16],提示IL-12/23p40因子可能与单纯抑郁发作无关。本研究还发现了抑郁组IL-13、IL-12/23p40水平与CSI总分及分因子分均呈正相关,表明IL-13、IL-12/23p40与青少年抑郁障碍病人的躯体化症状严重程度相关。机体内的炎症分为Ⅰ型炎症反应和Ⅱ型炎症反应,IL-12/23p40参与Ⅰ型炎症反应,而IL-13参与的Ⅱ型炎症反应[20],但两者均与抑郁障碍的躯体化症状相关,提示抑郁障碍躯体症状的相关炎症反应机制复杂性和多样性。这需要今后进一步开展研究。
当然,本研究还存在一定的局限性。招募的青少年抑郁障碍病人,包括首发和复发两类,对于复发的抑郁障碍病人均是服用了抗抑郁药物,因此不能排除药物是否对相关的炎症因子水平有影响[21]。抗抑郁药物具有免疫调节作用,抗炎药物具有抗抑郁效应,但是目前其具体机制尚未完全阐明,需要通过大量的基础研究和临床试验进一步了解免疫炎症途径在抑郁症疾病中的作用[22]。
总的来说,本研究发现了伴FSS的青少年抑郁障碍病人其血清中IL-13水平显著升高,且与躯体症状严重程度呈正相关,表明异常升高的IL-13水平可能是青少年抑郁障碍病人躯体化症状发生的可能机制之一,这一研究结果为伴有FSS的青少年抑郁障碍病人的研究和治疗提供了新的方向。

