白血病单倍体移植后侵袭性肺曲霉病1例
沈杰 邢荣格 苏国宏
(1.沧州市中心医院血液二科,沧州 061000;2.沧州市中心医院病理科,沧州 061000)
近20年来,随着造血干细胞移植、实体器官移植、肿瘤化疗等日渐增加,广谱抗生素、糖皮质激素及免疫抑制剂的广泛应用,侵袭性真菌病的发病率呈显著上升趋势。且致病真菌所致疾病临床特征迥异,尤其在免疫功能低下患者中临床症状隐匿或不典型,早期诊断困难,成为患者病死率上升的重要原因之一。本文报道1例常规微生物学无线索、组织病理学方法诊断的造血干细胞移植后合并侵袭性肺曲霉病。
1 病例资料
患者,男,28岁,2021年10月25日入院。入院辅助检查:血常规:白细胞1.68×109/L,血红蛋白82 g/L,血小板190×109/L。外周血分类:可见少量幼稚细胞。胸部CT未见感染灶。骨髓涂片、流式、融合基因、染色体等检查确诊为急性T淋巴细胞白血病(Pro-T-ALL)。
治疗 VD/MCP诱导化疗1个疗程达完全缓解,后序贯VMCP/HD-MTX方案巩固化疗,并腰穿+化疗药物鞘注6次,脑脊液检测未见异常。异基因造血干细胞移植是成人急性淋巴细胞白血病的唯一根治途径,该患者无同胞兄弟姐妹,放弃中华骨髓库寻找无关供者,故行单倍体外周血造血干细胞移植。
患者预处理、供者干细胞回输后,迅速进入粒细胞缺乏阶段,且同时大剂量免疫抑制剂应用,符合侵袭型真菌病高危患者,依照《血液病/恶性肿瘤患者侵袭性真菌病的诊断标准与治疗原则》[1]采用泊沙康唑混悬液口服一级预防真菌感染。
后患者逐渐出现发热,伴口腔溃疡、痔,应用亚胺培南/西司他丁、利奈唑胺抗菌处理后体温下降,感染灶恢复。干细胞回输后+18 d体温复升,最高39.5 ℃,无明显呼吸道症状,PCT、C反应蛋白、G/GM、病毒相关检查无阳性提示,参照《血液病/恶性肿瘤患者侵袭性真菌病的诊断标准与治疗原则》[1]中侵袭性真菌病诊断级别和相应抗真菌治疗策略,患者具备宿主因素,虽未确定侵袭性真菌病,需诊断驱动治疗,故泊沙康唑调整为静脉输注伏立康唑,体温无下降。+34 d出无菌层流病房,复查胸CT:右肺下叶新出现低密度结节,细长毛刺状。同时患者出现轻微咳嗽,体温欠平稳,考虑伏立康唑静脉应用2周无明显改善,且出现轻微肝功能受损,调整为口服制剂,联合卡泊芬净静脉应用。卡泊芬净静滴2周后复查胸部CT提示病灶较前无明显改善,仍有间断发热,体温最高38.3 ℃,伴干咳、无痰,至此,驱动治疗4周,疗效评判:无效。此期间监测G/GM试验持续为阴性,病毒相关检查无阳性证据,因血小板重度减低,未行气管镜检查,原发血液病评估为稳定状态。
+60 d,患者血小板较前恢复,发热及刺激性干咳同前,评估其凝血功能可耐受有创操作,遂行CT引导下右肺病灶穿刺。穿刺组织送微生物学检测未见细菌、真菌。穿刺组织病理学检查回报:快速石蜡切片(肺肿物穿刺)慢性炎症伴纤维组织增生,可见霉菌(曲霉)。P63(-),CK7肺泡(+),TTF-1肺泡(+),Syn(-),LCA(-)。据以上病史、影像学检查、病理检查确诊为侵袭性肺曲霉病(见图1~4)。
+60 d起,调整为两性霉素B脱氧胆酸盐(amphotericin B deoxycholate,AmB)静脉输注联合AmB雾化吸入,补钾;雾化治疗后干咳减轻,累计应用2周,干咳症状消失;静脉AmB累计应用1个月,最高剂量35 mg/d,患者出现肾功能异常,血肌酐最高181 μmol/L,尿量正常,AmB减量至25 mg/d后肌酐自行恢复至正常。AmB应用后1个月(+90 d)复查胸部CT提示原穿刺病灶较前略有缩小,未见新发感染灶。患者出院调整为口服伊曲康唑应用2个月。
后期随访 +120 d:无发热、无咳嗽,胸部CT同+90 d,病灶无明显变化。+180 d:无发热、无咳嗽,胸部CT病灶基本消失。原发病血常规提示三系平稳,骨髓微小残留病灶为零,造血干细胞嵌合度99.5%,无移植物抗宿主病,抗排异药物逐步减停。
2 讨 论
国内有临床研究表明,造血干细胞移植患者侵袭性真菌病的发病率为7%~14%,ICU侵袭性真菌病占医院获得性感染的8%~15%。其易感人群为免疫功能低下患者,因此高发于血液、ICU、移植以及呼吸和感染领域。其中血液科患者(骨髓移植、白血病和淋巴瘤患者)比重约占61%,感染和呼吸科患者约占17%,主要集中在艾滋病、呼吸衰竭和免疫功能低下的患者;ICU和移植患者的比重约占15%,多为实体器官移植、大型手术和胃肠外营养的患者。
目前侵袭性真菌病诊断方法主要为两类:微生物学方法和组织病理学方法。
微生物学方法:①真菌直接镜检。该方法操作简便、适用于多种临床样本,如支气管肺泡灌洗液、痰液、尿、粪、分泌物、脑脊液、引流液等,可快速出报告,有重要临床价值,但存在假阴性、敏感性不高、难以明确菌种、无药敏结果等问题。②真菌培养和鉴定。该方法对于诊断感染以及确认致病真菌种类有重要价值,不过存在耗时较长、阳性率低以及难以区分定植与感染的问题。③血清学方法。该方法适用于侵袭性真菌病的早期诊断,耗时短,结果报告迅速,常用方法为隐球菌抗原检测、GM实验和G实验。④分子生物学方法。该方法能在较短的时间内检测到含量很低的真菌DNA,有利于真菌感染的早期诊断,目前常用方法为荧光定量PCR方法、二代测序(mNGS),但mNGS尚不作为常规检测推荐,疑难病例可开展对无菌组织、无菌体液或支气管肺泡灌洗液的二代测序。
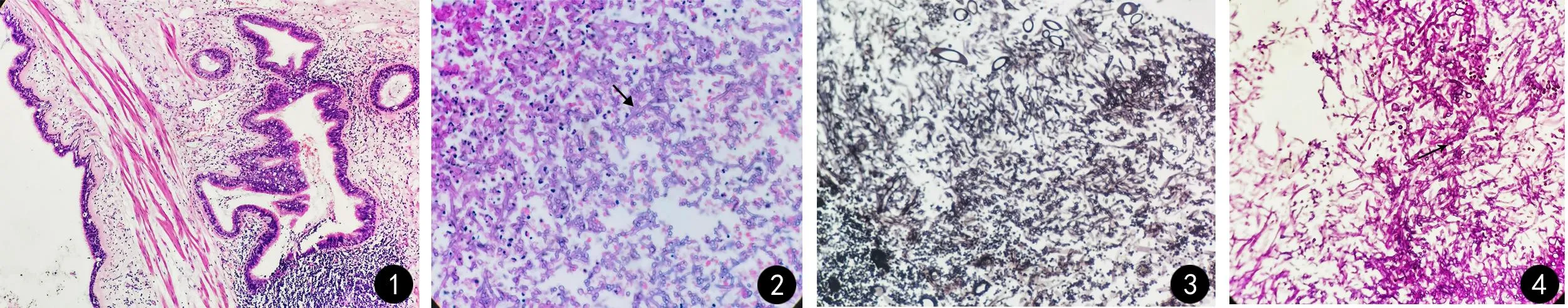
图1 支气管黏膜慢性炎症(×100)
组织病理学方法[2]:组织病理学检查是诊断侵袭性真菌病的确诊证据,意义重大。经真菌特殊染色,组织中更容易发现病原真菌。
血液病/血液肿瘤患者在化疗、放疗、免疫治疗后进入粒细胞缺乏阶段,因为广谱抗菌药物的使用、肿瘤负荷不稳定、器官移植及免疫抑制剂、糖皮质激素的使用及各种导管侵入性操作的进行,易致肺曲霉病。肺曲霉病的临床表现无特异性,确诊依赖病理检查,早期诊断困难,治疗效果差,病死率高[3]。本文报道的年轻急性淋巴细胞白血病患者,行单倍体造血干细胞移植后出现不明原因发热,一级预防后突破,随之进入驱动治疗,疗效不佳。影像学提示肺部毛刺样病灶,多种微生物学方法检测(真菌直接镜检、真菌培养和鉴定、血清学方法)均未能明确致病菌。最终在血细胞恢复后通过病理检查得以确诊,也进一步指导临床用药,取得良好效果,而两性霉素B脱氧胆酸盐应用过程中出现的轻微肾损害可通过减低剂量、调整剂型、口服补液盐等方式降低脏器损害[4]。
目前复杂的感染性疾病逐渐增加,只有精准、快速的病原学诊断才能帮助临床医师及时优化抗菌药物的使用,提高治愈率。在微生物学检测方法不能提供有效证据时,积极进行病理组织学检查有助于明确诊断。真菌感染组织病理表现多为化脓性肉芽肿或结核样肉芽肿,难以与结核、非结核分枝杆菌及某些寄生虫病区分。组织病理学检查关键是发现真菌成分,需要借助真菌特殊染色,包括六胺银染色(GMS)或过碘酸锡夫染色(PAS)[5],有时仅依靠组织中真菌形态差异往往难以确定菌种,所以病理检查的同时应进行真菌培养,以提升阳性率。
除病理学检测方法外,近年NGS检测技术在感染性疾病的诊治中逐渐发挥越来越重要的作用。虽然NGS因检测费用高,尚不作常规推荐,但对疑难病例可尝试用无菌组织、无菌体液或支气管肺泡灌洗液进行二代测序,有助于及早明确致病菌。
综上,血液肿瘤合并侵袭性真菌病较普通人群发病患者略有不同,更需强调早期诊断、分层治疗,高危患者提倡用药积极预防,突破后即便不能确诊IFD,也需尽快进入诊断驱动治疗[1]。血液病/血液肿瘤患者多因体弱、重度贫血、重度血小板减少等因素,在难以配合支气管镜检查的情况下,在尝试真菌直接镜检、真菌培养和鉴定、血清学方法后如仍不能明确致病菌,可考虑血液制品支持基础上完善组织病理检查协助寻找证据。对于复杂感染病患者,只有在精准诊断基础上,合理用药,最大限度规避药物不良反应,才能早期受益,避免迁延不愈的感染导致原发疾病治疗受阻或恶化。

