FMEA模式及物联网技术在急救医疗设备风险报警中的应用
陈珍珠,金伟,杨俊,钱正瑛
南京医科大学附属无锡市人民医院 a.医学工程处;b.采购中心,江苏 无锡 214023
引言
急救医疗设备被广泛应用于医院的重症监护室、急诊抢救室、手术室等各临床科室中,由于急救医疗设备的风险管控与疾病诊断的可靠性及有效性密切相关,因此急救医疗设备的风险报警及管控受到了广泛关注,也是临床及设备科关注的重点,医院应高度重视急救医疗设备风险报警的管理工作,以规避风险报警相关不良事件的发生[1-3]。然而,急救类医疗设备存在诸多风险报警,但存在假阳性报警、错误报警及报警等级划分不明确的现象,给临床带来了严重的报警疲劳,降低了工作效率[4-7]。
现阶段,一些风险分析工具在医院建设管理及医疗设备风险管理中得到广泛运用,常用的风险分析工具有失效模式和效应分析(Failure Modes and Effects Analysis,FMEA)、故障树分析、危害分析和关键控制点、危害和可操作性研究、事件树、因果分析等[8-11]。其中FMEA模式被广泛应用于医疗设备的风险管控中[12-15],本研究探讨将FMEA模式结合物联网技术运用到我院部分急救医疗设备风险报警的管理中,以解决临床报警混乱、报警疲劳等问题。
1 FMEA模式评估管理方法
FMEA模式作为一种前瞻性风险评估与防范手段,是一种对系统中每个部件潜在的故障模式及其对系统造成的影响进行分析归纳的方法,分析每个部件潜在的失效原因,并寻找相关危险因素,对失效原因进行风险评测。
1.1 FMEA模式管理小组
利用FMEA模式分析工具对我院急救医疗设备风险报警参数指征进行研究分析。其中管理小组由重症监护室4名科主任、10名医生、5名护士长、10名护士、4名临床工程师、1名厂家维修工程师组成。
1.2 风险顺序数
风险顺序数(Risk Priority Number,RPN)利用对FMEA模式产生的失效严重度(Severity,S)、发生频度(Occurrence,O)和失效检验难度(Detection,D)3个因子来判别问题的严重程度,即RPN=S×O×D,根据RPN的计算结果来评估急救医疗设备的报警严重等级及优先级,RPN值越高,风险等级越高。根据我院重症监护室、急诊抢救室、手术室等临床科室急救医疗设备的使用现状,FMEA模式管理小组制定了S、O、D 3个因子的评估准则,每个因子的评分范围均为1~10分。以有创呼吸机为例,S用来评估呼吸报警的严重程度,将呼吸机报警的严重程度划分为无影响、轻度、普通、严重、致命5个等级,判断准则及分值范围如表1所示。O为急救医疗设备发生风险报警的频率,1分表示不会发生,10分表示每次使用都会发生。D为该风险报警检测出来的难易程度,1分表示非常容易检出,10分表示极难检出。其中临床医护人员根据使用有创呼吸机治疗时的报警频率对O进行赋值;临床工程师根据医疗设备报修系统中的相关报警记录对O进行赋值;厂家维修工程师根据所管辖区的相关信息反馈对O进行赋值。

表1 失效严重度(S)评估准则
2 急救医疗设备风险报警的FMEA模式分析
2.1 急救医疗设备风险报警分类
我院重症监护室、急诊抢救室、手术室中的急救医疗设备,如有创呼吸机、心电监护仪等急救设备的报警信息全部在机器上呈现,报警信息涵盖了设备健康报警及设备故障报警。其中设备健康报警是由于急救医疗设备的参数设置问题、模式设置问题、患者病情变化、临床操作不当等引起的报警,该类报警需临床护士或临床医生进行处理;设备故障报警是由于设备本身的故障,如设备附件、配件、主机等部件导致的报警,该类报警需设备科工程师进行处理;还有一类报警需临床护士先进行检查,如处理后仍未消除报警,需设备科工程师进行进一步处理。急救设备的风险报警频繁且杂乱,因此,将FMEA模式应用到医院急救医疗设备的风险报警管理中,根据报警类型将设备健康报警及设备故障报警进行细化,从而准确识别有效的报警信息,减少临床报警疲劳,加快临床医务人员及设备工程师对危险报警的响应速度。
FMEA模式管理小组对有创呼吸机、心电监护仪、中央监护系统、除颤监护仪的报警信息进行研究分析,并划分为设备故障报警、设备健康报警、设备健康报警转故障报警。如根据我院重症监护室有创呼吸机的使用现状,将有创呼吸机的风险报警共划分为18项设备故障报警、26项设备健康报警以及11项设备健康报警转故障报警,见图1。其中设备故障报警主要包含供气压力过高、供气压力过低、设备故障、风扇故障等,该类报警一旦在有创呼吸机上产生,需临床工程师第一时间响应,处理呼吸机相关故障;设备健康报警主要包含气道压力过高、气道压力过低、窒息、分钟通气量过高等,该类报警一旦产生需临床护士/临床医生第一时间处理,检查呼吸机管路连接、操作检查、定标或患者状态等;设备健康报警转故障报警主要包含呼出阀失灵、FiO2过高、O2监测失灵、PEEP值过高等,该类报警有可能为临床操作、定标等问题导致的报警,也有可能是呼吸机部件故障导致的报警,为了能及时处理风险报警信息,需要临床护士第一时间响应,若经过处理后仍不能消除故障,需转临床工程师进行维修处理。
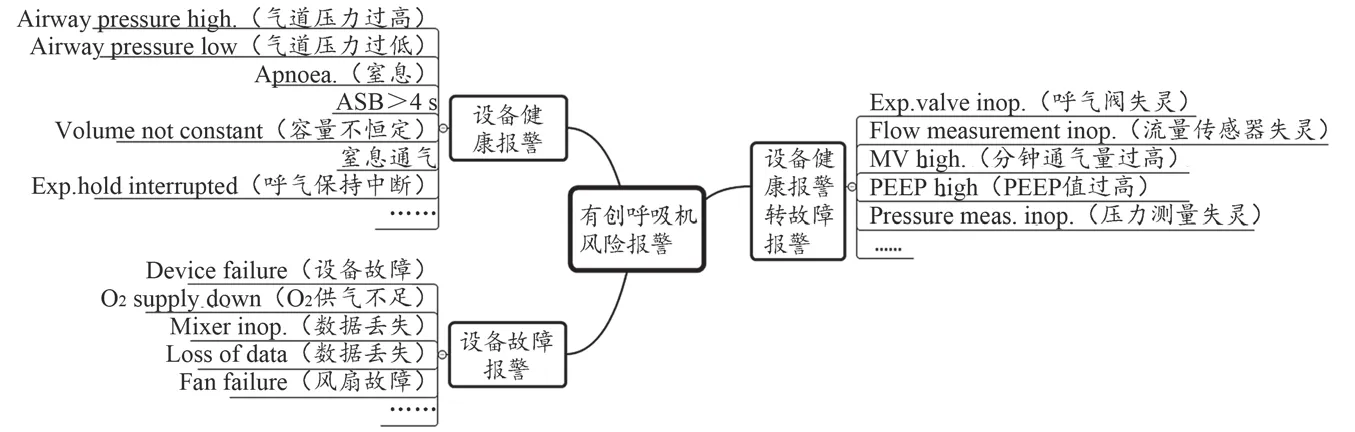
图1 有创呼吸机风险报警分类图
2.2 急救医疗设备风险报警指征评估
2.2.1 RPN值
FMEA模式管理小组成员根据自身使用该急救医疗设备丰富的经验及理论储备,利用头脑风暴法列出设备使用过程中可能出现的失效模式。针对所列出的潜在失效模式,找出所有潜在的失效原因,分别给各潜在失效模式的S、O、D赋予分值,计算出各潜在失效模式的RPN值。
FMEA模式管理小组对有创呼吸机、心电监护仪、中央监护系统故障报警、设备健康报警、设备健康报警转故障报警报警3类报警进行S、O、D的评分,确定各类风险报警的RPN值,RPN值越高,该风险报警的危险系数越高,越应受到临床医护人员及临床医学工程师的高度重视。如对有创呼吸机的潜在失效模式进行分析,制定设备故障报警FMEA分析表、设备健康报警FMEA分析表、设备健康报警转故障报警FMEA分析表。其中设备故障报警FMEA模式分析可根据有创呼吸机出现的设备故障报警查找失效部件、失效模式、潜在的失效原因并制定针对该故障报警的改进措施,有创呼吸机设备健康报警FMEA模式分析表如表2所示。
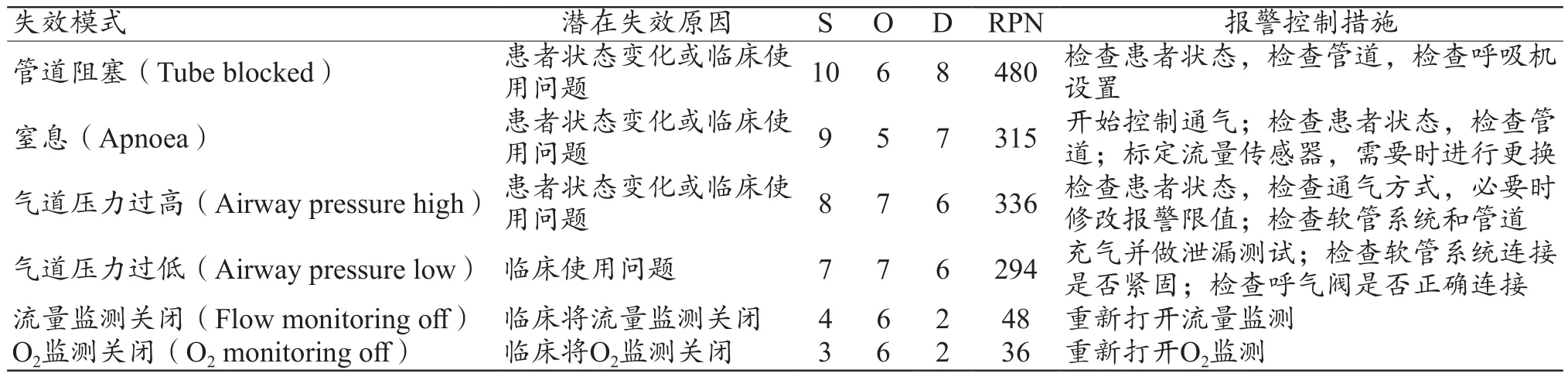
表2 有创呼吸机设备健康报警FMEA模式分析表
2.2.2 改进措施
通过对急救医疗设备的故障报警、健康报警、健康报警转故障报警的FMEA模式分析,根据潜在的失效原因,分别从人员、设备、管理、流程4个方面制定改进措施,见图2。
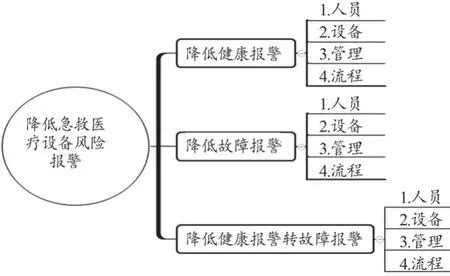
图2 降低急救医疗设备风险报警框架图
设备故障报警的改进措施是针对临床工程师制定的,改进措施主要是如何将出现的设备故障报警消除,并对该设备报警进行进一步的改进,以达到减少该类故障报警的频次,保障急救医疗设备正常使用。设备健康报警的改进措施是针对临床医护人员进行制定的,改进措施包含提醒临床医护人员对设备、配件、附件、报警阈值、患者状态等情况进行检查,以消除该报警提示,同时针对频次高、风险高、临床较为关注的健康报警,制定改进措施,减少临床报警疲劳,见图3。设备健康报警转故障报警的改进措施是同时针对临床医护人员及临床工程师制定的,改进措施主要是医护人员第一时间介入,根据解决措施排除报警,如不能排除故障,则需通知临床医学工程师进行处理,并制定相应的改进措施。
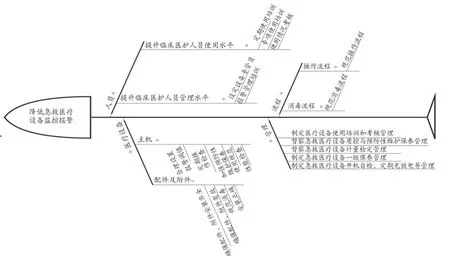
图3 降低急救医疗设备健康报警鱼骨图
2.3 基于FMEA模式及物联网技术的急救医疗设备报警管理应用
利用FMEA模式对急救医疗设备的报警进行分析,将报警划分为设备故障报警、设备健康报警、设备健康报警转故障报警3类,同时计算各类报警的RPN值,确定各类风险报警的危险系数,并制定相应的改进措施。将划分好的报警通过物联网实时监控技术,进行报警实时采集,在处理层增加报警数据的收集、分类及优先级处理模块,同时在应用层建立急救医疗报警模块,以实现急救医疗设备报警远程实时监控的目的[15]。
如图4所示,急救医疗设备的报警数据通过HMI人机接口、网络接口、串行接口等,传输和交互的设备运行数据,通过处理层的报警处理模块对数据进行分类、优先级处理、录入报警处理措施等后,通过MDIS服务器传输至在线监控设备看板和患者工作站,其中在线监控设备看板供设备科管理人员远程查看,患者工作站供临床医护人员远程查看,使得相关人员可以远程多屏多系统获取报警信息。通过不断维护急救医疗设备报警类别、优先级及报警改进措施,进行系统的更新维护,以实现风向报警专项处理、加快风险报警响应速度、减少临床报警疲劳等相关现象。
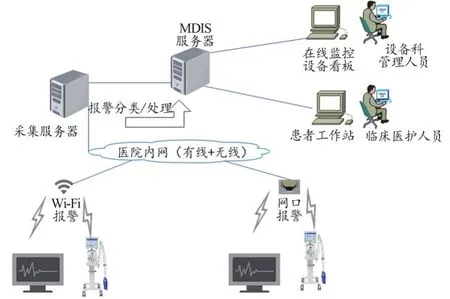
图4 基于FMEA模式及物联网技术的急救医疗设备报警系统拓扑图
3 FMEA模式及物联网技术的管理应用效果
3.1 实施前后失效模式RPN值比较
FMEA模式及物联网技术管理实施后,评估小组再次对我院急救医疗设备的风险报警相应的失效模式进行评分,评估结果发现,我院急救医疗设备的失效模式的RPN值均有所降低。
如表3所示为实施前后有创呼吸机的设备健康报警RPN值变化,S基本不变,其中部分失效模式的S值产生微小变化,是由于相关改进措施实施后,临床医护人员对该报警有更深层次的理解。实施后,RPN值降低显著,急救医疗设备风险报警对应的失效模式的O值降低明显,说明该类风险报警的发生频率得到明显改善,且D值也显著降低,说明通过实施,提高了医务人员对于该类风险报警的响应率及处理正确率。
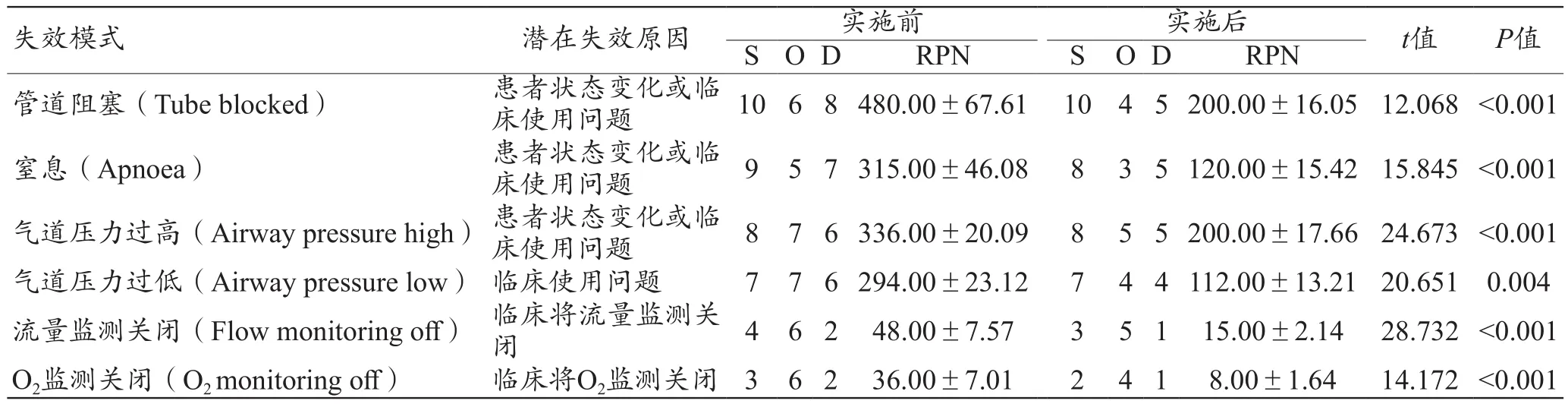
表3 实施前后有创呼吸机设备健康报警RPN值变化
3.2 实施前后急救医疗设备报修情况比较
FMEA模式及物联网技术管理实施后,我院急救医疗设备(有创呼吸机、心电监护仪、中央监护系统)故障报修数量呈下降趋势,其中因设备故障报警、设备健康报警、设备健康报警转故障报警导致的报修均有所降低,且实施前后对比差异有统计学意义(χ2=15.605,P<0.001),见表 4。
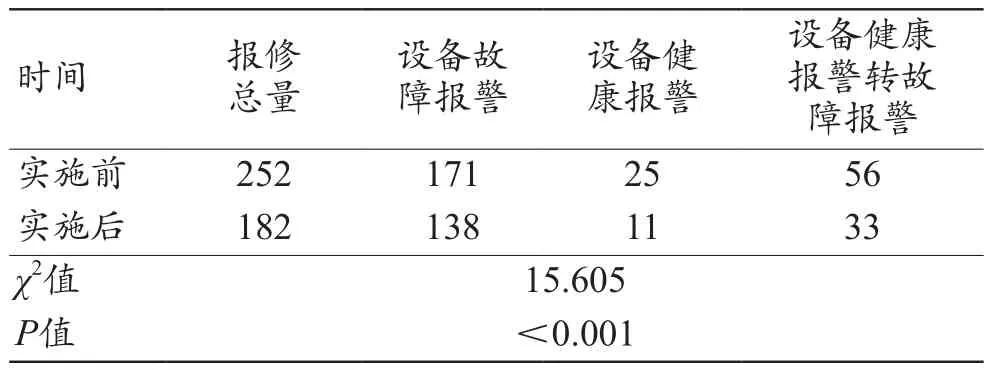
表4 实施前后急救医疗设备报修情况果对比(例)
3.3 实施前后医护人员对急救医疗设备报警处理的正确率比较
选取我院重症监护室、急诊抢救室的医护人员60名作为研究对象,统计实施前后医护人员对急救医疗设备报警处理的正确率。FMEA模式及物联网技术管理实施后,医护人员对急救医疗设备的报警类别区分及报警信息处理的正确率均优于实施前,且差异均有统计学意义(P<0.05),见表 5。
表5 实施前后医护人员对急救医疗设备报警处理的正确率比较(±s,%)
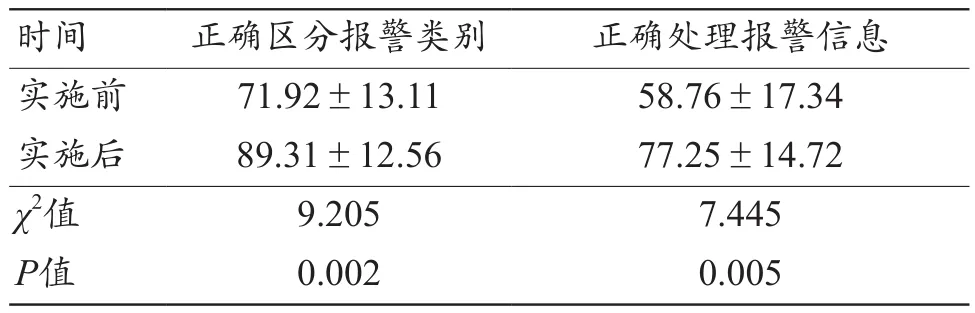
表5 实施前后医护人员对急救医疗设备报警处理的正确率比较(±s,%)
时间 正确区分报警类别 正确处理报警信息实施前 71.92±13.11 58.76±17.34实施后 89.31±12.56 77.25±14.72 χ2值 9.205 7.445 P值 0.002 0.005
4 讨论与总结
急救医疗设备报警频繁、冗余、混乱一直是临床医护人员及设备科管理人员关注的一大问题,将急救类医疗设备报警利用风险分析工具进行分类处理,并通过物联网技术,实现风险报警的远程实时监控,不仅能减少临床报警疲劳,加快风险报警响应速度,还能避免因风险报警导致的相关不良事件的发生。
关于医疗设备风险报警方面的研究层出不穷,主要集中在医疗仪器设备报警安全管理、报警疲劳的研究、报警风险因素研究等[16-18],将风险分析工具应用到医疗设备报警的研究较为少见,且以往的研究多是利用物联网技术对医疗设备进行状态监测、生命周期预测等[19-20],将物联网技术应用到医疗设备风险报警的识别及推送的研究较为少见。相比之下,本研究创新性地将FMEA模式结合物联网技术应用到急救医疗设备风险报警的管理中,利用FMEA模式对急救医疗设备的风险报警进行分类及风险等级评定,并利用物联网实时监控技术对风险报警进行实时采集并远程监控,分类别、分等级地进行风险报警推送,同时在风险报警推送的同时,将处理措施推送给临床及设备科管理人员,加快相关风险报警的快速处理。另外,对急救医疗设备风险报警进行临床验证及持续改进,优化报警参数阈值,细化报警分类,增加改进措施,以构建适合于不同临床科室的风险报警实时监控体系。FMEA模式及物联网技术管理实施后,急救医疗设备的3类风险报警相应的失效模式的RPN值均有所降低,故障报修率显著低于实施前,且医护人员对急救医疗设备的报警类别区分及报警信息处理的正确率均优于实施前,差异有统计学意义。
本研究中,FMEA模式也存在一定的不足,风险评估环节需充分结合项目研究的目的,选取行业经验丰富及基础扎实人员,确保评分的合理及有效性,避免因小组成员专业知识匮乏导致评估存在偏差。因此,在未来的研究中,可将FMEA模式与其他风险分析工具结合使用,使得研究更加科学规范。
综上,FMEA模式风险分析工具结合物联网技术能对医疗设备风险报警进行有效评估及管控,消除风险报警因素,为临床安全使用提供更充分的保障。

