经尿道前列腺绿激光剜除术与经尿道前列腺汽化术对重度良性前列腺增生的治疗效果比较
李 萌, 张文凤, 吴文峰, 江 涛, 闻丽丽
(河北省唐山市人民医院, 1. 泌尿外一科, 2. 神经外科, 河北 唐山, 063000)
良性前列腺增生(BPH)是男性常见的泌尿系统疾病,主要特征为前列腺间质与腺体成分增生引起前列腺肥大,如不及时治疗可进展为重度BPH, 诱发明显下尿路症状或膀胱口梗阻[1]。经尿道前列腺电切术(TURP)被认为是治疗BPH的“金标准”,但因术中出血量较多、并发症发生风险较高而应用受限。经尿道前列腺汽化术(TUVP)为TURP的改良术式,是治疗前列腺体积>80 mL重度BPH的常用手段,但仍难避免易穿孔、术后电切综合征(TURS)发生率高等问题[2]。近年来,随着激光技术的广泛应用和逐步成熟,经尿道前列腺绿激光汽化术(PVP)在BPH治疗中的优势已逐步凸显,但仍存在切除组织慢、手术时间长等缺陷。经尿道前列腺绿激光剜除术(GLEP)是一种新型治疗手段,具有良好的汽化切割功能,对高危BPH也具有良好的可操作性与安全性[3]。本研究比较了GLEP与TUVP对BPH患者的治疗效果(手术情况、术后恢复情况、并发症、生活质量和性功能),现报告如下。
1 资料与方法
1.1 一般资料
选取唐山市人民医院2018年1月—2020年1月收治的214例重度BPH患者作为研究对象,随机分为GLEP组与TUVP组,每组107例。纳入标准: ① 符合《中国泌尿外科疾病诊断治疗指南手册: 2014版》[4]重度BPH的诊断标准,经尿常规分析、前列腺超声检查、尿流率检查结合病史等确诊者; ② 国际前列腺症状评分量表(IPSS)评分≥20分者; ③ 生活质量(QOL)评分≥4分者; ④ 直肠B超检查示前列腺体积≥80 mL者; ⑤ 首次接受泌尿系统手术,且无其他严重疾病,可耐受麻醉与手术者; ⑥ 近6个月内未使用控制BPH症状及改善性功能的药物者; ⑦ 自愿参与并签署知情同意书者。排除标准: ① 合并前列腺上皮内瘤、前列腺癌者; ② 神经源性膀胱尿道功能障碍、膀胱颈挛缩或尿道狭窄者; ③ 合并严重心脑血管疾病和肝、肺、肾等重要脏器器质性疾病者; ④ 合并免疫系统、血液系统、消化系统等严重疾病者; ⑤ 合并神经系统疾病、认知功能障碍者; ⑥ 具有明显残疾或运动器官疾病等影响生活质量者。本研究获得唐山市人民医院伦理委员会审核批准。2组患者年龄、病程、前列腺体积、基础疾病等比较,差异均无统计学意义(P>0.05),见表1。

表1 2组一般临床资料比较
1.2 方法
2组术前均完善各项常规检查,控制血糖、血压,术前3 d预防性应用抗生素,患者手术均由同一团队完成。
TUVP组: 应用26.5 F连续灌洗式电切镜与汽化切割电极进行手术,汽化切割功率200~250 W, 电凝功率60~80 W, 术中用1.5%甘露醇溶液冲洗。嘱患者取截石位,予腰硬联合麻醉,置入汽化电切镜,探查输尿管口、膀胱颈、精阜与尿道。经膀胱颈5点与7点处汽化电切至包膜处,切除增生腺体,对中叶与两侧叶增生者先切除中叶,再切除两侧叶,采用汽化切割电极处理并修整创面。用Ellik冲洗器冲洗出前列腺组织块,留置导尿管,持续冲洗膀胱24 h。
GLEP组: 应用Realton绿激光系统进行手术,汽化功率80~120 W, 止血功率20~40 W, 绿激光光纤维直径800 μm, 外鞘F26,30°内窥镜镜头与12°粉碎镜,术中用生理盐水冲洗。嘱患者取截石位,置入F26内窥镜,探查输尿管口、膀胱颈、精阜与尿道。自膀胱颈(经5点与7点处)至射精孔汽化切割出2条切割沟,剜除前列腺中叶,推剥至膀胱颈。于射精孔平面5点处逆时针向上将尿道黏膜切开至12点处,保留黏膜上附着的薄层腺体,以“斜坡”方式逐渐切至薄膜层。于膀胱颈12点处汽化切割至预先切开的尿道黏膜处,深度达包膜,下压镜鞘以辅助显露包膜。用镜鞘将左侧腺体轻轻挑起,沿包膜层面尽量贴近腺体弧形汽化切割,汽化至膀胱经过处时,内推左侧叶至膀胱内,顺时针方向处理右侧腺叶,止血并更换组织粉碎镜,置入组织粉碎器,粉碎膀胱内前列腺体并吸出,留置F20三腔导尿管,气囊内注水充盈,持续冲洗膀胱24 h。
1.3 观察指标
观察2组患者手术时间、术中出血量、术后膀胱冲洗时间、导尿管留置时间、住院时间及并发症发生情况。术前和术后6个月,观察并比较2组患者最大尿流率(Qmax)、残余尿量(RUV)和血清总前列腺特异性抗原(tPSA)水平。采用国际前列腺症状评分量表(IPSS)评价患者前列腺症状,评分越高,表示症状严重程度越高。采用国际勃起功能问卷-5(IIEF-5)评价患者性功能,评分越高,表示性功能越好。采用BPH患者生活质量(BPH-QOL)评分评价生活质量,评分越高表示生活质量越好。
1.4 统计学分析
2 结 果
2.1 围术期指标比较
GLEP组术中出血量少于TUVP组,手术时间、术后膀胱冲洗时间、导尿管留置时间和住院时间均短于TUVP组,差异有统计学意义(P<0.05), 见表2。

表2 2组围术期指标比较
2.2 手术前后Qmax、RUV和血清tPSA水平比较
术前, 2组Qmax、RUV和血清tPSA水平比较,差异均无统计意义(P>0.05); 术后6个月, 2组Qmax均高于术前,且GLEP组Qmax高于TUVP组,差异有统计学意义(P<0.05); 术后6个月, 2组RUV、血清tPSA水平均低于术前,差异有统计学意义(P<0.05), 但2组间RUV、血清tPSA水平比较,差异无统计意义(P>0.05)。见表3。

表3 2组手术前后Qmax、RUV和血清tPSA水平比较
2.3 手术前后IPSS评分、BPH-QOL评分和ILEF-5评分比较
术前, 2组IPSS评分、BPH-QOL评分和ILEF-5评分比较,差异无统计意义(P>0.05); 术后6个月, 2组IPSS评分低于术前, BPH-QOL评分高于术前,差异有统计学意义(P<0.05),但2组间IPSS评分、BPH-QOL评分比较,差异无统计意义(P>0.05); 术后6个月, 2组ILEF-5评分均低于术前,但GLEP组ILEF-5评分高于TUVP组,差异有统计学意义(P<0.05)。见表4。

表4 2组手术前后IPSS评分、BPH-QOL评分和ILEF-5评分比较 分
2.4 并发症发生情况比较
2组均无死亡病例, GLEP组总并发症发生率低于TUVP组,差异有统计学意义(P<0.05), 见表5。
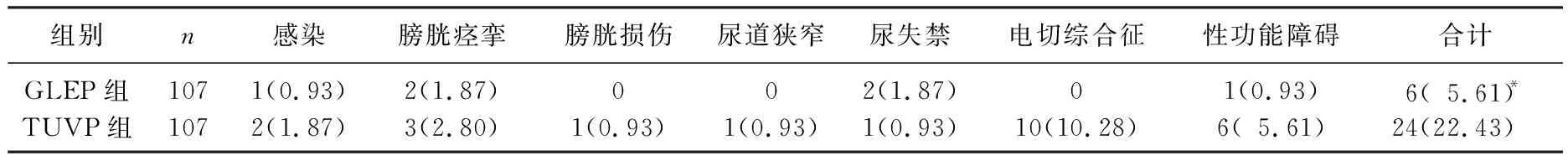
表5 2组并发症发生情况比较[n(%)]
3 讨 论
手术是治疗中重度BPH的主要手段,对于患者而言,选择安全性高、并发症少且对生活质量干扰少的术式尤为必要[5-6]。TURP是临床治疗BPH的常用术式,具有切除组织快、无切口、术后恢复快等优点,治愈率可达85%~90%, 被认为是中重度BPH的外科治疗“金标准”,但其术中出血量多,且在高龄、基础疾病较多及前列腺体积较大患者中应用受限[7]。TUVP为改良版TURP, 是将电功率增至200~250 W, 通过汽化切割使增生的前列腺组织迅速热汽化,切割速度快,手术耗时短[8], 但切割时表面温度较高,组织穿透深度达1~3 mm, 易导致膀胱、尿道、前列腺血管及海绵体神经等组织灼伤,增加术后并发症发生风险[9]。GLEP具有多方面优点: ① 该术式应用532 nm绿激光进行切割,切割汽化功率为80~120 W, 其能量通过发射纤维经侧面传递至前列腺,被组织中的血红蛋白选择性吸收,因腺体组织中有丰富的血管网但包膜中血管较少,因此能量主要集中于前列腺组织,可迅速且精准地汽化、切割或凝固病变组织,减少了不必要的能量损失及播散[10]。② 光凝作用可发挥良好的止血作用,维持术野清晰,封闭血管,抑制冲洗液吸收,减少低钠血症发生。③ 术中以生理盐水冲洗,可减少TURS发生[11]。研究[12]表明,对于前列腺体积>90 mL的良性BPH而言,低功率GLEP仍安全可行,其创伤小、失血量少、疼痛程度轻且术后恢复快。
本研究结果显示, TUVP组与GLEP组均取得了良好的疗效, 2组患者术后BPH-QOL评分均显著升高,但2组手术时间、术中出血量、术后膀胱冲洗时间、导尿管留置时间和住院时间存在显著差异,其中GLEP组表现出明显优势,与相关研究[13]结果基本一致。重度BPH患者前列腺体积较大,而TUVP术对前列腺的切割次数与腺体体积具有正相关性,即腺体越大,切割次数越多,止血耗时越多,手术时间越长。GLEP是沿包膜汽化切除,充分剥离后予以粉碎,无论前列腺体积大小, GLEP的手术操作基本不变。同时, GLEP能够更快速、精准地止血并预防术中出血,从而减少失血量[14]。本研究发现,术后6个月, 2组Qmax均较术前显著升高, IPSS评分、RUV和血清tPSA水平均较术前显著降低,且2组患者Qmax存在显著差异,这与GLEP剜除前列腺体积更大、更彻底及周围组织损伤更小有关。本研究还发现, 2组患者术后6个月时ILEF-5评分均较术前显著下降,提示2种术式均会不同程度地损伤性功能,但GLEP组评分下降较少。分析原因, GLEP的绿激光穿透深度约为0.8 mm, 可产生1.0~2.0 mm的凝固带,穿透深度浅且无碳化,汽化切割更为精准,减少了包膜穿孔、尿道及膀胱损伤的发生,使得术后尿道功能及性功能均可获得较好地保留[15]。本研究中, TUVP组总并发症发生率显著高于GLEP组,且TURS及性功能障碍等并发症多于GLEP组,TUVP组还发生轻度膀胱损伤1例,是因为前列腺体积较大,术中腺体切除止血不彻底,造成术野不清晰。GLEP处理腺体操作精准,可减少对尿道括约肌、支配阴茎海绵体的神经-血管束的损伤,对尿道功能及性功能影响较小。
GELP与TUVP的治疗费用包括手术费用、药品费、检查费及治疗费,两者的术前药品费及检查费相当,但GELP手术费用略高于TUVP(GELP约2.3万元人民币, TUVP约2.1万元人民币),这与GELP术中应用Realton绿激光系统及手术操作难度高有关。本研究中, GLEP组患者的手术时间、膀胱冲洗时间、导尿管留置时间和住院时间均短于TUVP组,术中出血量和并发症发生率均低于TUVP组,故TUVP的总体治疗费用高于GELP, 即GELP治疗重度BPH具有一定的卫生经济学优势。本研究缺乏长期随访的数据,未能客观并综合评估GELP与TUVP的长期有效性及安全性,且纳入样本量相对较少,未来的研究有待进一步增加研究中心和手术团队并延长随访时间进行横纵向综合评估。
综上所述, GELP与TUVP均可用于治疗重度BPH患者,但GELP在减少术中出血和缩短手术时间、术后膀胱冲洗时间、住院时间方面更具优势,更有利于保护尿道功能及性功能,且可避免TURS发生,降低并发症发生率,在大体积BPH的治疗中更具优势。

