2型固有淋巴细胞及其相关因子在支气管肺发育不良中的变化及意义
王倩文 朱玥 王秋霞 卢红艳
(江苏大学附属医院儿科,江苏镇江 212000)
支气管肺发育不良(bronchopulmonary dysplasia,BPD)是胎龄<32周早产儿常见的慢性肺疾病,治疗难度大,死亡风险高,部分甚至影响儿童肺功能[1-3]。随着新生儿重症监护技术不断提高,极低、超低出生体重儿存活率上升,BPD发生率呈上升趋势。因此,对BPD的早期预警及防治刻不容缓。
肺泡-毛细血管屏障的完整性对维持正常血氧至关重要,出生后肺的免疫环境及先天免疫信号如何影响早期肺泡发育尚不明确。研究发现,出生后肺的膨胀与肺泡Ⅱ型上皮细胞(type Ⅱalveolar epithelial cell,AECⅡ)上调白细胞介素(interleukin,IL) -33有关[4]。AECⅡ在出生后分泌IL-33,肺内IL-33迅速增加,导致2型固有淋巴细胞(group 2 innate lymphoid cell,ILC2)活化和增殖,在生后早期塑造肺内2型免疫环境[5]。ILC2作为固有淋巴细胞的一种,主要聚居于肺黏膜等组织。出生后早期产生的ILC2构成了成年小鼠肺组织中总ILC2的大部分[6],这提示新生儿期是ILC2发育的关键时期。病理情况下,气道受到外界因素刺激,过度活化的ILC2分泌大量IL-5和IL-13,增强Th2免疫反应,导致肺损伤[7]。目前发现,IL-33、IL-25及胸腺基质淋巴生成素(thymic stromal lymphopoietin,TSLP)均可作为ILC2上游激活因子[8]。IL-33作为一种膜相关的促炎细胞因子,在内皮和上皮损伤、细胞凋亡和坏死方面起警报作用[9]。IL-25通过增强气道平滑肌细胞的增殖活性引起气道重塑[10]。TSLP可引起呼吸道Th2免疫反应,导致气道炎症和气道重塑[11]。动物实验发现,脂多糖诱导的BPD小鼠肺组织ILC2及IL-33明显增加[12];临床研究发现,生后1 d、14 d及28 d血清IL-33升高与BPD发生及严重程度密切相关[13],脐血 IL-33 不能预测BPD 发生[9],然而 7 d IL-33水平与BPD的关系、ILC2和其他相关细胞因子在BPD患儿中的变化及意义尚未有研究。本研究通过检测BPD与非BPD早产儿生后1 d、7 d及14 d外周血ILC2及其相关细胞因子IL-33、IL-25、TSLP、IL-5及IL-13水平,初步探讨ILC2及其相关细胞因子在BPD中的变化及意义。
1 资料与方法
1.1 研究对象及分组
选择2020年9月—2021年12月在江苏大学附属医院儿科住院,胎龄<32周且住院时间≥14 d的76例早产儿为研究对象。排除标准:(1)合并严重的先天发育畸形;(2)合并遗传代谢性疾病和/或染色体病;(3)住院期间放弃治疗或死亡;(4)病例资料缺失;(5)未获得知情同意。按照BPD诊断标准分为BPD组(n=30)及非BPD组(n=46)。BPD诊断参考2018年BPD诊断标准[14]:胎龄<32周的早产儿在校正胎龄36周时仍依赖不同程度的吸入气氧浓度和呼吸支持≥3 d,并且有影像学资料证实存在肺间质病变,即可诊断为BPD。本研究已获得江苏大学附属医院医学委员会批准(SWYXLL20200121-17)。
1.2 临床资料收集
收集研究对象的临床资料,包括:胎龄、出生体重、性别、肺泡表面活性物质的使用、出生方式、产前类固醇激素使用等情况。
1.3 样本量估算
以ILC2占淋巴细胞百分率为主要指标,基于文献[15]和本课题组预试验结果发现2个随机化组之间的ILC2占比差值为0.1%,并将检验效能定为80%,Ⅰ型错误率定为0.05,得出的样本量为每组25例。预估约20%早产儿由于各种原因,其数据不能进行统计分析,为保证样本量充足,故每组纳入至少30例早产儿。样本量计算公式按照文献[16],即N=公式中N为每组所需的最小样本量;Uα规定为单侧α=0.05所对应的U界值(1.6449);Uβ取β=0.1所对应的U界值(1.6449);δ为容许误差,即随机化组之间的ILC2占淋巴细胞百分率的差值(0.1%);σ为总体标准差。由于查找文献没有得到总体标准差,由预试验样本标准差(0.12%)代替。k=1时两组样本量相等。
1.4 流式细胞术检测外周血ILC2比例
于患儿生后1 d、7 d及14 d,收集外周静脉血1.5 mL,肝素钠抗凝,其中0.5 mL用于患儿住院过程中血常规、C反应蛋白(C reactive protein,CRP)监测。另外1 mL室温放置30 min后3 000 r/min离心30 min,离心后的血细胞沉淀采用Ficoll(天津灏洋TBD)密度梯度离心法提取外周血单个核细胞(peripheral blood mononuclear cell,PBMC),细胞总量1×106~5×106个。分离出的PBMC中分别加入PerCP/Cy5-CD45抗体、FITC-Lin抗体、PE-CRTH2抗体、PE/Cy7-CD161抗体和APC-CD127抗体,充分混匀,4℃条件下避光孵育30 min,PBS重悬,4℃下2 000 r/min离心5 min洗掉多余抗体,再次加入300 μL PBS重悬,转移入流式管内于FACSCanto(美国BD公司)流式机内检测,以出现CD45+Lin-CRTH2+CD161+CD127+的细胞[17-18]定义为ILC2,结果采用FlowJo V10软件进行分析。
1.5 外周血IL-33、IL-25、TSLP、IL-5和IL-13水平的检测
上述早产儿生后1 d、7 d及14 d外周静脉血离心后的血清置入-80℃冰箱保存统一检测。采用酶联免疫吸附双抗体夹心法检测外周血IL-33、IL-25、TSLP、IL-5和IL-13水平,按说明书(武汉艾莱特生物技术有限公司,中国)在450 nm处测量光密度值。横坐标为光密度值,纵坐标为标准品浓度。构建标准曲线,计算每孔细胞因子浓度。
1.6 统计学分析
采用SPSS 24.0软件进行统计学分析。正态分布计量资料采用均数±标准差(±s)表示,组间比较采用两样本t检验。计数资料采用例数和百分率(%)表示,组间比较采用卡方检验。以是否为BPD作为因变量,控制对BPD发生影响较大的一般临床资料,以两组比较差异有统计学意义的细胞因子作为自变量行多因素logistic回归分析。采用受试者工作特征 (receiver operating characteristic,ROC)曲线计算外周血ILC2、IL-33、TSLP及IL-5预测BPD的曲线下面积(area under the curve,AUC)、灵敏度和特异度等。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况比较
共收集符合标准的早产儿76例,其中BPD组30例(39%),非BPD组患儿46例(61%)。BPD组胎龄及出生体重低于非BPD组(P<0.001),两组性别、出生方式、肺表面活性物质使用、产前类固醇激素使用方面比较差异均无统计学意义(P>0.05),见表1。
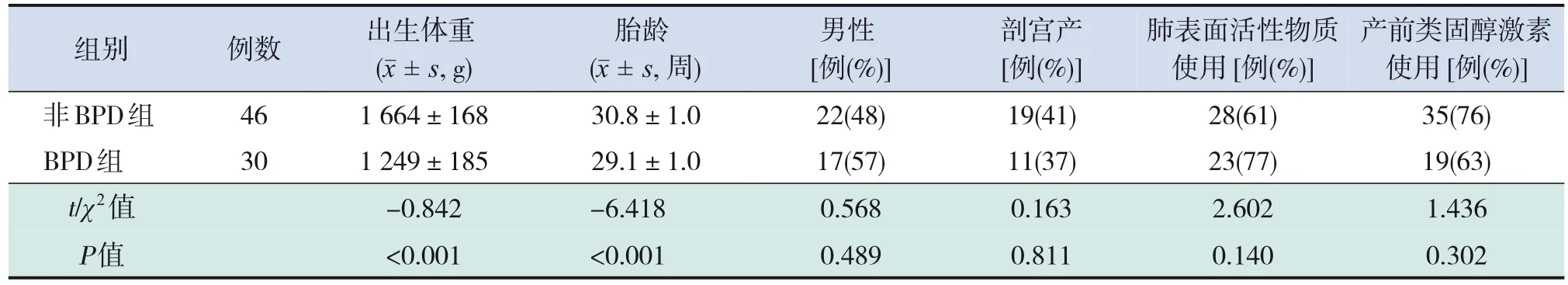
表1 BPD组和非BPD组患儿一般情况比较
2.2 两组外周血PBMC中ILC2百分率比较
BPD组生后7 d、14 d ILC2百分率均高于非BPD组(均P<0.001),两组生后1 d ILC2百分率比较差异无统计学意义(P>0.05),见表2、图1。
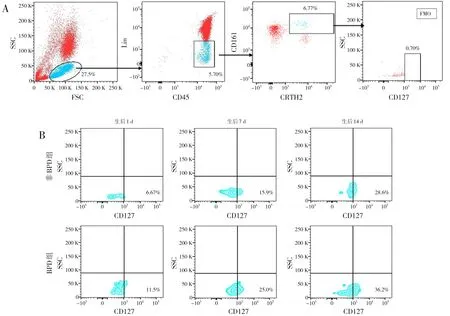
图1 两组患儿外周血ILC2(CD45+Lin-CRTH2+CD161+CD127+)流式细胞仪分析图 A为流式细胞术检测出生后不同时间ILC2的设门图;B为出生后不同时间外周血中ILC2百分率。右下象限区域即为ILC2所在区域,BPD组生后7 d、14 d ILC2百分率均高于非BPD组。
表2 两组外周血PBMC中ILC2百分率比较 (± s,%)
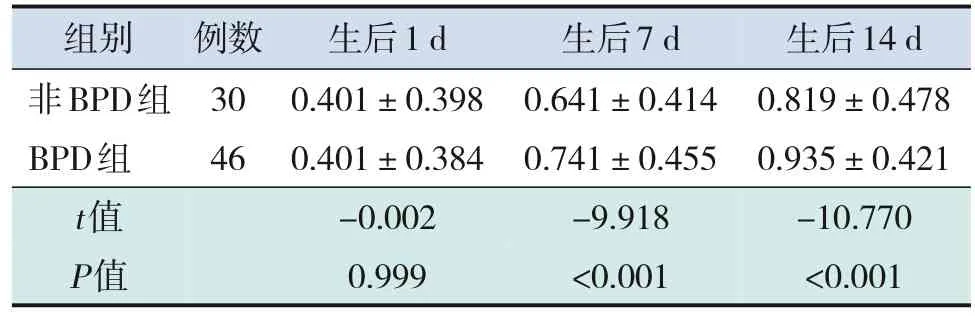
表2 两组外周血PBMC中ILC2百分率比较 (± s,%)
注:[BPD]支气管肺发育不良。
images/BZ_78_1320_2765_1494_2883.pngimages/BZ_78_1494_2765_1579_2883.pngimages/BZ_78_1579_2765_1812_2883.pngimages/BZ_78_1812_2765_2046_2883.png组别非BPD组BPD组例数30 46生后1 d 0.401±0.398 0.401±0.384生后7 d 0.641±0.414 0.741±0.455生后14 d 0.819±0.478 0.935±0.421-10.770<0.001
2.3 两组外周血IL-33、TSLP、IL-25、IL-5和IL-13水平比较
BPD组外周血IL-33、TSLP和IL-5水平在生后7 d和14 d时均高于非BPD组(均P<0.05),在生后1 d时与非BPD组比较差异无统计学意义(P>0.05)。出生后各时间点两组IL-25和IL-13水平比较差异均无统计学意义(均P>0.05)。见表3。

表3 (续)
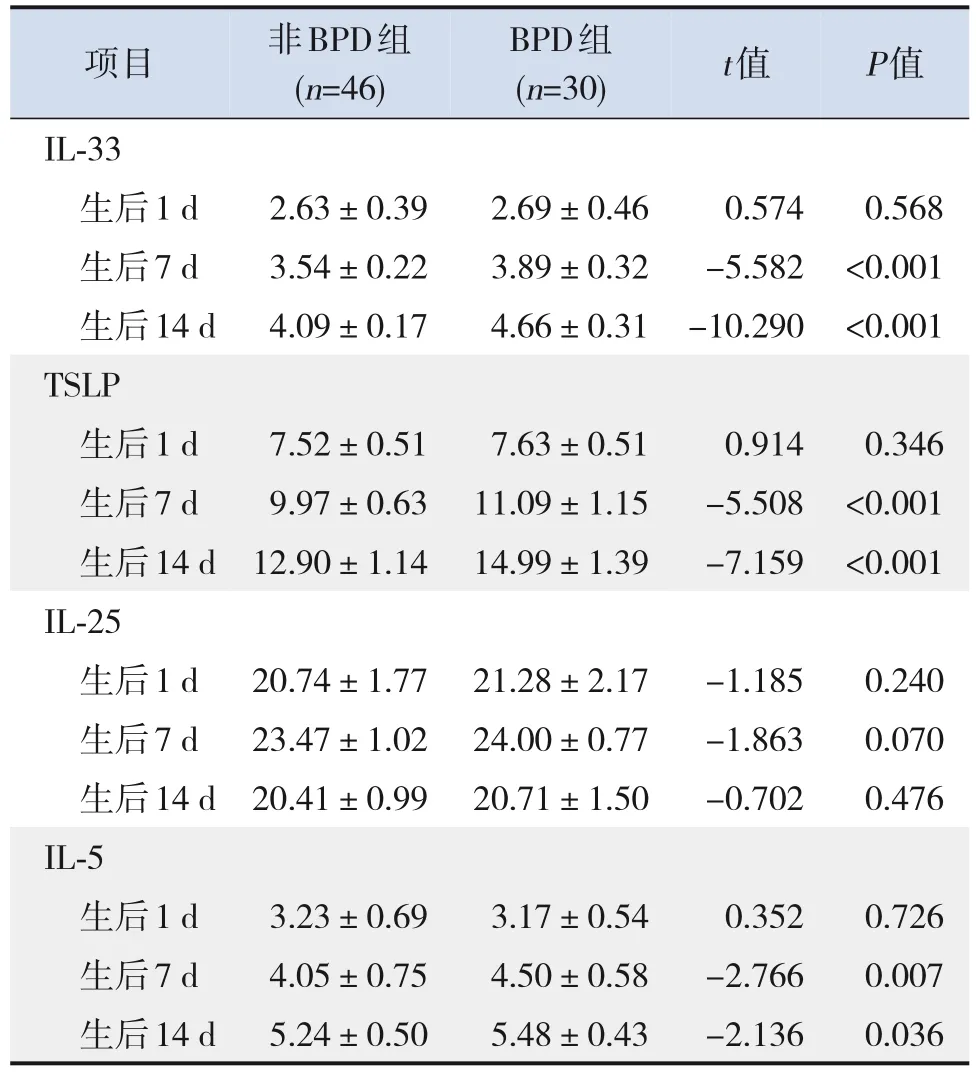
表3 两组患儿生后不同时间外周血IL-33、IL-25、TSLP、IL-5及IL-13水平比较 (xˉ± s,pg/mL)
2.4 外周血IL-33、TSLP和IL-5与BPD发生的多因素logistic回归分析
以BPD是否发生(发生BPD为1,不发生为0)为因变量,以胎龄、出生体重、IL-33、TSLP和IL-5为自变量,进行多因素logistic回归分析。结果显示,校正胎龄和出生体重后,生后7 d和14 d升高的IL-33、TSLP和IL-5与BPD发生密切相关(均P<0.05)。见表4。
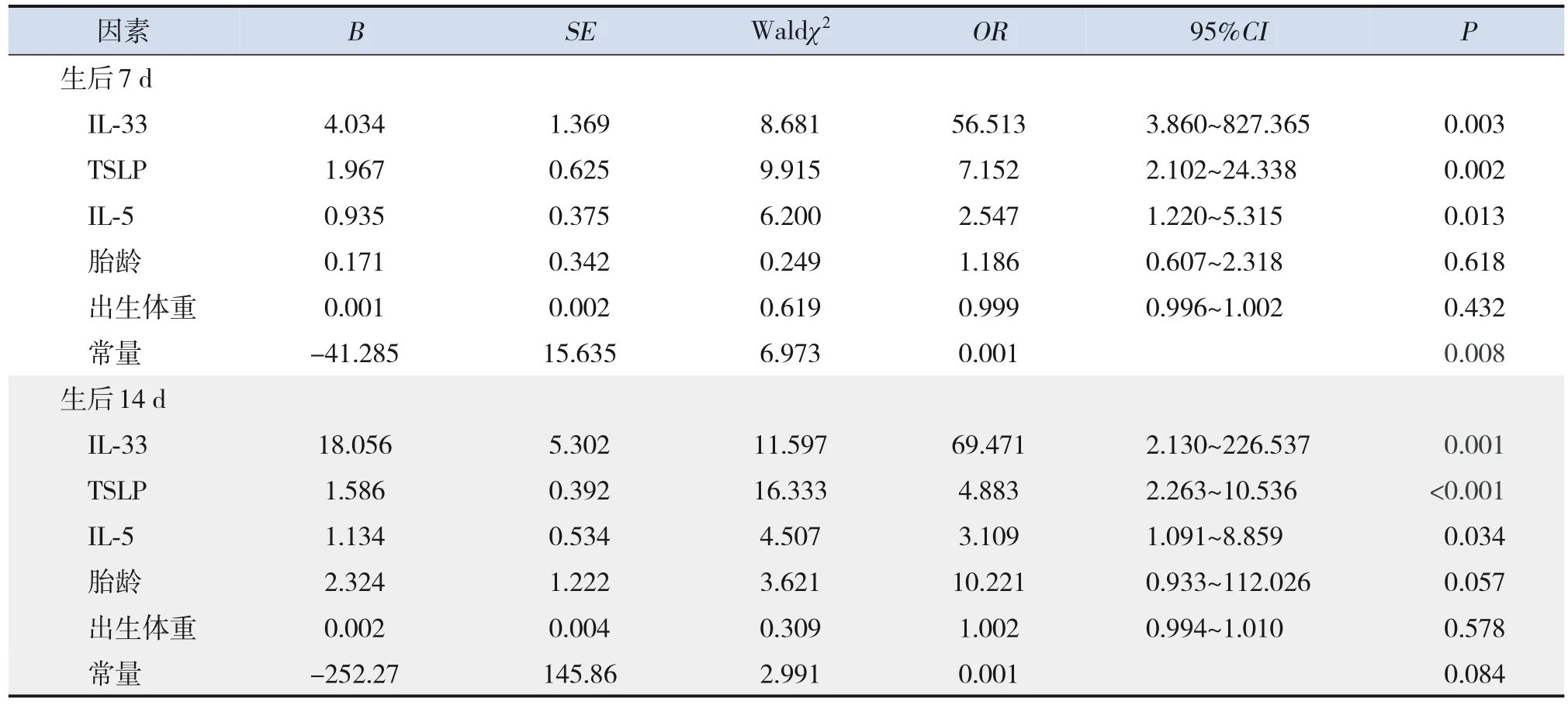
表4 生后7 d及14 d早产儿发生BPD的多因素logistic回归分析结果
2.5 外周血ILC2、IL-33、TSLP和IL-5的ROC曲线分析
分别以生后7 d和14 d外周血IL-33、TSLP、ILC2和IL-5水平为检验变量,以患儿是否患有BPD为分类变量绘制ROC曲线,结果显示IL-33、TSLP、IL-5和ILC2的AUC均大于0.7(均P<0.05),见表5。

表5 外周血ILC2、IL-33、TSLP和IL-5对BPD的诊断价值
3 讨论
BPD的高危因素包括早产儿、低出生体重、长时间氧疗等,住院期间并发的肺部感染、肺水肿等也是导致BPD发生、发展的重要原因[2]。本研究观察了76例胎龄<32周且住院时间≥14 d的早产儿,其中30例发生BPD,BPD发生率为39%,发生率与既往研究[3]相符。与非BPD组相比,BPD组患儿出生体重和胎龄较非BPD组明显降低,而性别、出生方式、生后使用肺表面活性物质、母亲产前使用类固醇激素差异均无统计学意义,与既往研究[19]结果一致,进一步说明胎龄和出生体重是BPD发生的重要因素。
新生儿特别是早产儿,适应性免疫尚未发育成熟,先天性免疫在这一时期发挥重要作用。ILC2是近年发现的重要先天免疫细胞,广泛分布于机体各组织器官中,其中肺黏膜组织中数量最多。研究发现,ILC2在早期肺发育过程中可能是必需的[20]。本研究显示,外周血ILC2百分率在两组均呈现为生后1 d时很低,以后逐渐增加的趋势,适量增加的ILC2可能有助于肺泡化建立;与非BPD组相比,BPD组ILC2在生后7 d和14 d明显升高。研究发现,BPD小鼠ILC2较正常对照组明显增加,减少BPD小鼠ILC2数量,其肺损伤和肺部炎症改善[13],提示ILC2促进了BPD病理过程。
ILC2上游细胞因子IL-25、TSLP、IL-33可促进ILC2扩增并产生Th2细胞因子发挥免疫调控作用[21]。与非BPD组相比,BPD组IL-25水平在各时间点差异均无统计学意义,而TSLP和IL-33在生后7 d和14 d明显高于非BPD组,与ILC2的升高趋势一致,推测在BPD形成过程中,ILC2的活化可能主要与TSLP和IL-33升高有关,IL-25对ILC2的活化作用可能不大。
IL-33是AECⅡ分泌的一种警报素,属于IL-1细胞因子家族,可驱动2型免疫反应[22]。新生小鼠高氧暴露后,肺IL-33和ILC2增加,诱发气道炎症反应[23],升高的IL-33还可导致异常肺泡化和持续的肺重塑,使新生儿肺部发育受阻,导致BPD发生。这一点在小鼠BPD模型中也得到了相应证实[24-25],发现BPD组肺组织中IL-33水平明显升高;而抑制IL-33可以通过减少炎症介质的释放从而减轻肺损伤。本研究BPD组IL-33较非BPD组明显升高,结合以上研究,推测IL-33与BPD的发生发展密切相关。
TSLP在呼吸道疾病如支气管哮喘和慢性阻塞性肺疾病中异常表达[26-27],促进ILC2分化,驱动呼吸道Th2免疫反应,导致气道炎症和气道重塑。TSLP受体缺陷小鼠气道炎症显著减少[28]。本研究显示,与非BPD组相比,BPD组患儿外周血TSLP升高,推测TSLP也可能参与了BPD气道炎症的发生发展。
研究表明,ILC2 也可以分泌 IL-5 和IL-13[4]。与非BPD组相比,BPD组IL-13水平在各时间点差异无统计学意义,而IL-5在生后7 d和14 d明显高于非BPD组,与ILC2的升高趋势一致,推测在BPD形成过程中,ILC2主要产生IL-5,而对IL-13的激活作用可能不大。研究表明,IL-5可影响肺局部微环境,导致炎症性免疫反应发生[29]。阻断IL-5可显著改善新生小鼠肺部炎症,同时保护了肺泡的完整性[30]。推测IL-5可能参与了BPD气道炎症反应。
本研究多因素logistic回归分析显示,在校正胎龄和出生体重后,IL-33、TSLP和IL-5与BPD发生密切相关,且ROC曲线结果提示,ILC2、IL-33、TSLP和IL-5对BPD有较高预测价值,提示ILC2、IL-33、TSLP及IL-5水平升高可预警BPD的发生。已有研究探讨早产儿BPD早期风险预测模型,发现生后7 d、14 d预测模型可有效预测BPD的发生[1],与本研究时间点选择一致。
综上所述,ILC2、IL-33、TSLP及IL-5可能参与了BPD的发生发展,且其水平升高可预警BPD的发生。本研究局限性包括:由于样本量少,未分析不同严重程度BPD早产儿基线资料和外周血ILC2及相关因子水平的差异,研究结果可能存在偏倚;检测肺泡灌洗液中相关指标可更直接反映肺部炎症改变,但由于伦理问题,肺泡灌洗液获取困难。未来可进一步扩大样本量,同时结合动物实验对ILC2及相关因子的作用进行深入研究。
利益冲突声明:所有作者均声明无利益冲突。

