血清HO-1、脑红蛋白和NPY对新生儿黄疸患儿发生脑损伤的诊断价值
肖蕾萍,周 鼎,宋 奕
复旦大学附属妇产科医院新生儿科,上海 200090
新生儿黄疸是指新生儿在出生28 d内出现的黄疸,主要表现为皮肤、黏膜和巩膜的黄染,该病主要原因是胆红素的代谢障碍。大部分患儿预后良好,小部分患儿随着病情的发展,脑细胞出现氧化磷酸化过程障碍,进而导致脑损伤,甚至引起中枢神经系统不可逆的损伤,导致新生儿死亡[1]。新生儿黄疸引起的脑损伤早期无典型的症状和体征,因此选择早期、敏感的脑损伤指标已经成为研究热点[2]。血红素氧化酶(HO)是血红素转化为胆红素的限速酶,在新生儿黄疸中HO-1直接影响新生儿胆红素代谢,影响血清胆红素的水平[3]。脑红蛋白是人脑内的携氧珠蛋白,参与脑神经元氧的储存、利用和运输等过程,与神经元的活性密切相关,尤其在缺氧性脑损伤中具有一定的检测价值[4];血清神经肽Y(NPY)是临床上最为常用的早期脑神经损伤的指标,有助于对脑损伤的早期评估[5]。本研究采用血清HO-1、脑红蛋白和NPY对新生儿黄疸脑损伤进行评估,取得了较好的结果,现报道如下。
1 资料与方法
1.1一般资料 选择2019年1月至2021年12月在本院诊治新生儿黄疸患儿216例作为黄疸组,其中男109例,女107例;年龄0~9 d,平均(4.29±1.03)d;平均出生体质量(3 287.43±374.27) g。选择同期在本院出生的健康新生儿55例作为对照组,其中男29例,女26例;年龄0~9 d,平均(4.17±0.95)d;平均出生体质量(3 325.55±413.23) g。所有受试者家属均知情同意,并签署同意书。根据黄疸的严重程度[6]将黄疸组患儿分为轻度组(99例)、中度组(85例)和重度组(32例)。全身皮肤和黏膜均黄染,波及脚心和手心为重度;胸部、腹部,四肢以肘和膝关节以上黄染为中度;仅有颜面部的黄染为轻度。根据《新生儿黄疸诊疗原则的专家共识》[7],结合脑部CT或MRI诊断结果,将黄疸组患儿分为无脑损伤组(192例)和脑损伤组(24例)。纳入标准:新生儿黄疸确诊根据病史、临床表现、实验室检查和脑脊液检查证实,符合新生儿黄疸的诊断标准[6];无其他脑部疾病如颅内感染、窒息和缺血性脑病;围生期孕妇未使用有毒性的药物;孕妇无妊娠期高血压、妊娠期糖尿病等疾病;单胎妊娠。排除标准:新生儿遗传性和先天性疾病;合并肿瘤;宫内感染;其他原因引起的神经系统异常;正参与其他研究者。两组在胎龄、性别和出生体质量等基线资料比较,差异无统计学意义(P<0.05),具有可比性。本研究经医院伦理委员会审批通过
1.2方法
1.2.1治疗方法 新生儿黄疸患儿予以蓝光联合支持治疗,采用新生儿蓝光治疗仪,光谱波长为427~475 nm,患儿放在婴儿箱内,并保护好双眼和睾丸。每天照射1次,每次8 h。同时根据病情予以还原性谷胱甘肽1.2 g和复方甘草酸苷160 mL静脉滴注。
1.2.2血液标本保存和指标检测 对照组受试者入组时和黄疸组患儿治疗前及治疗2周后抽取肘静脉空腹血液标本3 mL,放置在抗凝管中,采用3000 r/min速度进行离心,时间约10 min,将上清液放置在-70 ℃的冰箱中,用于检测血清标本。采用酶联免疫吸附试验测定血清HO-1、脑红蛋白和NPY水平,试剂盒购自上海恒远生物科技有限公司。
1.3观察指标 观察黄疸组患儿治疗前后血清HO-1、脑红蛋白和NPY水平的变化并与对照组进行比较;探讨血清HO-1、脑红蛋白和NPY水平与新生儿黄疸严重程度和脑损伤的关系,以及其对新生儿脑损伤的诊断效能。

2 结 果
2.1黄疸组与对照组血清HO-1、脑红蛋白和NPY水平比较 治疗前黄疸组血清HO-1、脑红蛋白和NPY水平明显高于对照组(P<0.05),治疗后黄疸组血清HO-1、脑红蛋白和NPY水平均较治疗前明显降低(P<0.05)。见表1。

表1 黄疸组与对照组血清HO-1、脑红蛋白和NPY水平比较
2.2不同严重程度黄疸患儿血清HO-1、脑红蛋白和NPY水平比较 重度组血清HO-1、脑红蛋白和NPY水平明显高于中度组和轻度组(P<0.05),而中度组明显高于轻度组(P<0.05)。见表2。

表2 不同严重程度黄疸患儿血清HO-1、脑红蛋白和NPY水平比较
2.3无脑损伤组与脑损伤组患儿血清HO-1、脑红蛋白和NPY水平比较 脑损伤组患儿血清HO-1、脑红蛋白和NPY水平明显高于无脑损伤组(P<0.05)。见表3。

表3 无脑损伤组与脑损伤组患儿血清HO-1、脑红蛋白和NPY水平比较
2.4血清HO-1、脑红蛋白和NPY对新生儿黄疸患儿发生脑损伤的诊断效能 血清HO-1、脑红蛋白和NPY对新生儿黄疸患儿脑损伤具有较高的诊断效能,见图1。根据新生儿黄疸患儿是否发生脑损伤进行二元Logistic回归,得方程Y=0.23×XHO-1+0.82×X脑红蛋白+0.84×XNPY-36.63,联合检测灵敏度为95.8%,特异度为94.8%,曲线下面积(AUC)为0.966,明显高于HO-1、脑红蛋白、NPY单独检测(Z=3.060、2.722、2.815,P<0.05),而3个指标之间的AUC比较,差异无统计学意义(P>0.05)。见图1、表4。
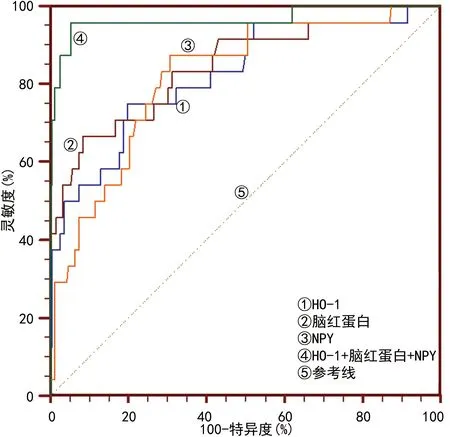
图1 血清HO-1、脑红蛋白和NPY检测诊断新生儿黄疸患儿发生脑损伤的ROC曲线
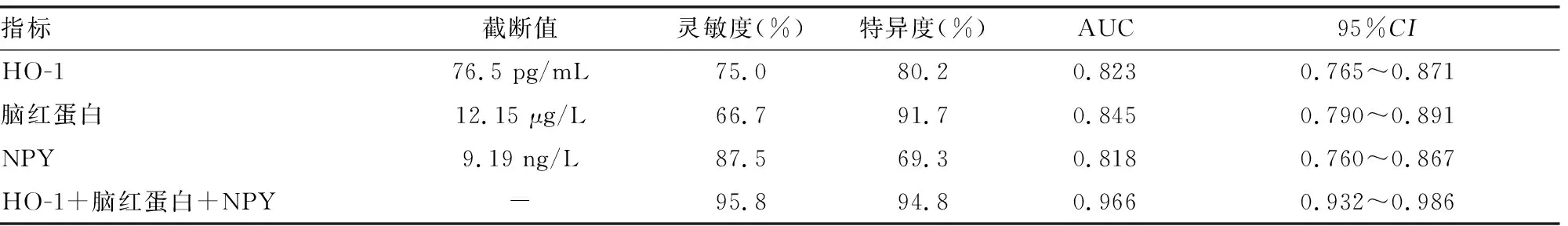
表4 血清HO-1、脑红蛋白和NPY对新生儿发生脑损伤的诊断效能
2.5新生儿黄疸患儿血清HO-1、脑红蛋白和NPY水平的相关性分析 新生儿黄疸患儿血清HO-1水平与脑红蛋白、NPY呈正相关(r=0.766、0.875,P<0.05),血清脑红蛋白水平与NPY呈正相关(r=0.832,P<0.05)。
3 讨 论
新生儿黄疸是由于胆红素生成过多,而机体的转运和利用程度不足,导致胆红素水平普遍高于成人,进而发生新生儿胆红素血症。如果不进行有效的干预,可引起新生儿胆红素水平持续升高,甚至诱发胆红素引起的脑损伤,对新生儿神经系统造成不可逆的损伤。因此,如何早期预测胆红素脑损伤对于改善患儿的预后具有重要临床意义。
HO-1是细胞分解血红素的关键限速酶,广泛存在于各种组织和细胞的微粒体中,生理状态下仅有少量表达,而在缺氧、缺血和应激状态下诱导其表达[8]。在脑损伤时,血浆中的血红蛋白与触珠蛋白结合后形成复合物,被清道夫受体结合后,在内质网中分解为血红素,而血红素是一种强氧化剂,具有很强的细胞毒性,易引起脑细胞的损伤[9]。本研究显示,黄疸组血清HO-1水平明显高于对照组,治疗后血清HO-1水平出现明显降低,说明血清HO-1与新生儿黄疸的发生有关。同时本研究发现血清HO-1水平随着新生儿黄疸严重程度的升高而升高,并且脑损伤组血清HO-1水平高于无脑损伤组,说明血清HO-1水平是新生儿黄疸严重程度和预测预后的指标。与相关研究报道血清HO-1水平是缺血缺氧脑损伤严重程度的指标这一结果类似[10]。本研究显示,血清HO-1在诊断新生儿黄疸患儿发生脑损伤的灵敏度为75.0%,特异度为80.2%,AUC为0.823,说明血清HO-1水平在预测新生儿黄疸患儿脑损伤时具有较高的诊断效能。
脑红蛋白与肌红蛋白和血红蛋白一样具有携氧作用,特异性地向脑组织供氧。当脑组织出现缺血缺氧状态时,机体的脑红蛋白明显增高,对脑部缺氧具有明显的保护作用[11]。本研究显示,黄疸组血清脑红蛋白水平明显高于对照组,治疗后血清脑红蛋白水平较治疗前明显降低,说明血清脑红蛋白与新生儿黄疸的发生具有内在联系。同时本研究发现,血清脑红蛋白水平随着新生儿黄疸严重程度的升高而升高,脑损伤组血清脑红蛋白水平明显高于非脑损伤组,说明脑红蛋白与脑损伤有关。正常氧供的状态下,血清中的脑红蛋白含量较低,当脑组织受损时血清中的脑红蛋白出现代偿性增加,对脑缺氧具有保护作用[12-13]:(1)通过协助神经细胞的需氧代谢,从而将细胞内的氧气转移至线粒体内;(2)调节G蛋白偶联的信号转导通路,对线粒体凋亡起到抑制作用,促进细胞的存活;(3)通过清除机体内氧自由基,从而减轻对细胞的毒性作用。本研究还显示血清脑红蛋白在新生儿黄疸患儿发生脑损伤具有较高的诊断效能,其灵敏度为66.7%,特异度为91.7%,AUC为0.845,说明血清脑红蛋白可能成为脑损伤的诊断指标。
NPY是一种由38个氨基酸形成的神经肽,主要分布在前脑,对脑发育具有重要的调节作用,对脑内神经元的兴奋和抑制具有调节作用,在神经缺血缺氧时,交感神经出现明显兴奋,促进机体NPY的释放[14]。本研究显示,黄疸组血清NPY水平明显高于对照组,治疗后血清NPY水平较治疗前明显降低,与相关研究报道的结果一致[15]。本研究显示,血清NPY水平随着新生儿黄疸严重程度升高而升高,且脑损伤组血清NPY水平明显高于无脑损伤组,说明NPY与新生儿黄疸患儿发生脑损伤具有一定的联系。NPY除了分布于中枢神经系统外,血小板也是NPY的重要来源,新生儿黄疸患儿脑损伤时血管内膜出现损伤,导致血小板的大量激活,进而NPY大量释放入血液,引起血液中的NPY水平升高[16]。同时NPY能够促进收缩血管物质释放,减少舒张血管物质释放,促进血管平滑肌的增殖,减少脑组织血液的灌注[17]。本研究显示,血清NPY在预测新生儿黄疸患儿发生脑损伤的灵敏度为87.5%,特异度为69.3%,AUC为0.818。本研究发现血清HO-1、脑红蛋白和NPY联合检测对新生儿黄疸患儿发生脑损伤具有更高的诊断效能,其灵敏度为95.8%,特异度为94.8%,AUC为0.966,明显高于单个指标的检测值,说明3个指标之间具有某种互补性。本研究显示,血清HO-1、脑红蛋白和NPY水平之间呈正相关,其具体相互影响的机制需要进一步研究。
总之,血清HO-1、脑红蛋白和NPY是判断新生儿黄疸严重程度的指标,联合检测有助于提高对新生儿黄疸患儿出现脑损伤的诊断效能。

