医疗机构检验成本率管控优化的应用研究
周晶(高级会计师) 李靓(高级会计师) 杨闻妍
(1国润医疗供应链服务(上海)有限公司 上海 200052 2上海市浦东新区公利医院 上海 200135)
一、研究背景及意义
2020年10月,为落实《中共中央、国务院关于深化医疗保障制度改革的意见》,实行以按疾病诊断相关分组(DRG)为核心的多元复合式医疗保险支付方式,国家医疗保障局办公室制定了《区域点数法总额预算和按病种分值付费试点工作方案》 (医保办发[2020]45号)。这是自2019年30个试点城市推行DRGs按病种收费后明确的工作方案通知,明确了未来1—2年的时间,将统筹地区医保总额预算与点数法相结合,实现住院以按病种分值付费(DIP)为主的多元复合支付方式。上述文件不仅预示着医疗服务支付体系的变革,更意味着降收费、降医保支出、降医疗负担的体系性工程建设即将开始。
与药品和耗材不同,检验试剂不直接向患者收费,而是以检测项目向患者收费。收费对应的成本包括测试使用的检验试剂、耗材成本,测试使用的设备折旧成本,试验人员成本,为保障试验质量发生的质控、定标、性能验证及设备维修保养成本,水电及房屋占地成本等。从财务管理视角来看,检验检测过程是一个生产过程。
以往简单的控制手段是通过降低医院的诊断试剂采购成本,禁止引进部分成本率高于一定值的项目等简单粗暴的方案来降低医院检验科的耗占比。医院开展的检验项目众多,成本差距较大,有的项目试剂成本几乎为零,如一些纯手工开展的项目;有的试剂成本占比可达到60%或以上,如一些PCR检测项目。同时,医院科室专业组别的发展和实力不同,检验项目的类别和发生频次不同,所对应的成本占比也不相同。另外,随着行业规范的要求提升和质控工作的深入开展,性能验证、质控评价、实验室认证(ISO 15189、CNAS等)质控评价工作开展所需要的质控品、校准品、试剂等投入均会提高检验科的试剂成本。
随着检验收费的不断下降,单一的控制手段已经不能满足高质量管理的发展要求。高质量发展的目标对成本管理提出了更高要求。首先需要对综合成本进行核算统计,要有足够细化的颗粒度;其次在核算统计的基础上,对价(设备、试剂采购价格,替代产品比较)、量(非测)、人力成本及间接成本等进行分析,并推进流程再造等优化方案。
医疗检验水平的提高、检验专业的发展与医院控费、耗占比存在着一定的矛盾,如何找到其中的平衡点以及合理适度的优化成本率,降低耗占比,是本文探讨论证的意义所在。
二、检验科收入、成本组成、成本率及影响因素分析
(一)检验科收入。多数医疗机构检验科的检测收入主要来源于两个部分:医院常规检验科收入和体检项目收入。其中医院常规检测收入=HIS系统中出具检测报告数量×检验项目收费标准(医疗机构检验项目收费标准);体检项目收入=体检项目套餐检查数量×体检套餐检验项目收费标准。
(二)检验科成本组成。检验科的成本主要包含:试剂及耗材成本、外送成本、检验科设备成本、人力成本、科室固定资产折旧成本、科室无形资产折旧成本、科室水电费、科室其他费用。
(三)医院科室全成本情况。如下页图1所示,根据中国报告网统计数据显示,公立三级综合医院2018年的检验科收入平均为1亿元,科室全成本构成中试剂耗材、人工、其他的占比分别为:50∶30∶20。
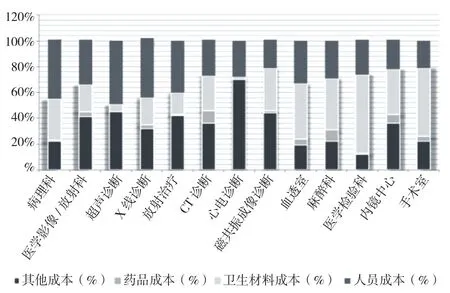
图1 医院各科室成本构成图
以A医院2020年7月至2021年6月的数据为例,检验试剂成本(主试剂+耗材)占比68.7%,人力成本占比14.5%,外送成本占比7.4%,检验设备成本占比6.3%,非测成本及试剂损耗成本合计占比2.6%,其他成本占比0.5%。A医院因为已上线生化免疫及血球流水线,自动化程度较高,故人力成本占比相对较低;因统计期间系疫情期间,外送新冠核酸样本相对较多,外送成本较高。
(四)检验科成本率。完整的会计核算角度的检验科成本率=检验科成本/检验科收入,但从管理会计及重要性角度考量,实操中使用的检验科成本率(耗占比)(自测)=试剂耗材成本/检验科收入,检验科成本率(外送)=外送支出/外送样本收入。
(五)其他影响因素。检验科的试剂运行管理中,影响检验科总体成本率的因素还包括:(1)设备、试剂及耗材的采购成本。检验设备与试剂及耗材关系紧密,且影响质控,故需要考虑设备、试剂及耗材的综合成本。(2)设备的质控定标率。质控是指检测质控品是否在控,以保证项目测试的准确性;定标是指制定项目测试的标准曲线,质控和定标都会用到测试标本,医院定标和质控的频率也会直接影响到检验科的成本率。(3)按实验室管理要求进行的标本复检。(4)因停电、卡杯等原因导致上机试剂不能完全利用等的试剂损耗。(5)医院的内部检测等消耗的试剂耗材成本。(6)部分产品还存在生产厂家理论测试数与实际可测测试数之间的差异。上述第2—6项统称非收费测试成本,非测率=1-收费报告数/理论测试数。(7)自动化流水线购置使用成本与人力成本的比较选择。通过流程优化与再造,在不影响检测质量的前提下,降低人工处理时间(即检测试剂上机前后的人工处理时间),设定非机器操作标准工时,通过比对分析逐步优化降低项目的单测试成本率。(8)库存资金占用成本。医院检验科一般都会备半个月至1个月的库存试剂以维持检验业务的正常运行,资金成本约占检验科总成本的0.4%,此部分成本可忽略不计。
三、项目成本核算模型搭建
(一)模型搭建前的准备工作及注意事项。为了解医疗机构检验科对成本效益分析的需求,本文开展了针对性的调研问卷,具体的内容、形式及结果如下:此次调研一共收到有效问卷42份,其中医院分类情况为:三级医院占比81%,二级医院占比14%,其他占比5%;被调研人情况为:财务类岗位占比45%,检验类岗位占比55%。
医院成本率分析前期,需要先完成主数据梳理工作。主数据包括各组室设备明细、设备收费项目明细、各收费项目所需主试剂、辅助试剂、耗材及定标质控品明细。收费项目与主试剂可一一对应,辅助试剂如与收费项目存在强关联,也可与收费项目一一对应,其他与收费项目不存在强关联的辅助试剂、耗材及定标质控品,则可将其先与设备绑定,根据其作业动因进行分摊。例如,按照设备上每个项目的实际测试数进行分摊,主数据如表1所示,每个检测项目均有与其对应的组室及设备代码及名称。
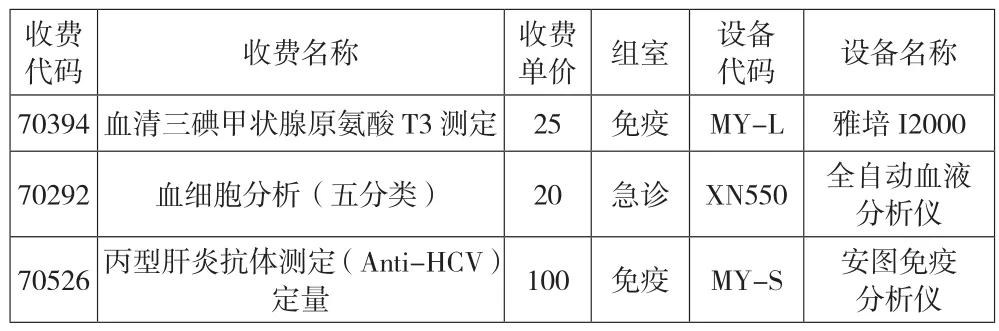
表1 主数据对码表:项目-设备对应表例
如下页表2所示,每个检测项目均有与其对应的主试剂、辅助耗材、定标品、质控品。按照业务场景建立了绑定关系后,才能从各维度提取数据进行分析。
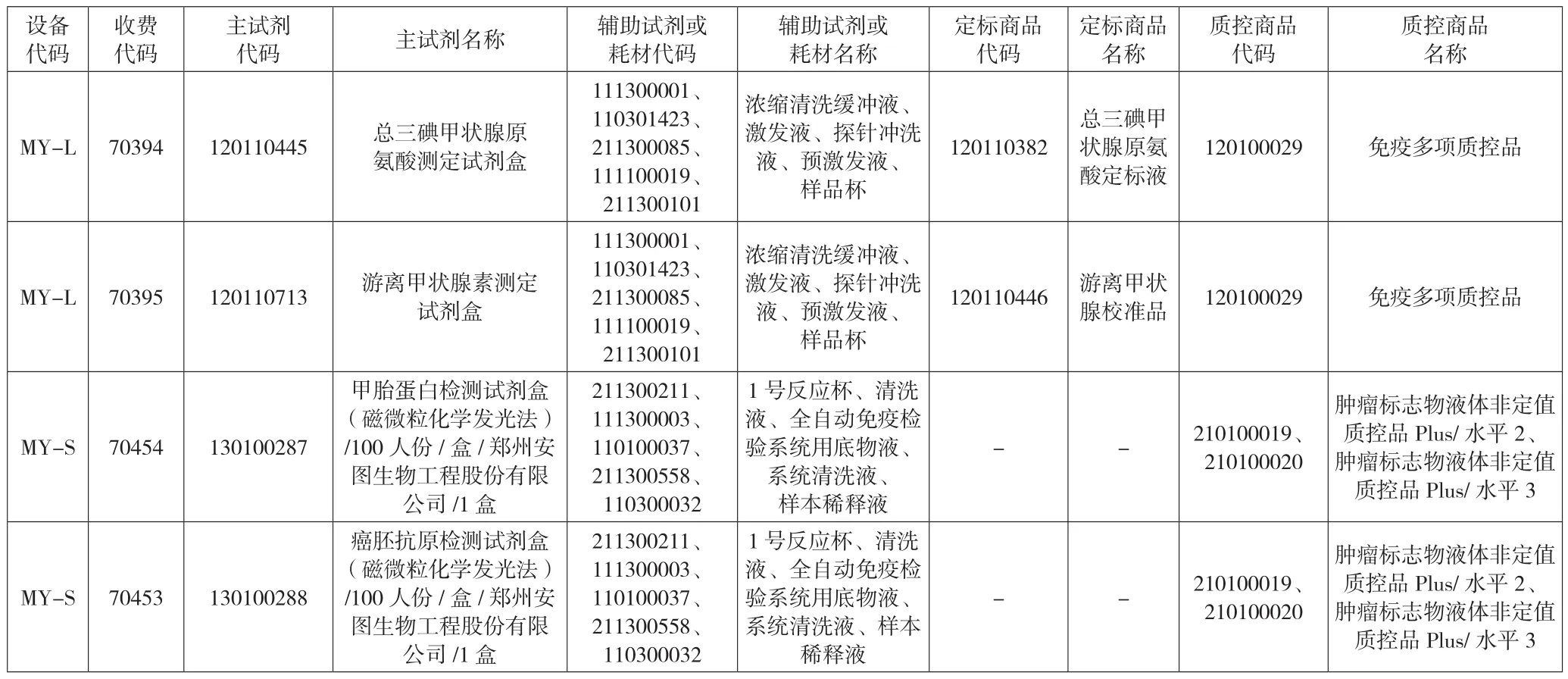
表2 主数据对码表:项目/设备-试剂/耗材/定标/质控对应表例
(二)整体及组室成本率分析模型。主数据梳理完成后,可结合实际数据实现多维度的成本率分析,从上述调研情况及日常分析经验所得,主要关注的分析维度包括整体及组室成本率、设备成本率、项目成本率三大内容,分析内容主要包括本年度各期间对比及上年同期差异率情况分析,其中:2020年10月A医院检验收入合计1 535万元,收入基本较上月增长9.34%,其中免疫、生化、血体及微生物增速在8%—12.3%,分生由于项目开展结构原因,收入下降2.86%。2020年10月A医院检验合计成本率为46.6%,较上月增长0.66%,其中免疫类项目成本率下降2.38%,其他项目成本率增长1.6%—3%不等。如下页表3所示。
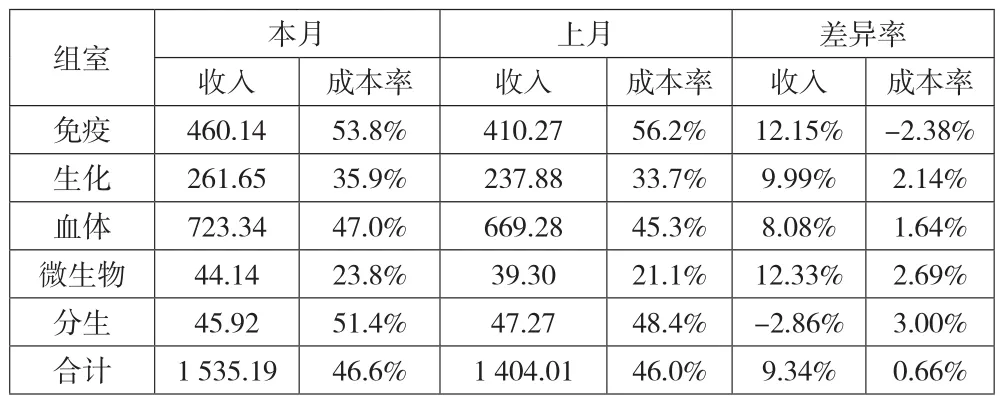
表3 月度收入及成本率分析——组室 单位:万元
从趋势分析角度来看,实际工作中需要通过扩展至历史12个月的数据进行分析,因篇幅有限,此处不再赘述。为了解具体变动原因,以下进一步细化穿透到设备维度进行分析。
(三)设备成本率分析模型。在组室分析的基础上,可以下钻,进一步分析设备维度的收入及成本率的变动。本文在组室的基础上分析了A医院不同检测设备的收入及成本率。以编号为X00000007的全自动免疫分析仪为例,该分析仪当月收入183万元,较上月收入下降3.29%。成本率由上月的46.14%上升为本月的56.03%,收入和成本率的变动值得关注分析。如表4所示。
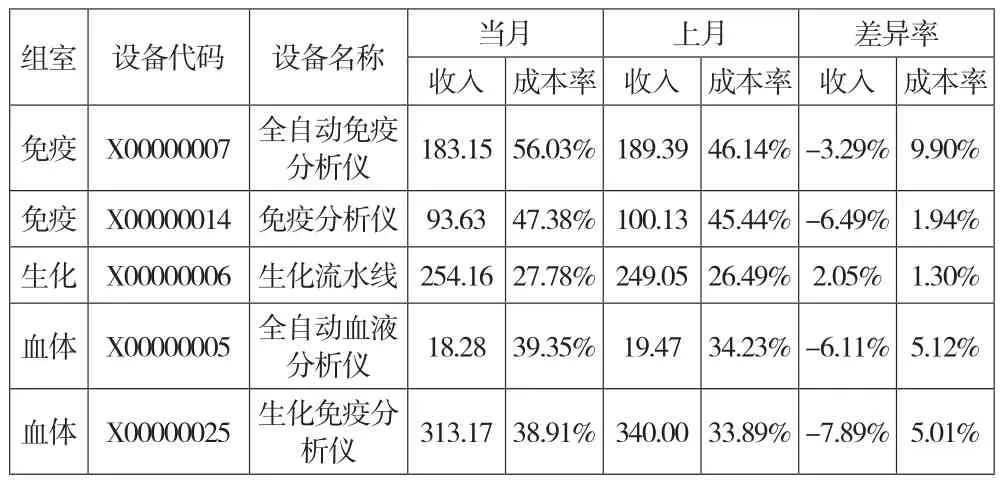
表4 月度收入及成本率分析——设备 单位:万元
在实际工作中需要通过扩展至历史12个月的数据分析进行趋势分析,因篇幅有限,此处不再赘述。为了解具体变动原因,下文进一步阐述了细化穿透分析此设备下的具体项目成本率变动原因。
(四)项目成本率分析模型。在设备分析的基础上,可以下钻,进一步分析项目维度的收入及成本率的变动。下页表5展示的是免疫组室中具有代表性的两台设备的项目成本分析表。X00000007和X00000014设备上可进行多种项目的测试,对比本月和上月的测试数和收入情况后得出二者波动一致。通过穿透至编号为X00000007的全自动免疫分析仪设备项下具体开展的项目可以看到,该设备下70546、72630、70396三个项目的成本率上升较大,增加了11%—22%,因收入变动并不大,初步分析是非测率异常导致的成本率波动。X00000014设备下的检测项目成本波动率基本维持在5%的范围内。
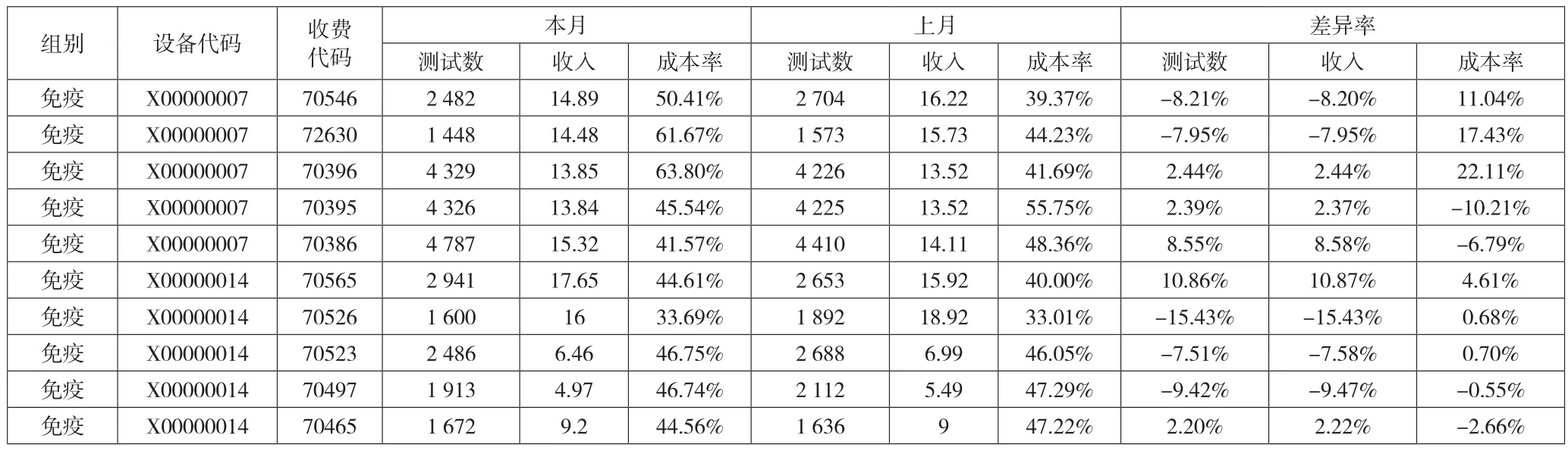
表5 月度收入及成本率分析——项目
当成本分析的维度细化到设备后就可以逐一设备进行分析,找到影响成本率波动的具体原因,从而找到提高财务核算或成本管理水平的方法及途径。
(五)理论测试数比对分析模型。项目成本率除开展本年及上年同期对比,还可考虑与理论测试数对应的收入及成本情况进行分析比较,理论测试数为厂家制定的应能检测的样本数。实际操作过程中,因无效测试、样本复检、厂家制定的理论测试数偏差等原因,使得实际测试数与理论测试数有所差异,本文通过以下分析可以得出差异率,如下页表6所示。
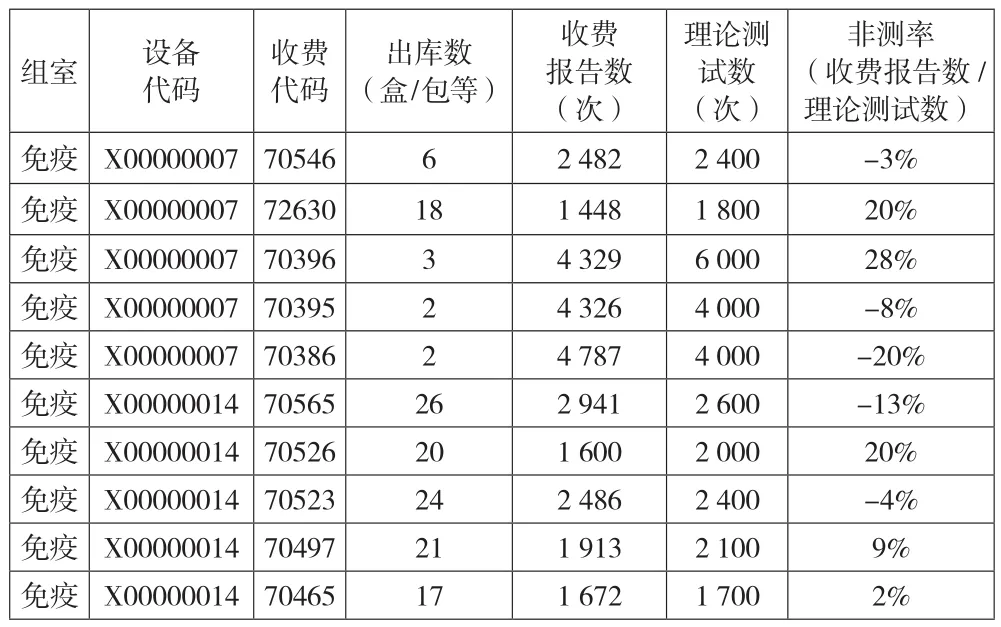
表6 测试数比对(实际vs理论)
顺延上述分析,根据X00000007设备的出库情况,对比理论测试数和检测次数,发现存在较大差异,72630、70396两个项目的非测率分别为20%和28%,需要进一步展开原因分析,以制定管控优化方案。部分项目还会出现非测率为负数的情形,例如厂家产品的实际可测试数大于理论测试数,以及部分测试量较小的项目(例如70395、70386项目月度仅使用了2盒),试剂消耗存在跨月使用(检测设备上尚未使用完毕),收入成本配比存在时间性差异。对于消耗量较大的试剂,月底检测设备上尚未使用完毕的试剂可忽略不计。
随着分析的逐层深入,从整体到组室,再细分到设备,然后是检测项目,最后到理论测试与实际测试的分析,一层层细化分析影响试剂成本率的原因。从整体到细节,从财务到业务,探究不同的检测方法学及不同项目检测试剂的使用测试情况,找到影响成本率的原因,从而为成本率优化奠定基础。
(六)模型信息架构及展示应用。精细化管理建立在有足够颗粒度且相对完整数据的基础上,而传统的数据采集方式会导致人力成本激增且无法保障数据的准确性与及时性。医疗机构原有系统包括HIS和LIS数据,系统中包含患者所做的项目、项目收费、报告数量,以及LIS系统及设备系统中包含的设备、项目、测试数、非测信息、上机数据等信息。检验科物资系统中包含了试剂耗材的进销存、价格及成本数据。
在推进完成设备-项目-试剂的对码,并增加试剂理论测试数的主数据后,可以通过信息系统接口或搭建数仓的模式,将数据整合,并按分析维度搭建分析表。根据盈亏平衡及业务情况的主要逻辑,可以自动推送部分主要的优化建议。如图2所示。
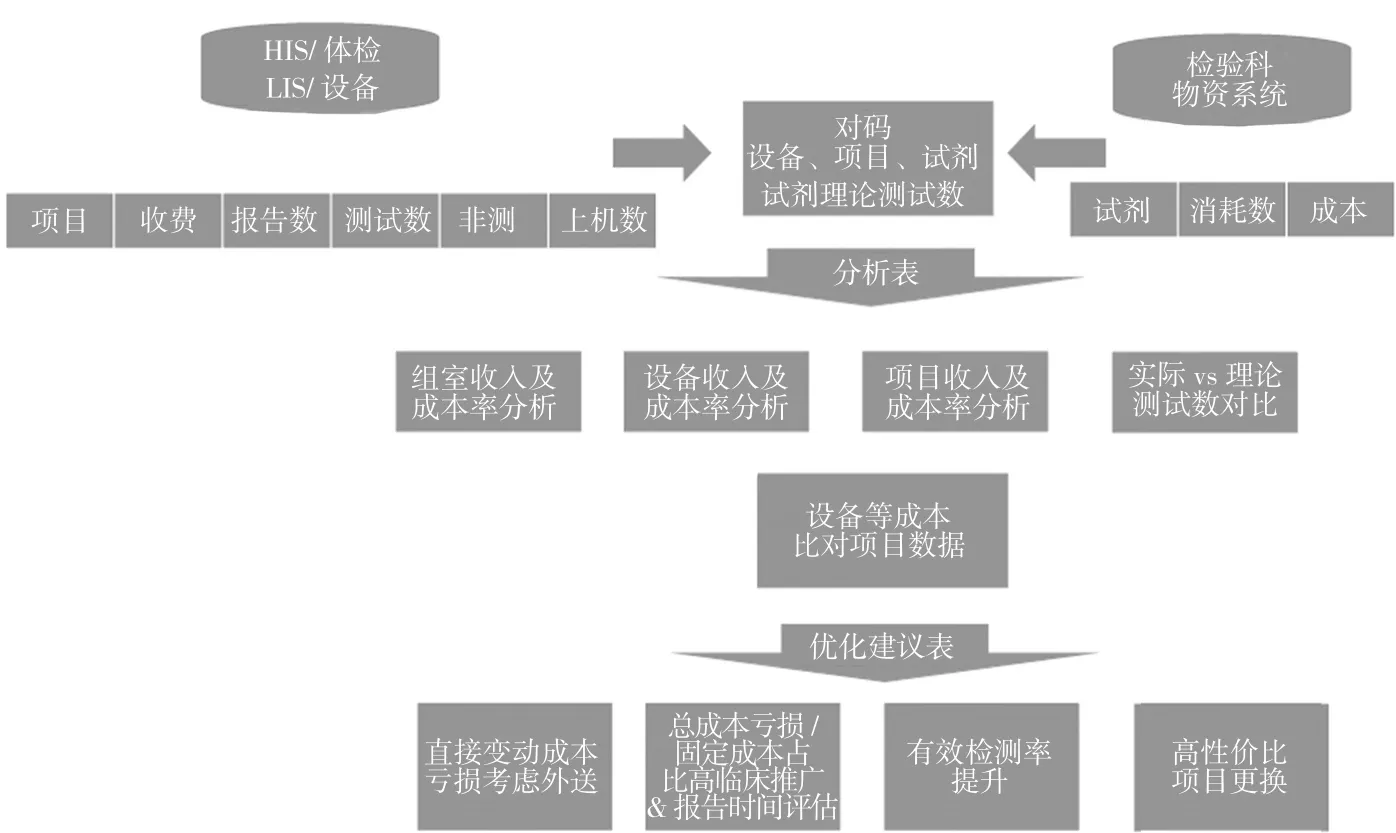
图2 信息优化架构图
为进一步方便科室及医院管理者及时了解运营数据,包括按期调研结果显示的资产、效益及风险等信息,可以结合数仓搭建及BI端展示,支持管理者在PC端及移动端及时查看相关数据支持决策。如下页图3所示。

图3 BI检验科运营分析报告图例
四、管控优化方案及优化结果
通过多维度的成本率分析,本文简述了各维度的成本率情况,挖掘了部分高成本率的项目及其成本率高的原因,并结合以上分析提出几项成本率优化及管控方案:
第一,对于直接变动成本亏损项目考虑外送。如果标准用量的单位试剂成本高于项目收费,即直接变动成本亏损,建议考虑外送给第三方检测平台。项目的体量越大,将亏损项目外送,对检验科成本率的降低会有较好的效果。
第二,对于总成本(质控等+设备)亏损项目,或固定成本占比较高的项目,应加强临床推广和报告时间再评估等。如果标准用量的单位试剂成本低于项目收费,但加入质控定标等成本后,高于项目收费,或固定成本占比较高,建议考虑通过加强临床推广或适当延迟报告时间,通过增加每次测试量降低单位定标质控成本,从而解决总成本亏损的问题。A医院针对于总成本中固定成本偏高导致项目成本率较高的项目,推进项目临床推广工作,降低固定成本占比,降低成本率,部分项目如表7所示。
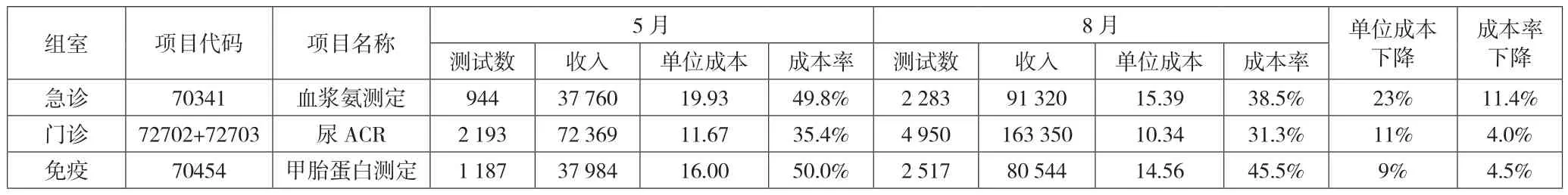
表7
第三,对于低性价比项目,开展可替代项目及可替代产品评估。随着国内医疗器械企业的发展,配套产业链的日驱成熟,以及医改、分级诊疗、扶持国产设备等国家政策的推动,我国医疗器械行业推出了很多突破性的技术。国内产品和国外产品的技术差距越来越小,进口品牌的不可替代性越来越小,未来十年在器械领域,国产品牌替代进口品牌将成为发展的主旋律。
A医院某台进口设备上开展的免疫类降钙素、维生素、甲状腺等项目,成本率较高,经综合评估,选择引入国产设备及试剂进行替换。替换后项目成本率的下降幅度将在3%—47%不等,月成本节约合计6.754万元,模拟年化节约成本81万元。如表8所示。
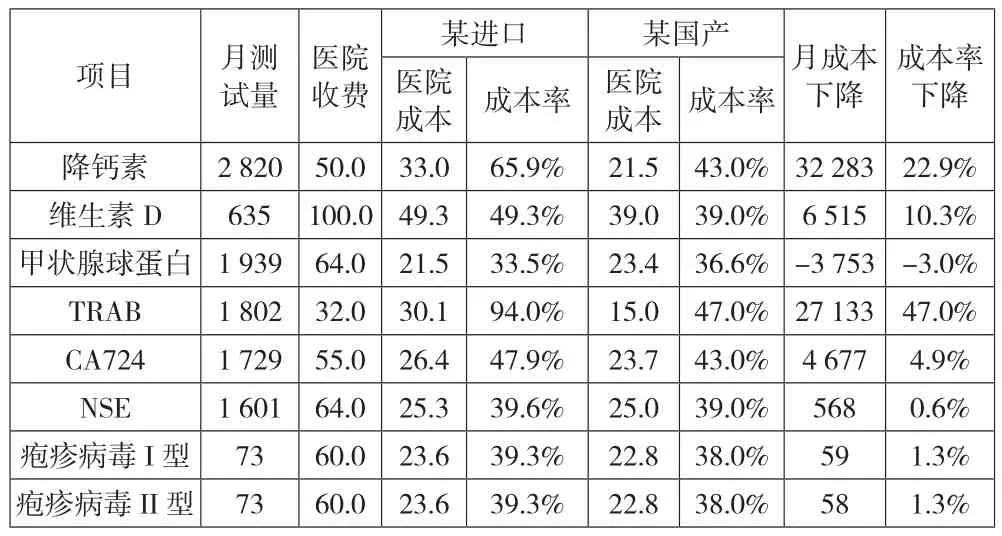
表8 低性价比项目替换
第四,对于非测率高的项目,通过数据分析找出问题所在,推进优化。(1)数据分析中关注各项非测绝对数及相对比率,同时关注与历史数据及标准测试数据进行比对分析,从生产工序角度,可跟进分析出库数-上机数-检测数-有效检测数,以支持发现具体问题工序点,分析差异的原因,减少试剂的浪费。(2)加强不收费检测量的审批,降低该部分的成本。(3)通过定期设备维护,减少因设备原因而产生的检测异常情况。(4)生化试剂,分析厂商的理论测试数与实际测试数的差异,若发现差异较大的情况,可与厂商协调优化。
经优化,A医院科室月度检验收入从2020年的月均1 287万元,增长到2021年的月均1 645万元,增长率28%。成本率从2020年的46%以上下降至2021年的44%—45%,其中2021年6月的成本率较高,主要是由于ISO 15189三年一次的复评审,集中购买了质控、定标液。如图4所示。
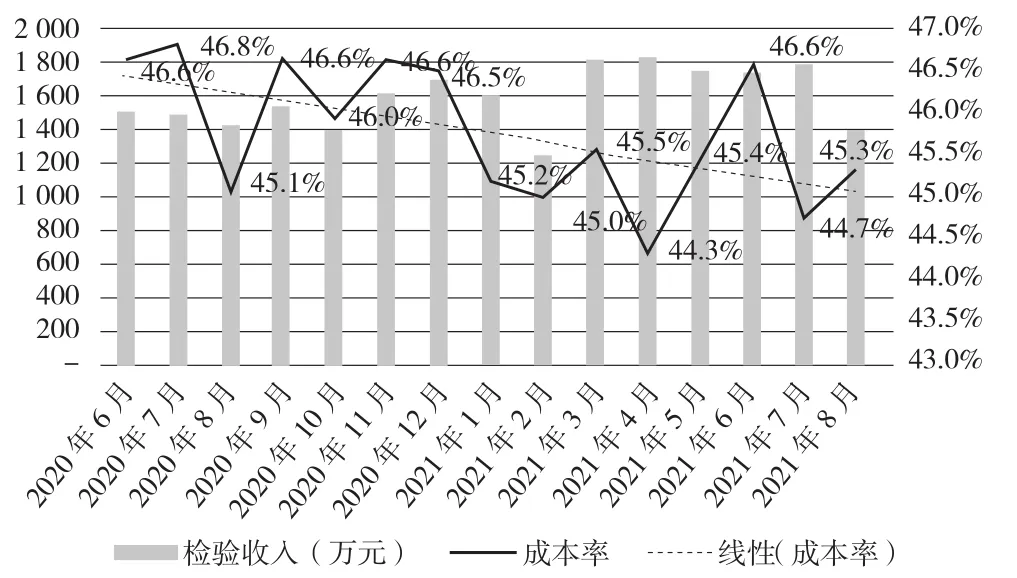
图4 检验收入及成本率统计分析
在检验技术和应用快速创新发展的过程中,创新项目会面临医疗水平提升与成本率管控的矛盾。为了不影响医院医技发展及医疗水平的持续提升,医疗机构可考虑将高值项目单独列示,或给予新项目单列运行3年期限,3年后转入常规项目统一考核。
五、总结及展望
本文以A医院检验科为例,结合企业及医疗机构调研,推进完成科室成本组成及影响因素分析;通过对HIS/LIS以及检验科物资系统中的相关数据进行总结,结合设备-项目-试剂(主、辅助、定标、质控)的对码及补充理论测试数,搭建科室-组室-设备-项目-试剂的分析模型。
在成本率分析模型的基础上,结合变动成本或总成本分析等维度提出优化建议,推进理论测试数及非测率的分析及比对,推进试验管控优化;通过比对不同项目效益进行优化选择,推进制定成本率管控及优化方案,进一步借助信息化及数仓 BI支持数据应用及运营管理水平的提升。
下一步可以结合DRG对病种成本核算的精细化要求,推进标准成本结转的研究及应用,支持检测收入与成本匹配结转;同时关注成本占比第二的人力成本,推进标准工时的制定、比对及流程再造优化等工作的研讨及探索。

