1例Ⅱ型戊二酸血症患者失代偿期药学监护*
刘华,蒋文婷,陶宏,潘杰
(苏州大学附属第二医院药学部,苏州 215004)
戊二酸血症是一种罕见的常染色体隐性遗传疾病,目前临床多分为3种类型:Ⅰ型、Ⅱ型及Ⅲ型[1-3]。Ⅱ型又称为多种酰基辅酶A脱氢酶缺乏症(muliple aeyl-CoA dehydrogenase deficieney,MADD),是一种脂肪酸氧化代谢紊乱疾病,临床表现高度异质,从新生儿期至成年期均可发病,新生儿期发病症状较为严重,有致死性;晚发性MADD通常表现为脂质储存肌病和发作性代谢危象,该类患者对维生素B2应答效果较好,但仍有5%死于急性代谢紊乱[4],急性加重的常见诱因包括长期禁食、运动或者感染[5]。除此之外,减肥药物近期被报道为一个诱发因素[6]。
值得注意的是,Ⅰ型戊二酸血症临床较为常见,而国内外对Ⅱ型戊二酸血症鲜有报道,更未见相关药学监护发布。笔者介绍1例Ⅱ型戊二酸血症患者急性失代偿期的全程药学监护,主要包括对患者的个体化营养支持方案调整与监护、用药分析及用药教育。虽然该疾病目前无法治愈,但经合理医药护团队治疗后呈现良好转归,避免死亡及不良事件的发生,为临床合理药物治疗提供参考。
1 病例概况
1.1基本信息 患者,男,17岁,身高190 cm,体质量65 kg。因“意识障碍”急诊转诊入院,病程中神志嗜睡转至深昏迷,出现黑便,尿中絮状物多。既往有Ⅱ型戊二酸血症病,控制情况不详。否认其他慢病史、传染病史,否认既往药物食物过敏史。
1.2治疗经过 入院血糖2.6 mmol·L-1,血气相关指标:pH值7.469、二氧化碳分压32.5 mmHg(1 mmHg=0.133 kPa),脑钠肽1342 pg·mL-1,炎症相关指标:白细胞5.9×109·L-1、中性粒细胞比例80.4%、C反应蛋白14.1 mg·L-1、降钙素原 0.267 ng·mL-1,尿常规相关指标:尿蛋白(+)、尿酮体(++)、尿红细胞413·μL-1,血生化相关指标:血尿酸753 μmol·L-1、肌酸激酶2512 U·L-1、天冬氨酸氨基转移酶(AST)127 U·L-1、丙氨酸氨基转移酶(ALT)44 U·L-1、血氨102 μmol·L-1、肌酐55 μmol·L-1,其余无异常。入院诊断:①中枢神经系统感染?;②低血糖性昏迷;③高氨血症;④心功能不全;⑤戊二酸血症病史。患者转入重症单元,进一步完善相关检查,脑部CT及MRI未见明显异常,行气管插管,腰穿查脑脊液常规+生化无异常,穿刺压力290 mmH2O(1 mmH2O=0.009 8 kPa)。
临床医师紧急给予50%葡萄糖注射液静脉推注,同时每2 h监测血糖1次;甘露醇静脉滴注降颅压;辅酶Q10鼻饲;予降氨、改善循环等治疗。患者既往Ⅱ型戊二酸血症病史,增加维生素B240 mg,tid,鼻饲、左卡尼汀1 g,q6h,静脉滴注。患者入院当天19:00引流出暗黑色胃内容物200 mL,考虑上消化道出血,予泮托拉唑40 mg,bid,静脉滴注,禁食;营养支持给予10%葡萄糖注射液1500 mL、10.3%复方氨基酸注射液(18AA-Ⅶ)200 mL单瓶外周静脉输注。第2天患者尿液浑浊,吸出少量黄黏痰,实验室检查结果,①尿常规:尿隐血(3+)、尿蛋白(1+)、尿酮体(3+)、红细胞1 806·μL-1、其他结晶251·μL-1;②粪常规:隐血阳性;③甲状腺功能全套:三碘甲状腺原氨酸,甲状腺素,游离三碘甲状腺原氨酸,游离甲状腺素,促甲状腺素均降低。临床医师给予补充甲状腺素,头孢曲松1 g,q12h,静脉滴注,经验性抗感染。查阅戊二酸血症相关研究,结合尿常规监测结果,临床药师建议无脂性配方变更为:10%葡萄糖注射液1000 mL+25%葡萄糖注射液1000 mL+10.3%复方氨基酸注射液(18AA-Ⅶ)200 mL,予以1.4%碳酸氢钠溶液膀胱冲洗进行尿液碱化。第3天尿液由浊转清,尿酮体转阴。复查肝功能:第4天AST 199 U·L-1,ALT 72 U·L-1;第5天AST 227 U·L-1,ALT 95 U·L-1。综合考虑戊二酸血症原发病、肠外营养方案以及多种药物治疗,临床药师建议无禁忌状态及时过渡全肠内营养。第6天AST 285 U·L-1、ALT 166 U·L-1,临床药师建议加用还原型谷胱甘肽3.6 g,qd,静脉滴注;异甘草酸镁注射液200 mg,qd,静脉滴注。第8天患者神志清,可自行咯痰,肌力恢复,复查血气、降钙素原、血常规、脑脊液生化均无明显异常,拔除导尿管,过渡自主饮食,迁床至普通病房维持治疗。第16天患者无明显不适主诉。肝功能指标较前好转:AST 44 U·L-1,ALT 145 U·L-1。出院予戊二酸血症维持治疗方案,甘草酸二铵肠溶胶囊护肝,同时给予监护人及患者用药教育。1个月后回访,预后良好。
2 药学监护要点
2.1重症戊二酸血症患者合并上消化道出血的营养支持方案的设计及调整
2.1.1初始营养支持方案 入院当天予禁食医嘱,开始肠外营养(parenteral nutrition,PN):10%葡萄糖注射液 1 500 mL、10.3%复方氨基酸注射液(18AA-Ⅶ)200 mL单瓶外周静脉输注,计算总液体量1 700 mL、总能量2 508 kJ、蛋白量21 g。
2.1.2临床药师对PN处方的药学监护 使用营养筛查评分表 NRS-2002 对患者的营养状况予以评价,患者体质量指数18.0 kg·(m2)-1,综合评分7分,需给予营养支持治疗。该患者深昏迷,无法自主进食,且持续黑稀便,提示消化吸收功能障碍,因此选择PN营养支持方案[8]。
患者体质量65 kg,脂肪酸代谢存在障碍,急性期不考虑脂肪乳供能。基于这些自身条件,结合常规临床经验[9-10]和ESPEN指南,给予患者25%葡萄糖注射液1 000 mL+10%葡萄糖注射液1000 mL中心静脉输注,总能量4 598 kJ。
另外,根据2021年版《多种酰基辅酶A脱氢酶缺乏症的筛查与诊治共识》[11],Ⅱ型戊二酸血症长期的营养饮食需遵循高热量、中蛋白及低脂肪的原则,但对急性失代偿期的蛋白质摄入并未作具体说明。按照1 g·kg-1·d-1的蛋白需求,结合患者入院血氨水平以及肝功能检测结果,维持初始的氨基酸支持方案。最终调整方案:10%葡萄糖注射液1 000 mL+25%葡萄糖注射液1 000 mL+10.3%复方氨基酸注射液(18AA-Ⅶ)200 mL中心静脉输注,总液体量2 200 mL,总能量4 598 kJ,蛋白量21 g。其次,患者未出现电解质失衡,暂不补充。已每2 h监测血糖一次,暂不加胰岛素。
2.1.3肠内肠外营养处方设计与调整 在PN营养支持过程中,对患者的生命体征、尿量、血常规、生化指标以及营养指标进行监护,以避免患者PN相关并发症的出现,同时评价营养支持治疗的效果。然而,长期 PN 会破坏肠黏膜的正常结构,致使其通透性改变和屏障功能减退,导致肠道细菌移位,引起肠源性感染[12]。因此,需关注患者胃肠道有无出血情况并及时过渡至肠内营养(enteral nutrition,EN)支持方案。
入院第5天,药师建议可补充性添加EN,给予短肽型肠内营养混悬液500 mL,st,鼻饲首日输注速度20~50 mL·h-1,观察EN耐受情况良好。第6天每日肠内营养混悬液(短肽型)和肠内营养混悬液(整蛋白膳食纤维型)各500 mL。第7天肠内营养混悬液(整蛋白膳食纤维型)上调至500 mL,tid,鼻饲,输注速度增加至80~100 mL·h-1。密切观察呕吐、腹泻、腹胀、呕血、黑便等消化道症状,监测胃残余液量、颜色和性状,同时实验室检查电解质,避免再进食综合征、腹泻、血糖增高等并发症。
胃残余量是昏迷患者和危重症患者的重要监测指标,残余量增多不仅反流误吸风险增加,而且会使目标营养达标降低。研究发现同时调整喂养速度可使反流率和误吸率下降,因此需及时调整营养液滴速[13]。第7天16:00回抽胃内容物300 mL,但非血性胃内容物,建议调节营养速度50 mL·h-1,并持续监测胃残余量。20:00回抽胃内容物320 mL,建议调节营养速度30 mL·h-1,予以甲氧氯普胺注射液10 mg,st,静注促胃肠动力,后期监测胃残余量达标。第8天神志转清,拔除鼻胃管,转普通病房,给予糊状饮食,保证热量。营养支持(综合方案调整见表1)期间未监测到其他异常消化道症状及血糖异常,血清白蛋白水平基本维持正常,平稳过渡至自主饮食。
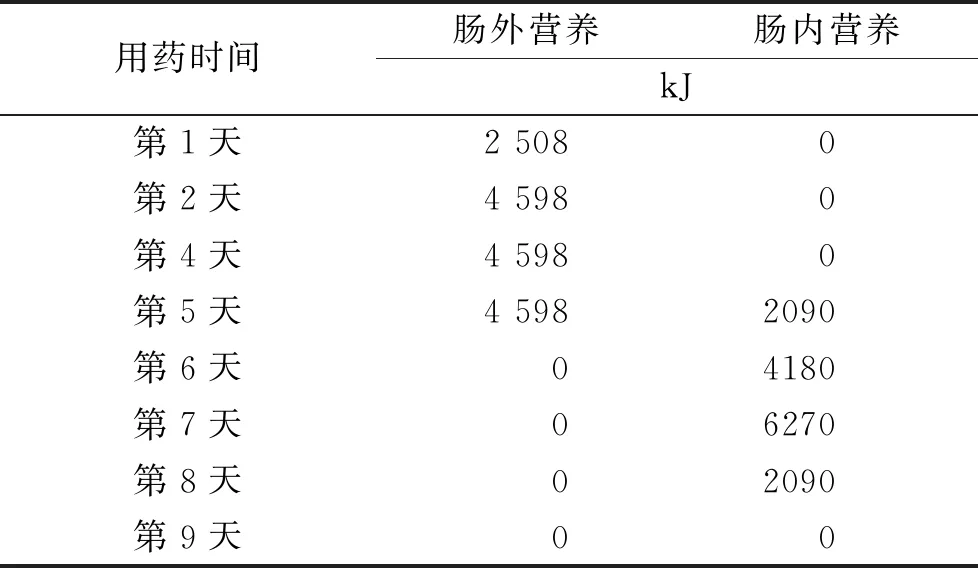
表1 营养方案调整
2.2肝损伤的合并用药安全监护 患者住院期间监测肝功能相关指标:AST、ALT走势见图1,分析可能原因:原发疾病、药物性肝损伤加重。
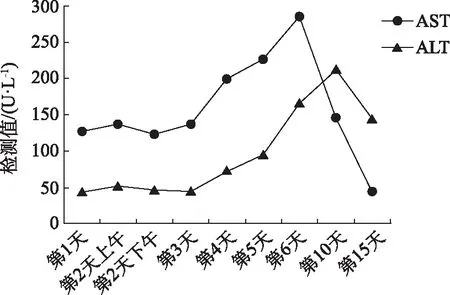
图1 患者AST和ALT变化趋势
依据《药物性肝损伤诊治指南(2015年版)》排他性诊断,入院时患者肝功能相关指标即出现异常,考虑原发病引起可能较大,住院前期(第1至第5天)医师并未使用保肝类药物。临床药师结合该患者特殊状况及以往个案报道[14],建议医师及时使用保肝药物。
另外,入院时患者意识障碍,并很快出现深昏迷,次日吸出黄黏痰5~10 mL,结合发病前有感冒史,不排除中枢神经感染可能。经检测,腰穿颅内压较高,遂经验性使用头孢曲松钠。研究表明,头孢曲松主要经肝脏代谢,其肝功能不良反应发生率为3.3%,目前已有多篇文献报道头孢曲松导致的肝功能损伤[15]。因此,药师建议停用头孢曲松,换用哌拉西林/他唑巴坦静脉滴注抗感染,联合保肝药物还原型谷胱甘肽静脉滴注、异甘草酸镁注射液静脉滴注后,肝酶明显改善。
研究表明长期禁食,长期使用脂肪乳剂(尤其是大豆油脂肪乳)均为肠外营养相关性肝损伤的重要影响因素[16-18]。复方氨基酸可引起胆汁瘀积,但未有肝酶升高相关报道。该患者入院前AST已经异常,PN持续使用时间较短且未添加脂肪乳剂,因此肝功能指标后期持续异常与PN关联性不大。
2.3戊二酸尿液碱化分析 戊二酸血症又称为戊二酸尿症,以尿中有机酸水平升高为主要特征,包括戊二酸和乳酸等[19-21]。大量有机酸易形成结晶析出,一旦沉积过多,将对肾脏产生不可逆损伤。pH值是影响结晶形成的重要因素,碱化尿液可增加尿酸盐溶解,防止结晶石形成[22]。同时,碱化尿液对于预防和治疗尿路感染具有较好的效果[23-24]。该患者入院后尿液浑浊明显,中段尿培养排除感染可能,予以大量维生素治疗,同时辅以1.4%碳酸氢钠膀胱冲洗碱化尿液,血气分析结果显示碳酸氢根维持在正常范围内 (22~26 mmol·L-1),尿常规多项指标改善,见表2。
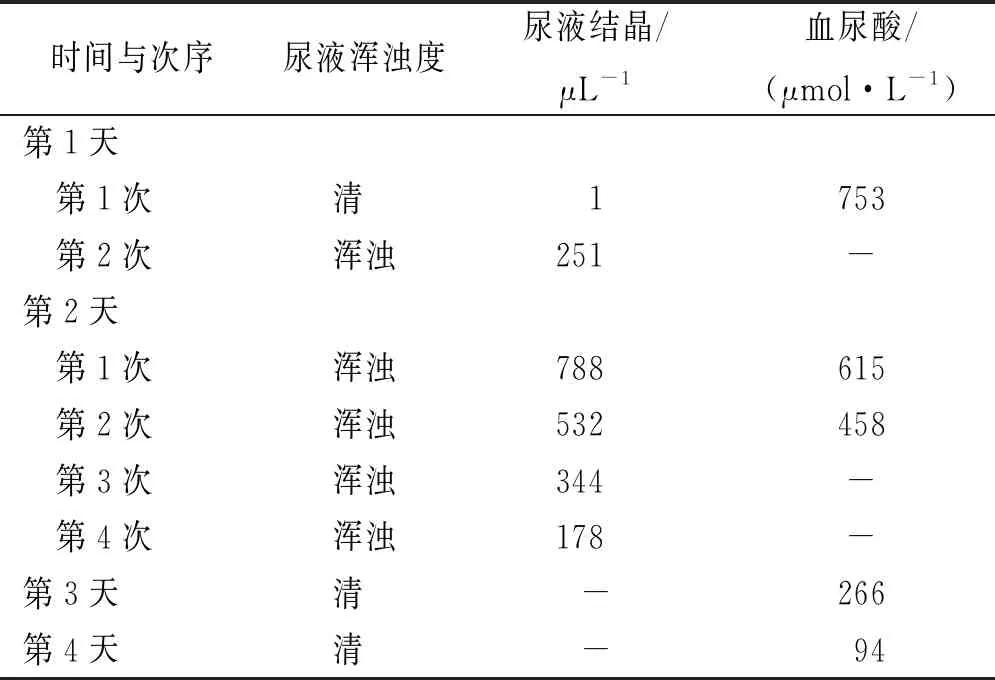
表2 患者尿常规和血尿酸指标改变情况
2.4罕见病用药宣教 基于该病例,并借鉴国外类似罕见病管理指导[25-27],进行用药宣教,主要包括两个主题:了解病情和管理病情。一方面,监护人与患者需要了解病情的复杂性,意识到与病情发展可能存在的最坏情况。另一方面,患儿需配合日常治疗,监护人需发挥积极的治疗管理效果,让病情得到最大的控制。为了合理规范化用药,临床药师应从以下3个方面进行指导。首先单独给予患者用药指导讲解,告知在目前未有其他有效治疗方式情况下[28],一般需要终生规律服药,避免错服漏服,如需调整药物,应遵医嘱,切勿自行停用或调整;其次指导患者的生活饮食,坚持高碳水化合物、中蛋白、低脂肪饮食,少食多餐;最后,对用药依从性差的患者予以必要的心理干预。
3 结束语
Ⅱ型戊二酸血症尚无有效治愈药物,临床常给予左旋肉碱促进有毒代谢物排出、静脉输注葡萄糖抑制分解代谢减少酸性代谢产物的积聚,晚发型建议终身口服维生素B2。本例为急性失代偿期患者,及时个体化给予足量的维生素B2以及护胃、营养支持、护肝等对症处理,患者各项指标及临床症状都得以转归。罕见病例药学监护的开展助力医师优化用药方案,尽可能降低用药不良反应风险,提高用药疗效,增加患者的信任及依从性。

