缺血性脑血管疾病患者中联合应用TCD与颈动脉超声的价值分析
孟 改 张金焱
解放军联勤保障部队第九八八医院神经内科 (河南 郑州 450042)
缺血性脑血管疾病(ischemic cerebrovascular disease,ICVD)是世界范围内的流行性疾病,该病以起病急骤、病情复杂、症状严重等著称。长期以来,数字减影血管造影(DSA)被视为ICVD筛查的“金标准”,结合了血管造影技术与电子计算机图像的优势,对血管结构及病变位置进行更加清晰的显示,但该方法属于侵入性检查,存在一定的风险,因此,探寻一种无创、诊断准确性高的检查方法称为临床研究中的重点内容。头颈部血管造影(CT angiography,CTA)为快速扫描技术之一,是螺旋电子计算机断层扫描(CT)中的一种,其具有清晰呈现血管变异、病变进程等的作用,与DSA的检查结果一致性高,其凭借快捷、经济等优点在临床中获得广泛应用[1]。经颅多普勒超声(TCD)主要是利用超声波在人体组织内传播速度的不同,进而获取成像,具有无辐射、便捷等优点,但其在诊断ICVD方面仍存在一定局限性,存在漏诊、误诊现象[2]。TCD多以检测颅外段血管为主,主要通过血管狭窄程度和斑块性质等特征评估并预测病情进展,不仅具有无创性,且具有可重复检查的优点,但单一应用时诊断准确率不高[3]。本研究旨在探讨TCD与颈动脉超声在ICVD患者中的诊断价值,以下报道为本研究的详细内容。
1 资料与方法
1.1 一般资料
此次回顾性分析102例疑似ICVD患者的临床资料,其均为我院收治,选例时间为2018年1月到2021年4月。其中男患者59例,女患者43例;病程7~84h,平均(24.52±1.23)h;年龄40~73岁,平均(55.89±6.44)岁。诊断标准:参照《脑血管疾病诊断与治疗临床指南》[4]中相关标准。
纳入标准:符合ICVD诊断标准;年龄25~80岁者;无TCD、颈动脉超声、头颈部CTA等相关检查禁忌症者等。排除标准:配合度较差、临床资料缺乏者;存在造影剂过敏等本研究检查禁忌症者。
1.2 方法
TCD检查:指导受检者采取仰卧位,检查者位于受检者头部后方,将探频率设置为2.0MHz,一手持探头,另一只手进行压迫试验。将探头经枕窗、眼窗及颞窗,探查前循环(大脑前、后、中动脉和颈内动脉终末端)、后循环(基底动脉、椎动脉)。并通过相关参数(频谱形态、舒张末期流速、平均血流速度、峰值流速)判断血管狭窄情况。颈动脉超声检查:将探头频率设置为2.0~10.0MHz,打开二维灰阶超声显像方式,检查者以前方为起始点,对横切面进行扫查,图像为血管短轴图像;接着将探头进行90°旋转,以前位或侧位为起始点,对纵切面进行扫查,记录图像为血管长轴图像,左右两侧自主动脉弓和无名动脉分叉,扫查颈总动脉、内动脉、外动脉,观察斑块(是否形成、形态、大小)、血管(内膜光滑程度、中层厚度)、管腔(狭窄程度)。利用彩超功能中收缩期流速、舒张期流速等相关参数行血管狭窄情况判断。头颈部CTA检查:患者心率控制在70次/min左右,使用导管注射1.5mL/kg的碘海醇注射液[国药准字H20000598,规格:75mL∶26.25 g,通用电气药业(上海)有限公司为生产厂家],速率控制在3mL/s,根据患者具体情况,在对比剂浓度最佳时刻使用螺旋CT扫描仪(生产厂家:北京中西远大科技有限公司,型号:AL31-CT-DP)进行螺旋CT容积扫描,通过计算机处理技术重建三维重建靶器官的血管图像。颈动脉狭窄程度分为正常;<50%为轻度;于50%~69%之间为中度;70%~99%为重度;100%为闭塞。正常及轻度为阴性,其余则为阳性。受检者均进行上述3种检查方式。
1.3 观察指标
比较TCD联合颈动脉超声诊断与头颈部CTA诊断ICVD的阳性率。以CTA结果为“金标准”,统计并比较TCD、颈动脉超声单项与联合诊断对ICVD的检查结果。 比较TCD、颈动脉超声单项与联合诊断对ICVD的诊断效能,包括特异度、灵敏度、准确度。真阴性例数/(假阳性例数+真阴性例数)×100%=特异度,真阳性例数/(真阳性例数+假阴性例数)×100%=灵敏度,(真阳性例数+真阴性例数)/总例数×100%为准确度。
1.4 统计学方法
用χ2检验以[例(%)]表示计数资料,同时所有数据有意义即为P<0.05,本研究所需数据的统计、处理均使用SPSS 20.0软件统计。
2 结 果
2.1 不同检查方式对ICVD的诊断结果比较
TCD联合颈动脉超声诊断中75例(73.53%)为阳性;CTA诊断结果显示,阳性79例(77.45%)中79例为阳性,差异不具备统计学意义(P>0.05),见表1。
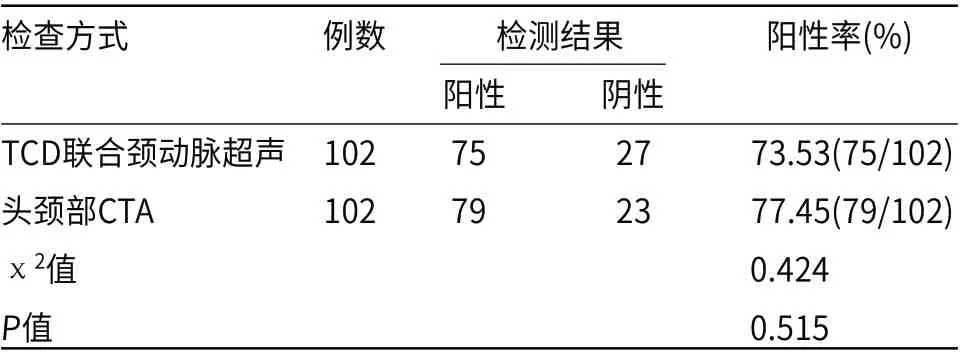
表1 ICVD诊断结果比较
2.2 TCD、颈动脉超声单项与联合诊断在ICVD中的检出结果
102例疑似ICVD患者经头颈部CTA诊断后,确诊ICVD阳性79例,阴性23例。TCD检查诊断为阳性63例,阴性39例,其中51例为真实ICVD患者;颈动脉超声检查诊断为阳性65例,阴性37例,其中52例为真实ICVD患者;TCD联合颈动脉超声检查诊断为阳性75例,阴性27例,其中71例为真实ICVD患者,见表2。
表2 TCD、颈动脉超声单项与联合诊断在ICVD中的检结果比较(例)
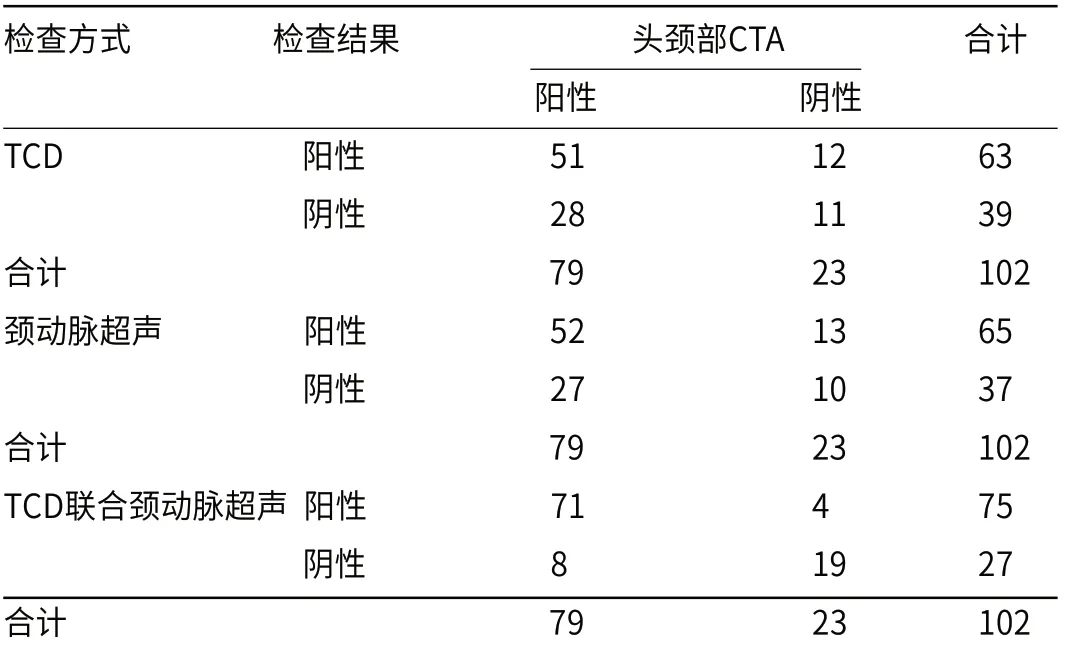
表2 TCD、颈动脉超声单项与联合诊断在ICVD中的检结果比较(例)
?
2.3 不同检查方式对ICVD中的诊断效能
TCD、颈动脉超声联合诊断ICVD的灵敏度、特异度、准确度较TCD、颈动脉超声单项诊断均处于较高水平(P<0.05),见表3。
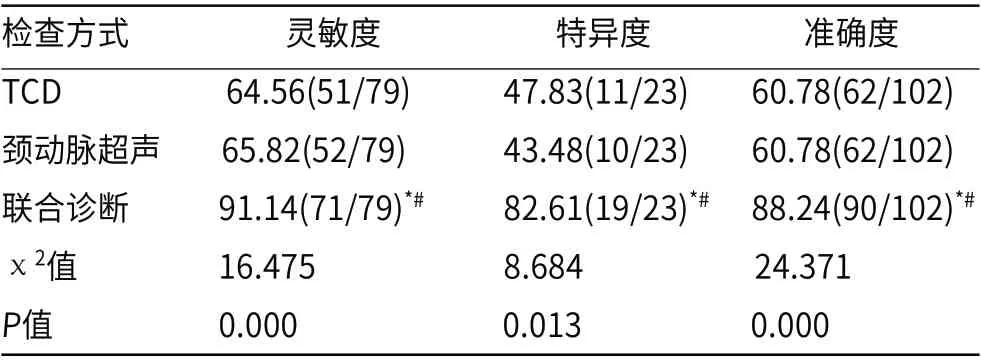
表3 不同检查方式对ICVD的诊断效能比较
3 讨 论
ICVD是动脉粥样硬化、血管破裂、血管畸形等多因素综合作用的结果,具有致残率、病死率双高的特点,对患者家庭及社会医疗系统均造成了一定的负担[5]。临床中早期诊断、早期干预对预防ICVD的发生,减轻患者负担,提升生活质量有重要意义。DSA检查是诊断ICVD的重要工具,可得到显示较为清晰的血管影像图像,但该检查方法具有一定的造影剂过敏、存在肝肾功能障碍禁忌等,整体应用范围受限[6]。头颈部CTA属于无创影像学检查,对患者机体伤害较小,在基层医院中的应用较为普遍,且其与DSA检查结果较为接近,本研究将头颈部CTA诊断结果作为参照[7]。
随着医疗技术的不断发展,TCD和颈动脉超声等检查方式,以无创、安全等优点逐步在血管检查中应用,可重复强,对脑动脉血流状况的显示具有实时性。当颈内动脉出现病变时,TCD可通过观察大脑动脉位置的流速、峰形等影像学特征,预测近段血管的狭窄性变化[8]。在颅外段血管发生病理改变时多已伴有严重的血管狭窄。临床筛查中,针对颅外段血管病变诊断的首选方案即为颈动脉超声,由于颈动脉解剖部位特殊,颈动脉超声能对颈部血管的直径及血流变化情况进行量化的测量,为医生对病变的诊断及病情判断提供依据[9]。因此,诊断ICVD时联合应用TCD与颈动脉超声,可结合颅内血管和其外段血管变化,全面评估病情。本研究结果显示,在ICVD诊断中,TCD联合颈动脉超声的阳性率与头颈部CTA诊断的阳性率经比较,未发现显著差异,提示TCD、颈动脉超声联合诊断ICVD时,可替代头颈部CTA诊断结果的最终诊断参考。TCD能够通过超声波多普勒效应,测定颅内血管的超声波回波信号,判断血管走向,并据此得出血液流速,进而对ICVD进行分期[10],但影响其诊断结果的因素较多,对血流分布存在误差;颈动脉超声可清晰显示血管壁斑块形成,并根据回声鉴别斑块类型,判断病情程度,但由于所用机器的不同,导致诊断的敏感度存在较大差异,但将二者联合使用时,能够相互弥补检查中存在的不足,提升确诊率,减少不必要的经济浪费[11]。本研究结果显示,相较于TCD、颈动脉超声单项诊断,TCD、颈动脉超声联合诊断ICVD的灵敏度、特异度、准确度均处于较高水平,提示TCD联合颈动脉超声诊断ICVD的诊断效能较单项检查更高,可进一步提升对该病的整体诊断效能。
综上所述,TCD与颈动脉超声联合应用诊断ICVD的结果与头颈部CTA相当,值得临床推广、使用,但本项目为单中心研究,且受样本量限制,结论及结果仅供参考,今后仍需进一步进行多中心、大样本量采取进一步研究,以便推广应用。

