基于量化评估策略的手术室护理管理在急诊剖宫产孕妇中的应用
过佳俊,苏 滢,郑 慧,邸 明,许 燕
(上饶市妇幼保健院 江西上饶334000)
剖宫产是一种常见的分娩方式,是应对产科危急重症及产妇难产的有效方法,近年来我国剖宫产手术量不断上升。有研究显示,50%~70%的孕妇在分娩后的第1周产生轻度抑郁[1-2]。基于量化护理评估策略的手术室护理是以患者为中心,在术前对病情、个人状况等信息进行量性评估,并根据评估结果实施个性化护理干预。本研究旨在探讨基于量化评估策略的手术室护理管理在急诊剖宫产孕妇中的应用效果。现报告如下。
1 资料与方法
1.1 临床资料 选取2020年1月1日~2021年1月31日我院收治的82例急诊剖宫产孕妇作为研究对象。纳入标准:符合剖宫产手术指征[3];经医院伦理委员会通过,孕妇及家属知情同意。排除标准:合并凝血功能障碍;肝、肾功能不全;合并妊娠高血压和妊娠糖尿病等疾病;有精神疾病史。随机分为观察组和对照组各41例。对照组年龄21~37(28.12±3.98)岁;孕周35~41(38.15±1.38)周。观察组年龄22~36(28.91±3.05)岁;孕周37~41(38.84±1.02)周。两组孕妇年龄、孕周等基线资料比较差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组 实施手术室常规护理。包括术前常规健康教育,术中密切监测孕妇情况,术后予以心理护理等。
1.2.2 观察组 在对照组基础上实施基于量化评估策略的手术室护理。①术前量化评估:医护人员术前评估孕妇年龄、孕周、焦虑情况、疼痛程度、生命体征、阴道流血量、剖宫产史、受教育程度、家庭经济状况等,对其进行风险分级。评分标准为1~3分,评分越高表明孕妇风险越高。分数汇总后分为3个风险等级,<8分为低风险;8~11分为中风险;≥12分为高风险。具体量化细则见表1。②护理人员分配:根据量化评估结果分配手术室护理人员,按照职称、年资、专业技能和手术考核分级将护士分为N1级、N2级、N3级、N4级。N1级为工作年限1~2年护士;N2级为工作年限3~5年护士;N3级为工作年限6~10年护士;N4级为10年以上工作年限护士。高风险孕妇分配N2级、N3级和N4级护理人员;中风险孕妇分配N2级和N3级护理人员;低风险孕妇分配N1级和N2级护理人员。③术前访视:护士利用术前准备时间,有选择、有重点地进行术前访视。通过图片和视频介绍分娩和剖宫产手术相关知识,提高孕妇和家属认知,详细介绍手术流程和注意事项等,缓解孕妇及家属负性情绪,耐心解答疑问、介绍手术成功案例以提高分娩信心。④手术过程护理:调节手术室温湿度,使孕妇感觉舒适,认真核对孕妇信息,对过度紧张和疼痛的孕妇指导深呼吸,术中密切监测生命体征。⑤术后护理:核对并整理手术器械,使用语言唤醒法唤醒孕妇,亲切询问术后感受,若孕妇疼痛较剧烈,护理人员通过交谈或舒缓的音乐帮助其缓解疼痛。⑥随访护理:术后24 h和3 d,对两组孕妇进行随访,观察术后出血量和切口愈合情况,指导健康饮食。

表1 术前量化评估标准
1.3 观察指标 ①比较两组手术时间、阴道24 h出血量、离床活动时间和住院时间。②比较两组术后康复效果:包括术后首次排气时间、首次泌乳时间和术后48 h疼痛评分。疼痛评分采用视觉模拟评分法(VAS)[4]评估,0~10分代表不同程度的疼痛,0分为无疼痛,10分为不能忍受的疼痛。1~3分为轻度,4~6分为中度,7~10分为重度,评分越高表明痛感越强。③比较两组手术切口愈合效果:根据国家卫生部“医院感染诊断标准”[5]分为3级,甲级为切口愈合较好,未发生渗液和红肿;乙级为切口处未发生化脓,但切口周围有血肿和红肿等轻微炎症反应;丙级为切口愈合较差,切口处有明显化脓。④比较两组心理应激情况:采用焦虑自评量表(SAS)和抑郁自评量表(SDS)[6]评估孕妇心理应激程度。SAS评分包括20个条目,1~4级评分,“1”表示没有或很少时间有;“2”表示有时有;“3”表示大部分时间有;“4”表示绝大部分时间有。SDS评分上限为41分,分值越低表明孕妇状态越好。⑤比较两组术后3 d并发症发生情况:包括感染、呕吐、头晕、皮肤肿胀。
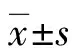
2 结果
2.1 两组手术时间、阴道24 h出血量、离床活动时间、住院时间比较 见表2。
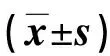
表2 两组手术时间、阴道24 h出血量、离床活动时间、住院时间比较
2.2 两组术后康复效果比较 见表3。
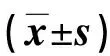
表3 两组术后康复效果比较
2.3 两组手术切口愈合效果比较 见表4。
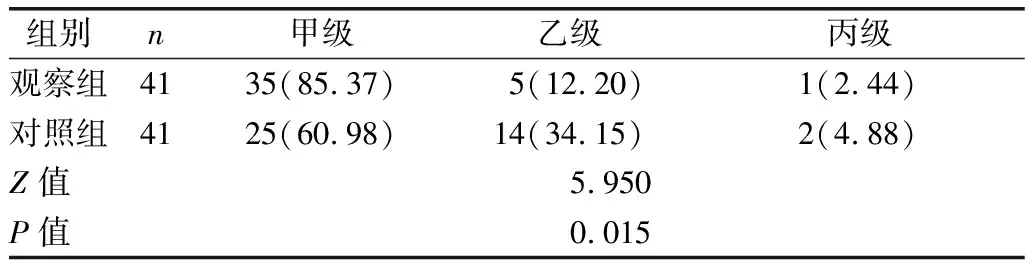
表4 两组手术切口愈合效果比较[例(%)]
2.4 两组不同时间SAS、SDS评分比较 见表5。
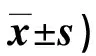
表5 两组不同时间SAS、SDS评分比较(分,
2.5 两组术后3 d并发症发生情况比较 见表6。
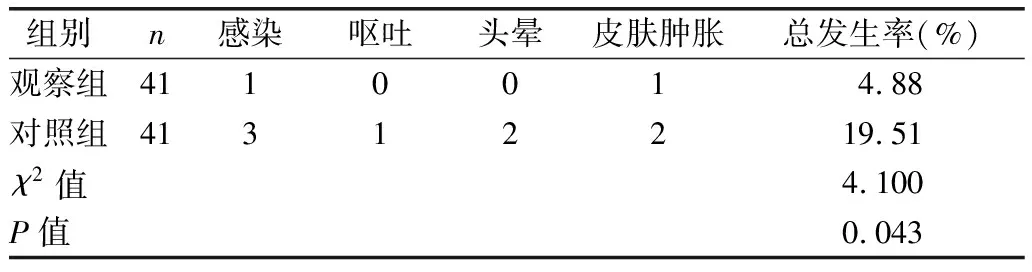
表6 两组术后3 d并发症发生情况比较(例)
3 讨论
急诊剖宫产手术易使孕妇在产前出现恐惧、焦虑等负性情绪。有研究提出,手术作为应激源会造成产妇心理障碍。术前量化评估是手术室护理管理的一种新方法,通过对孕妇的病情和个人状况进行量化评估,划分手术室护理风险等级,分层管理护理人员,为孕妇提供个性化护理干预。
本研究结果显示,观察组手术时间、离床活动时间、住院时间、术后首次排气时间、首次泌乳时间均短于对照组(P<0.01),阴道24 h出血量少于对照组(P<0.01)。薛莉莉等[7]研究显示,剖宫产术后产妇离床越早,阴道24 h出血量越少。说明量化评估策略的手术室护理管理有利于产后恢复。通过术前对产妇进行有效的心理护理,减轻产妇应激反应,缩短手术时间。量化评估鼓励产妇术后在病情允许情况下早期下床活动,可缩短住院时间、节省住院费用。本研究结果显示,观察组术后首次排气时间、首次泌乳时间均短于对照组(P<0.01),观察组术后48 h VAS评分低于对照组(P<0.01),说明该护理方法的应用使护理服务质量得到了大幅度的提升。
本研究结果显示,观察组术后切口愈合情况优于对照组(P<0.05),提示量化评估护理干预对产妇术后伤口的愈合效果有积极作用。分析原因:护理人员在术前访视、术中护理、术后观察中开展了科学、全方位的护理措施,术前健康教育缓解了孕妇不良情绪对手术的影响;术中密切观察产妇的身体状况,配合医生开展手术;术后指导产妇科学高效的产后康复方法,有效护理手术切口,预防感染。本研究通过合理配置护理人力资源,对孕妇实施个性化护理干预,保证护理干预效果[8]。通过分析产生心理压力的原因,对孕妇进行及时有效的护理干预,正向引导缓解其焦虑和抑郁情绪,降低孕妇剖宫产心理应激。
本研究结果显示,术后3 d,观察组感染、呕吐、头晕、皮肤肿胀并发症总发生率低于对照组(P<0.05),说明量化评估护理提升了手术安全性。护理人员鼓励产妇术后在病情允许的条件下早期下床活动,使产妇积极主动参与术后恢复,通过管理营养、饮食、调整情绪等一系列护理措施,提高了产妇早日恢复的信心,减少并发症。
综上所述,对急诊剖宫产孕妇实施量化评估的手术室护理管理策略,有利于产妇产后恢复,减轻应激反应,降低并发症发生率。

